抜歯あり?抜歯なし?マウスピース矯正で知っておくべき判断基準
目次
東京都豊島区目白の歯医者・審美歯科、ワイズデンタルキュア東京です。
マウスピース矯正は抜歯が必要なのか気になったことはありませんか。
できれば歯を抜かずに治療を進めたいと思う方も多いはずです。
矯正治療の専門医の診断によって抜歯の有無は変わるため正しい情報を知ることが大切です。
今回はマウスピース矯正で抜歯が必要となるケースや不要なケースについて詳しく解説します。
治療方法や注意点を理解することで自分に合った矯正計画をイメージしやすくなります。
結論としてマウスピース矯正は抜歯が必要な場合もあれば不要で進められる場合もあり診断によって最適な方法を選ぶことが重要です。マウスピース矯正で抜歯が必要なケース
マウスピース矯正は透明で目立ちにくい装置を用いた治療法として人気がありますが症例によっては抜歯が必要です。
特に歯の大きさに対して顎が小さい場合はスペース不足が生じるため歯を並べるために抜歯が検討されます。
出っ歯や受け口のように前歯を後方へ大きく移動させる場合も抜歯でスペースを作ることが効果的です。
さらに重度の叢生や八重歯などは非抜歯ではきれいに整列させることが難しいケースが多いです。
保存ができない虫歯や歯周病の歯がある場合も治療の一環として抜歯が選択されます。
以下は抜歯が必要となる典型的な症例です。- ・歯が重なり合って並んでいる叢生や八重歯
- ・歯の大きさに対して顎が小さい場合
- ・前歯を大きく後退させたい出っ歯や受け口
- ・重度の虫歯や歯周病による保存不可能な歯
抜歯をせずに矯正できるケース
すべてのマウスピース矯正で抜歯が必要になるわけではなく顎や歯列の条件によって非抜歯で対応できることもあります。
成長期のこどもは顎の骨が柔軟で発育を利用しながら歯をきれいに並べられるため抜歯を避けやすいです。
また成人の場合でも歯の表面をわずかに削るIPR処置を行うことで必要なスペースを確保できることがあります。
奥歯を後方へ移動させる遠心移動や歯列の幅を広げる方法も非抜歯での矯正を可能にする選択肢です。
すきっ歯のようにあらかじめ隙間があるケースは抜歯の必要がありません。
以下は抜歯を回避できるケースの特徴です。- ・成長期のこどもの矯正治療
- ・IPRで歯の表面を削ってスペースを確保できる場合
- ・奥歯を後方に移動できる場合
- ・歯列の幅を広げて対応できる場合
- ・すきっ歯などスペースがすでにある場合
抜歯を行うメリットとデメリット
抜歯を行うことでスペースが確保でき難しい症例でも治療計画を立てやすくなります。
特に複雑な叢生や口元の突出を改善したい場合には抜歯を行う方が効果的です。
治療効率が上がるため場合によっては治療期間が短縮できることもあります。
しかし健康な歯を失うという心理的負担や治療中の痛みや腫れは大きなデメリットです。
また抜歯後は一時的に見た目や食事のしにくさに影響が出ることもあります。インビザラインでの抜歯矯正
マウスピース矯正の代表であるインビザラインは従来抜歯矯正には不向きとされてきました。
その理由は大きな歯の移動を得意とせず抜歯後のスペースを埋めるのが難しいと考えられていたためです。
しかし現在は新素材の開発により抜歯矯正への適応範囲が広がっています。
ただしワイヤー矯正に比べて歯を動かすスピードはゆるやかであるため症例によってはワイヤーの方が有利です。
そのためインビザラインで抜歯矯正が可能かどうかは診断によって慎重に判断する必要があります。抜歯のタイミングと治療期間
抜歯を行うタイミングは基本的にマウスピース矯正を開始する前に実施されます。
親知らずの抜歯が必要な場合も事前に処置しておくことで治療をスムーズに進められます。
場合によっては治療途中で抜歯を行うケースもありますがこれは症例に応じて決められます。
抜歯後は回復を待ってからマウスピースを装着し歯を動かしていきます。
治療期間は非抜歯症例より長く2〜3年かかることも多いためあらかじめ理解しておくことが大切です。まとめ
マウスピース矯正は抜歯が必要なケースと不要なケースがあり診断によって治療計画が変わります。
抜歯を行うことでスペースが確保され難しい症例にも対応できますが健康な歯を失うというデメリットも伴います。
一方でIPRや遠心移動などによって抜歯を回避できる方法もあるため歯科医師と相談しながら最適な方法を選ぶことが重要です。少しでも参考になれば幸いです。
最後までお読みいただきありがとうございます。東京都の矯正治療・セラミック治療専門審美歯科
『ワイズデンタルキュア東京』
住所:東京都豊島区目白3丁目4−11 Nckビル 3階
TEL:03-3953-8766
Instagram: ys.dentalcure2025.08.30
今流行りの削らないベニアというものの私見
こんにちは。
ワイズデンタルキュアです。
今日は削らないベニアの私見をお話しようと思います。
・ベニア本体に自然感はでない
・私は以前はこれを外せない歯のマニキュアのように考えていた為低価格で提供していました。
・症例を選ぶ、歯並びを変えることはできないと話していました。
・結果全面一周段差ができて、そこに着色が強くつく方がいた。
結論 使える症例もあるのだろうという感じでした。
今はセラミックの厚みは最薄で0.3ミリです。
しかしながらどうやら0.03ミリになる技術がくるかもしれません。
近いうちに私は試せそうですが、削らないベニアはその時また考え方が変わりそうです。
うまくいった症例は次回以降で紹介いたします。
2025.08.24
24時間がカギ!セラミック後に避けたい食べ物とおすすめケア方法
目次
東京都豊島区目白の歯医者・審美歯科、ワイズデンタルキュア東京です。
セラミック治療を受けた後に「食事はいつから大丈夫なのか」と不安に感じる方は少なくありません。
治療直後は見た目に問題がなくても、実は注意しないとセラミックが欠けたり取れたりするリスクがあります。
歯科治療の専門的な知見では、治療後の一定時間は食事に制限を設けることが推奨されています。
今回はセラミック治療後に気をつけるべき食事のポイントや避けたい食品、長持ちさせるための工夫を解説します。
正しい知識を持つことで、安心して食事を楽しみながらセラミックを長く維持できます。
結論として、治療後は少なくとも24時間は食事内容に注意し、硬い食べ物や刺激物を避けることが大切です。治療直後の食事は控えよう
セラミック治療直後は口腔内がデリケートな状態にあります。
特に麻酔を使用している場合、感覚が完全に戻るまでに時間がかかるため、誤って口内を噛んだり火傷をする危険があります。
一般的に麻酔は大人で1〜3時間、子どもで1〜2時間持続します。
口の中のしびれが完全になくなったことを確認してから食事を始めることが重要です。
麻酔を使用していない場合でも、接着剤が安定するまでは30分程度食事を控えましょう。治療後24時間の注意点
セラミックは歯科用セメントで装着されますが、完全に固まるまでには24時間かかることがあります。
このため治療後1日は硬い食べ物を避けることが望まれます。
セラミックを入れた側で噛むのではなく、反対側を使うと安定しやすくなります。
以下は治療後24時間に意識したい注意点です。- ・治療した側の歯で噛まないようにする
- ・お煎餅やナッツ類などの硬い食べ物は控える
- ・粘着性の高いキャラメルやガムは避ける
- ・刺激の強い飲食物はできるだけ摂らない
これらを守ることで、セラミックの脱落や欠けを防げます。
硬い食べ物を避ける理由
セラミックは耐久性に優れていますが、瞬間的な衝撃には弱い特徴があります。
氷やアーモンドなどを強く噛むと表面が欠けるリスクが高まります。
24時間を過ぎても、頻繁に硬い食べ物を食べ続けるのは望ましくありません。
日常的に注意しておくべき食品の特徴を整理します。- ・氷や硬いキャンディなど強い力が必要なもの
- ・乾燥した硬いせんべい
- ・ナッツ類を丸ごと噛む習慣
- ・骨付きの肉をかじる行為
これらはセラミックの寿命を縮める可能性があるため、できるだけ控えましょう。
刺激物や温度差にも注意する
セラミック治療直後は歯や歯茎が敏感になっていることがあります。
辛い食べ物や酸味の強い飲み物は痛みやしみる感覚を引き起こす可能性があります。
また熱すぎる飲み物と冷たい飲み物を交互に摂取すると歯への負担が大きくなります。
しみる症状が出ても歯磨きをやめるのではなく、優しく清潔を保つことが大切です。
症状が続く場合は歯科医院で相談しましょう。セラミックを長持ちさせるために
食事への注意だけでなく日々のケアもセラミックを守るために欠かせません。
歯磨きは柔らかい歯ブラシを使い、セラミックと歯茎の境目を丁寧に清掃しましょう。
さらに歯間ブラシやデンタルフロスを取り入れることで汚れを効果的に落とせます。
歯ぎしりや食いしばりがある方はナイトガードの使用も有効です。
定期的に歯科医院でクリーニングを受けることで、早期の不具合を発見し、長期間にわたり美しい歯を維持できます。まとめ
セラミック治療後は麻酔の有無に関わらず、一定時間は食事を控えることが推奨されます。
特に24時間は硬い食べ物や刺激物を避け、セラミックを入れた側で噛むのは控えることが大切です。
また、長期的にセラミックを守るためには、歯磨きやフロスといった日常ケアと、定期的な歯科医院でのチェックが欠かせません。
正しい知識を持って行動することで、セラミックの美しさと機能を長く維持することが可能になります。少しでも参考になれば幸いです。
最後までお読みいただきありがとうございます。東京都の矯正治療・セラミック治療専門審美歯科
『ワイズデンタルキュア東京』
住所:東京都豊島区目白3丁目4−11 Nckビル 3階
TEL:03-3953-8766
Instagram: ys.dentalcure2025.08.23
ホワイトニングのあれこれ②前歯が白くなりやすい人
こんにちは、ワイズデンタルキュアです。
先日よりホワイトニングのお話をしています。
あなたはホワイトニングをしていますか?
どんなペースでしていますか?
今回ご紹介のケースは次の画像です。

こちらは、高濃度ホワイトニングの一回施術です。
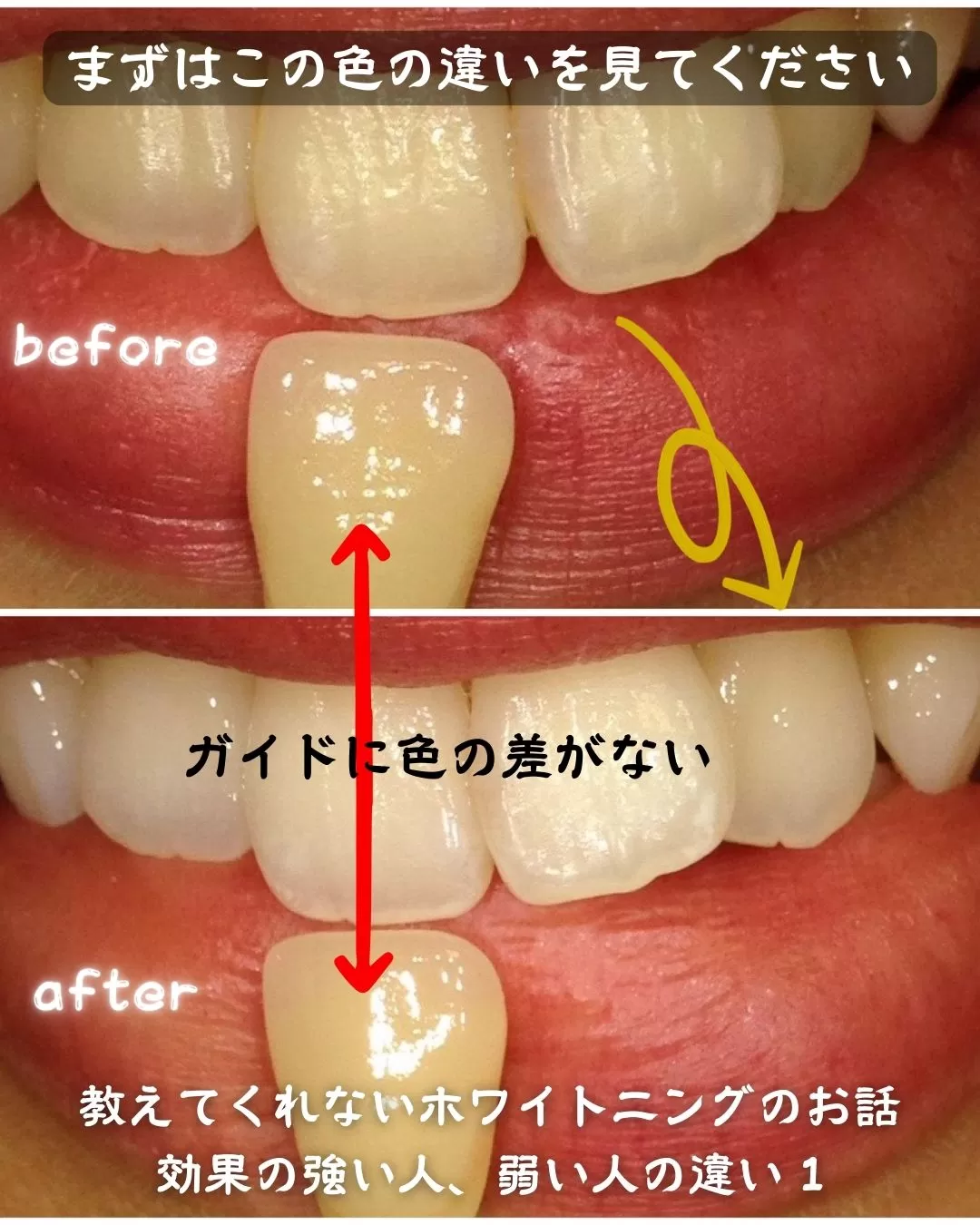
色の見本となっているガイドに色の差がないことを確認してください。
光の加減で白く見えているわけではないことがわかります。
これは高濃度ホワイトニングはこんなに効果あるよと言いたいわけでなないのです。
なぜ?こんなに一回で白くなったのか?その条件は?
そんなことをお話していきます。
ホワイトニングのあれこれ①ホワイトニング界隈の変化
こんにちは、ワイズデンタルキュアです。
久々にホワイトニングに触れてみようかと思います。
気が付けば、ホワイトニング界隈もかなり進化していまして
皆様にお伝えしないのはどうだろうと感じました。
この十年、ホワイトニングが変わって行ったのは、
まずはセルフホワイトニングの登場でしょう。
しかしながら、私の外野からみた印象ですが
セルフホワイトニングが営業がら歯科ホワイトニング(医療ホワイトニング)
を落とすような広告が目につきました。
医療ホワイトニングは痛い
医療ホワイトニングは歯を溶かす
このような広告が、たくさん広告され実際ホワイトニングは効果がある反面
痛いこともありますので
これに関しましては、美容院でまったく痛いことが無いヘアカラーのようなもので
あります。
そのイメージから、痛い=歯にダメージを与えていると思わせることは
簡単だったと思います。
正直セルフホワイトニングは守備分野が違うものです。
そして、歯自体を白くするものではありません。
それを患者さんに理解させることはむずかしく、同じホワイトニングという
商品名を使っている以上、比較する広告はしかたがないのかもしれないですが
これにより、医療ホワイトニングが貶められたのも事実かと思います。
またホワイトニングってこんなもの??というように思われてしまったり
価格帯もセルフの金額が基準になってしまったり。
しかしながら時間がたち一巡して、改めて医療ホワイトニングの守備範囲を
お伝えすべき時だと感じております。
次回からどんな時にセルフ、サロンなのか?どんな時は医療なのかというような
ホワイトニングのすみわけをお話していきます。

2025.08.18 セラミック, ホワイトニング, 審美歯科, 無料検査・カウンセリング
【インビザラインで抜歯は必要?】目立たない矯正で自信を取り戻す方法
東京都豊島区目白の歯医者・審美歯科、ワイズデンタルキュア東京です。
インビザライン治療で抜歯が必要かどうか――この問いは治療方針や結果、費用までも大きく左右します。本記事は、抜歯の要否を見極めるための基礎知識から判断基準、治療プロセス、失敗回避のポイントまでを網羅した総合ガイドです。歯科医院のカウンセリング前に読んでおくことで、納得感のある治療選択ができるようになります。
まず、歯並びの悩みは見た目だけにとどまりません。前歯が前方へ突出していると横顔のバランスが崩れ、写真や対面コミュニケーションで口元が気になりやすくなります。また、噛み合わせが不安定なまま放置すると咀嚼効率が低下し、消化器への負担や発音トラブルにもつながります。さらに「笑うと歯並びが見えるのが恥ずかしい」と自己肯定感が下がり、プレゼンや営業の場面で本来のパフォーマンスを発揮できないケースも少なくありません。
従来のワイヤー矯正よりインビザラインが支持される理由は明確です。透明なアライナーによる高い審美性、食事や歯みがきの際に外せる可撤式ゆえの快適さ、そしてブラケットがないため虫歯・歯周病リスクを抑えた口腔衛生管理が行える点が挙げられます。これらの特長は、ビジネスシーンで人前に立つ機会が多い方や、結婚式・就活などライフイベントを控えた方にとって大きなメリットとなります。
抜歯の有無は治療ゴールと生活負担を左右する重要要素です。本記事では以下のポイントを深掘りしていきます。・どのような歯列不正が抜歯適応となるのか、具体的な数値基準・抜歯を行った場合と回避した場合の治療期間と費用の比較・治療計画立案から術後ケアまでの流れと注意点・抜歯を避ける選択肢(IPR、歯列拡大、遠心移動)の実効性・医院選びやセルフケアで失敗を防ぐチェックリスト各章で専門用語をわかりやすく解説しながら、読者が自分に最適な治療戦略を描けるようサポートしていきます。
インビザラインとは?マウスピース矯正型装置の基本を知る
インビザラインは透明なポリウレタン製マウスピース(アライナー)を段階的に交換しながら歯を少しずつ移動させる矯正システムです。従来のメタルブラケットとワイヤーを一切使わず、取り外し可能である点が最大の特徴といえます。
開発元は1997年に米国で創業したアライン・テクノロジー社で、3DスキャニングとCAD/CAM(Computer Aided Design/Manufacturing)技術を歯科矯正に応用した先駆的存在です。現在までに世界100カ国以上、累計1,400万人超の患者が治療を受けており、デジタル歯科治療のスタンダードとして定着しています。
治療の大枠は、口腔内スキャン→デジタルシミュレーション→アライナー作製→装着と交換のサイクル→保定という5段階で進行します。詳細なメカニズムや工程ごとの専門用語は次節で深掘りしますが、ここでは「デジタル設計に基づいたオーダーメイドのマウスピースを順々に装着することで、ワイヤー矯正と同等の歯の移動を達成する方法」と理解しておくとイメージしやすいでしょう。
インビザラインの仕組みと特徴
まず、歯科医院では口腔内を光学スキャナー(iTeroなど)で3D撮影し、数分で精密なデジタルモデルを生成します。得られたデータは専用ソフト「クリンチェック」に取り込まれ、歯の移動ステージごとにシミュレーションが行われます。この工程で歯の最終位置を設計し、CAD/CAM技術によって各ステージに対応したアライナーが自動的に設計されます。
アライナーは通常1〜2週間ごとに交換し、1枚あたり約0.25mmの移動量を設定するのが国際的な標準です。1日20時間以上の装着が推奨される理由は、連続的な矯正力をかけることで骨のリモデリング(再構築)を安定して促進できるからです。装着時間が18時間未満に低下すると移動効率が20%以上下がるという臨床報告もあります。
歯の複雑な動きを制御するために、歯面に樹脂を付与する「アタッチメント」やゴムを掛ける「エラスティック」を併用することがあります。たとえば犬歯の回転や前歯の挺出(歯を引き上げる動き)はアタッチメント形状を工夫することで精度が向上し、臼歯部の咬合を確立するためにエラスティックで前後的な力を補正するケースも一般的です。
アライナーは取り外し式であるため、患者の自己管理が治療成否を左右します。装着時間遵守率が95%以上の患者群は、80%未満の群に比べて計画どおりに治療が終わる確率が約2.5倍高いという統計があり、可撤式ゆえの自由度と責任が表裏一体である点を最後に強調します。
インビザライン治療のメリットとデメリット
メリットとしてまず挙げられるのが審美性です。透明なアライナーは近距離で会話しても気づかれにくく、営業職やブライダル準備中の方でも心理的ハードルが低くなります。また、取り外して歯磨きができるためプラーク指数がワイヤー矯正に比べ平均32%低下したという日本の臨床データも報告されています。通院は4〜8週に一度で済む場合が多く、仕事が多忙な社会人にとってスケジュール面の負担が軽減されます。
一方でデメリットは、1日20時間以上の装着を自分で管理しなければならない点です。海外駐在で時差のある生活をしている患者などは、装着スケジュールが乱れて計画通りに歯が動かず、追加アライナーが必要になるケースが散見されます。また、総額80万〜100万円とワイヤー矯正より高額になる傾向があり、保険適用外ゆえ費用面のハードルも無視できません。
ワイヤー矯正と比較すると、インビザラインは軽度から中等度の歯列不正に高い適合性を示す一方、重度の骨格性不正咬合では外科手術や固定式装置との併用が必要になる場合があります。固定源が少ないため、臼歯の大規模な移動や上下額骨のアンバランスを単独で解決することは難しいとされています。
メリットとデメリットを整理する際は「費用対効果マトリクス」を用いると判断がスムーズです。縦軸に期待できる審美・機能改善度、横軸に総費用を配置し、自身の優先順位を可視化することで次節の「適応症例」の理解がより深まります。
インビザライン治療が向いている症例
インビザラインは叢生(歯の重なり)、空隙歯列(すきっ歯)、過蓋咬合(上の前歯が深くかぶさる)、開咬(前歯が噛み合わない)といった歯列不正に幅広く対応可能です。診断では、歯列全体の模型分析に加えてセファログラムで前歯の傾斜角や咬合平面角を測定し、軽度〜中等度かどうかを見極めます。
軽度〜中等度叢生に対する国内多施設研究では、インビザライン単独での治療完了率が92%と報告されています。0.25mmステップで計画的に並べるため歯根吸収が少なく、生体への優しさも成功率を押し上げる要因です。
逆に、重度の骨格性上顎前突や顎変形症など骨格レベルの問題が大きい症例ではインビザライン単独では限界があります。外科手術や部分的にワイヤー装置を併用するハイブリッド治療で対応することが推奨されます。
最後に、自己判断で適応を決めるのは危険です。専門医による口腔内・顎顔面の総合診断が不可欠であり、次章の「抜歯が必要なケース」を理解することでさらに適切な治療選択が可能になります。
インビザラインで抜歯が必要なケースとは?
インビザラインは「抜歯をせずに歯を動かせる」と語られることが多いものの、実際には歯列や顎骨の状態によっては抜歯が避けられないケースも存在します。この章では、どのような条件で抜歯が推奨されるのか、また抜歯を選択した場合・しなかった場合の治療ゴールや負担がどのように変わるのかを整理します。まずは客観的な判断基準を理解し、続いてメリット・デメリットを比較し、最後に抜歯を回避できる代替手段を紹介する流れで解説していきます。
抜歯が必要になる歯列矯正の条件
抜歯を検討する第一の要素は「スペース不足量」です。模型分析で6〜7mm以上の不足が確認された場合、IPR(歯間削合)や歯列拡大だけで十分なスペースを確保するのは難しいと判断されることが一般的です。さらに前歯の突出度がリップラインを3mm以上超えている場合や、歯軸傾斜角が10度以上前方へ傾いている場合には、非抜歯では口元のバランスを整えにくいというデータが多数報告されています。
模型やセファロ(頭部X線規格写真)を用いた細かな分析も不可欠です。たとえばBolton(ボルトン)分析で上下顎の歯の幅径比が±1.5%を超える不調和を示すと、スペースのアンバランスが生じやすくなります。また、顎骨幅が狭いのに歯が大きい「歯槽幅径不調和」や、骨格性のⅡ級傾向(上顎前突)・Ⅲ級傾向(下顎前突)が強い場合も、抜歯による前後バランス調整が推奨されやすい典型例です。
病理学的な要因で抜歯を選択せざるを得ないケースもあります。深い虫歯で保存が難しい歯、重度歯周病で動揺している歯、水平埋伏の親知らずなどは、矯正治療前に抜歯してスペースを確保したほうが長期予後が良好です。実際に30代女性の症例では、保存不可能な第1大臼歯を抜歯してインビザラインを行い、治療期間が4カ月短縮した報告があります。
もちろん抜歯は最後の手段です。IPRで片側0.25mmずつ削合して最大0.5mm/隣接面×全歯列=4〜5mmのスペースを確保できる場合や、ミニスクリューで奥歯を2〜3mm遠心移動できる場合は非抜歯が選択肢となります。これらの代替策を踏まえ、どの方法が最も安定した咬合を得られるかをシミュレーション(クリンチェック)上で比較し、医師と患者が合意形成するプロセスが重要です。
抜歯を行うメリットとデメリット
メリットとしてまず挙げられるのは、広いスペースを一度に確保できる点です。左右4番(第一小臼歯)を4本抜歯すると合計約28〜32mmの余裕が生まれ、前突した口元を最大4mm程度下げることも可能です。スペースに余裕があるため歯を無理なく配列でき、治療後の後戻り率が10%未満に抑えられたという報告もあります。さらに咬合の三次元的安定性が向上し、咀嚼効率が平均15%アップしたとのデータも示されています。
一方でデメリットは健康な歯を喪失する不可逆性に尽きます。抜歯後は麻酔が切れた後に1〜3日ほど疼痛や腫脹が出ることが多く、空隙を閉鎖する過程でゴム掛け(エラスティック)など追加装置の負担も増えます。隙間が完全に閉じるまでに平均12〜18カ月を要し、その間は見た目や発音が気になる人もいます。
費用と期間への影響も無視できません。抜歯費用は1本あたり5,000〜15,000円(自由診療)で、片顎2本抜歯なら最大約3万円が追加されます。また、スペース閉鎖段階が増えるため治療全体が3〜6カ月延びる傾向があり、追加アライナー費用として3〜5万円が上乗せされるケースも報告されています。
これらの情報を整理する際は「目的(審美か機能か)」「許容できる費用」「治療期間」の3軸で比較すると判断しやすくなります。例えば前突感の解消を最重要視し、期間延長や費用増を許容できるなら抜歯が有力候補です。逆に社会人で通院時間や装着時間の制約が大きい場合は、非抜歯+IPR+ミニスクリューを優先するなど、主治医に相談する際の論点を明確にしておくとスムーズです。
抜歯が不要な場合の治療方法
まず代表的なのがIPR(Interproximal Reduction:歯間削合)です。これは隣り合う歯のエナメル質をヤスリやバーで0.1〜0.25mmずつ削り、最大0.5mm/隣接面のスペースを得る方法です。エナメル質の平均厚みは約1.0〜1.5mmあるため、適切に行えば知覚過敏や虫歯リスクは極めて低いとされています。ただしフッ素塗布や研磨で表面を滑沢に仕上げるなど、術後ケアを怠ると脱灰リスクが上がる点には注意が必要です。
次に歯列拡大や遠心移動です。アーチフォームを広げるアライナー設計を行うと、片側で1.5〜2mm程度の幅径増加が期待できます。さらにミニスクリュー(TAD)を併用し、奥歯を2〜3mm遠心移動させることでトータル4〜6mmのスペースを非抜歯で確保できる症例もあります。この方法は骨量が十分で歯根が長い症例に向いており、10代後半〜20代前半では特に良好な結果が得られています。
非抜歯アプローチは治療期間が短め(全顎矯正で平均20〜24カ月)で、抜歯症例より3〜6カ月早く完了する傾向があります。ただしスペースに余裕が少ない分、後戻りリスクがやや高く、保定装置を長期間使用する必要があります。審美面では口元の突出感が残る可能性もあるため、「横顔ラインをどこまで下げたいか」「保定の手間を許容できるか」を天秤にかけ、ライフスタイルや審美目標に合った方法を選択することが重要です。
インビザライン治療の流れと抜歯の判断基準
インビザライン矯正は「検査→治療計画→アライナー装着→保定」というシンプルなフローに見えますが、実際には各段階で複数の専門的判断が挟まれます。なかでも抜歯の有無はゴールの審美性だけでなく治療期間や費用にも大きく影響するため、初期段階で正確に判断することが極めて重要です。本章では、検査の取得方法から抜歯を決定するプロセス、治療後までを一気通貫で整理し、読者が治療全体のロードマップを把握できるよう解説していきます。
治療計画の立案と歯科医師の役割
最初のステップは精密検査です。口腔内写真で歯列の現状を可視化し、セファログラム(頭部X線規格写真)で骨格と歯軸角度を定量的に測定します。さらに光学印象スキャナーで歯列を3Dデータ化し、咬合接触や歯根の位置まで立体的に把握します。これらのデータは、どこにどれだけのスペースが不足しているか、歯が何度傾いているかといった臨床指標を導き出す材料になります。
次に行われるのがClinCheck(クリンチェック)と呼ばれる3Dシミュレーションです。CAD/CAM技術を用いて各アライナーのステージごとに歯の移動量を0.25mm単位で設定し、前歯の突出度や叢生の解消具合をモニター上で再現します。この段階で抜歯と非抜歯の両パターンを比較し、歯列幅、歯根の重なり、軟組織プロファイルまで総合評価することで最終プランを決定します。
計画が確定するまでに不可欠なのが患者参加型カウンセリングです。理想のスマイルラインや治療中のライフスタイル制限など、患者の希望をシミュレーション画像と照らし合わせながら議論することで、目標イメージと現実的な到達点のギャップを最小化できます。治療途中でのプラン修正リスクも大幅に下がるため、最終的な満足度が高まります。
医院選びの段階では、1)インビザライン認定医かどうか、2)年間症例数が100例以上か、3)セファロ分析やiTeroなどのデジタル機器が揃っているか、4)費用明細と保証内容が明確か、という4項目をチェックリスト化すると失敗が少なくなります。これらをクリアした医師とプランを固めれば、次に進む抜歯プロセスへの不安も大幅に軽減されます。
抜歯のプロセスと治療後のケア
抜歯が必要と判断された場合、局所麻酔を十分に効かせたうえで鉗子法やヘーベル(てこ式器具)を用いて歯を取り除きます。難易度の高い親知らずでなければ1本あたり5〜10分ほどで終了し、痛みは麻酔が効いているため圧迫感程度にとどまることがほとんどです。
抜歯窩は縫合またはガーゼ圧迫で止血し、24時間以内を目安にアライナーを再装着します。早期にアライナーを入れることで歯列移動を中断させず、抜歯スペースのコントロールも容易になります。通常は翌日から日常生活に戻れますが、激しい運動や入浴など血流を促進する行為は48時間ほど控えると腫れを最小限に抑えられます。
術後ケアはセルフマネジメントが鍵です。1)痛みが強いときはNSAIDsを6〜8時間おきに服用、2)抜歯窩を避けてやわらかい食事を24時間、3)うがい薬で患部を消毒し歯ブラシは2日目から軽く当てる、4)アライナーの清掃はぬるま湯と専用洗浄剤で行い、5)フィッティングに浮きがないか毎晩チェック――といったポイントを守れば合併症リスクは大幅に下がります。
治療期間と費用の目安
インビザラインの平均治療期間は、前歯のみの部分矯正で6〜12カ月、全体矯正で24〜30カ月が一般的です。抜歯を伴う全体矯正ではスペース閉鎖に追加のアライナーが必要になるため、非抜歯ケースと比べて3〜6カ月延長する傾向があります。逆に軽度の空隙歯列などは12〜18カ月で完了する例も少なくありません。
費用面では、初診・精密検査に3〜5万円、アライナー作製費(治療本体)が部分矯正で40万〜60万円、全体矯正で80万〜100万円が目安です。抜歯費用は1本につき5,000〜15,000円、保定装置(リテーナー)が上下で3万〜6万円程度かかります。モデルケースとして全体矯正+抜歯4本の場合、総額は100万〜120万円前後になる計算です。所得税の医療費控除を活用すると実質負担を数万円下げられることもあります。
支払い方法にはデンタルローン(実質年率3〜8%)、院内分割、クレジットカード一括・分割などがあり、手数料の有無や限度額を確認すると予算管理がしやすくなります。さらに部分矯正の適応があるかどうかを複数医院で比較する、保定費用を事前にパッケージに入れてもらう、といった工夫をすれば費用のブレを最小限に抑えられます。
期間とコストを把握したうえで、仕事やライフイベントとの兼ね合いをシミュレーションしておくと、治療途中での中断や追加費用発生のリスクを回避できます。事前計画を綿密に立てることが、経済的にも心理的にもストレスの少ない矯正治療への近道です。
インビザライン治療を成功させるためのポイント
インビザライン矯正は、透明なマウスピースを計画通りに交換していくことで歯列を整えるデジタル矯正システムです。しかし、優れたテクノロジーを十分に活かせるかどうかは、患者側の行動と判断に大きく左右されます。ここでは「医院選び」「日常の活用術」「治療後の保定」という三つのフェーズに分け、失敗を回避しながら最大限の効果を引き出す具体策を整理しました。
まず医院選びでは、認定資格や症例数など医師の経験値を見極めることが不可欠です。次に、治療開始後はアライナー装着時間を確保し、清掃やセルフチェックを習慣化して自己管理の質を高める必要があります。そして治療完了後は、リテーナーによる保定と定期モニタリングを怠らないことが、美しい歯並びを長期間維持する鍵になります。
これらのポイントを押さえることで、装置の性能だけに依存しない「総合力」で治療成功率を高め、自信に満ちた笑顔を最短ルートで手に入れることが可能になります。
歯科医院選びの重要性
インビザラインには、施術経験を示す「プラチナエリート」「ダイヤモンドプロバイダー」などのランク制度があります。年間症例数が多い医師ほど複雑な症例データを蓄積しており、追加アライナー発注回数が平均15%以上少ないという調査結果も報告されています。資格や症例数を公開しているかどうかは、その医院が結果にコミットしているかを測る有力な指標となります。
次に確認したいのがカウンセリング体制です。クリンチェック(3D治療計画)の画面を患者と共有し、費用や追加オプションを文書で提示する医院は、治療途中の追加料金トラブルが少ない傾向にあります。カウンセリング時には「治療ゴールを何枚目で達成する計画か」「追加アライナー費は上限いくらか」といった質問を用意し、透明性を見極めましょう。
アフターケアでは、保定装置の種類と作製費用、リテーナーの保証期間、定期検診の間隔が明示されているかが重要です。例えばリテーナー破損時に無償交換が可能な期間を2年間設けている医院では、後戻り率が約6%低下したという報告があります。保証内容を確認しておくことで、長期的に安心して通院できます。
最後に生活動線との相性です。勤務先や自宅から30分以内のアクセス、平日夜間診療やオンライン相談の可否をチェックし、無理なく通えるかを判断しましょう。これらの要素を総合的に評価するために、複数医院の無料カウンセリングを回り、チェックリストに得点化して比較する方法がおすすめです。
マウスピース矯正を最大限活用する方法
アライナーは1日20〜22時間の装着が前提ですが、外食や会議が多いビジネスパーソンには難題です。装着時間を確保するコツは「食事・歯磨き・スケジュールを塊で管理する」ことです。具体的には、昼休みにまとめて歯磨きを行い、間食をプロテインバーなど短時間で済む食品に置き換えると、装着オフ時間を平均30分短縮できます。移動が多い日は携帯用電動歯ブラシとミニボトルの洗口液を鞄に入れておくと、出先でも素早く再装着できます。
清掃・保管では、専用超音波洗浄器と次亜塩素酸ナトリウム0.12%溶液の併用が推奨されています。毎晩5分の超音波洗浄に加え、週1回の浸漬除菌を行うと、細菌数が約90%減少するとのデータがあります。保管時は通気孔付きケースを使用し、60℃以上の高温環境や直射日光を避けることで変形リスクを抑えられます。
月次のセルフチェックでは、①アライナーが浮いていないか、②アタッチメントが欠けていないか、③バイトチェッカーで咬合圧を確認した際に違和感がないかを確認しましょう。異常を感じたら48時間以内にクリニックへ写真を送付し、必要に応じて来院することで、計画からの逸脱を最小限に抑えられます。
矯正治療後の後戻りを防ぐ方法
保定装置(リテーナー)には、取り外し式のクリアリテーナーと、前歯裏側に接着する固定式ワイヤーの二種類があります。可撤式は審美性と清掃性に優れ、固定式は装着忘れがない点が利点です。一般的には、治療完了後1年間は終日可撤式リテーナーを装着し、その後は夜間のみへ移行するプロトコルが推奨されています。
歯槽骨のリモデリングが安定するには約12〜18カ月を要します。この期間に装着を怠ると、後戻り率は連続装着群の2.8倍に跳ね上がるとの統計があります。骨が新しい位置で固まるまでリテーナーを適切に使用することが、長期安定のカギとなります。
リテーナーの破損・紛失時は、即日または翌営業日までに再作製手続きを行うことが望ましいです。クリニックによっては予備リテーナーを初回から2セット渡し、破損時の空白期間をゼロにするプログラムを提供しています。さらに、追加リテーナー費用をカバーする保険オプションに加入すると、予期せぬ出費を抑えられます。
保定期間中は、3〜6カ月ごとに咬合チェックと顎関節評価を受けることで、微細なズレや関節症状を早期に発見できます。長期モニタリングは口腔健康を守る投資と捉え、定期検診をルーティン化することで、せっかく得た理想の歯並びを一生ものの資産へと昇華させましょう。
まとめ:インビザラインで抜歯が必要かどうかの判断と治療の選択肢
インビザライン矯正では「抜歯が必要かどうか」が治療結果を左右する最大の分岐点です。スペース不足量や歯の突出度といった客観指標をもとに、非抜歯で済むのか抜歯が最適なのかを見極めることで、美しさと機能を両立した仕上がりを目指せます。
これまでの章で、抜歯適応の測定基準、非抜歯で使えるテクニック、費用や期間への影響、さらに成功率を高める医院選びまでを網羅しました。本章では、その集大成として「自分はどの選択肢に当てはまるのか」を整理し、次のアクションを自信をもって決断できる状態へ導きます。
抜歯の必要性を理解し、治療計画を立てる
まずセルフチェックの要となるのが数値化された診断指標です。セファログラム分析で上顎前歯の突出度が上顎基準線から5mmを超える、歯列全体のスペース不足量が6mm以上、あるいはBolton指数に3%以上の不調和がある場合は抜歯適応に近づきます。またIPR(歯間削合)で確保できる最大スペースが片側0.25mm×14歯=3.5mm程度であることを目安に、写真や模型から概算するとおおよその方向性が見えてきます。
自己採寸で「抜歯かもしれない」と感じたら、次に行うべきは専門医の予約→診断資料採取→3Dシミュレーション確認→セカンドオピニオン取得→費用シミュレーションという五段階プロセスです。特にクリンチェックのスクリーンショットを持参してセカンドオピニオンを取ると、治療方針や費用の妥当性を客観視できます。
最終決定は必ず担当医に委ねましょう。抜歯は不可逆的であるため、医学倫理上「患者のインフォームドコンセント」と「医師の専門判断」が両立して初めて安全が担保されます。疑問点は遠慮なく質問し、回答が論理的かどうか、メリット・デメリットの説明に抜けがないかを確認することで、納得度の高い治療計画が完成します。
インビザライン治療で自信を取り戻す方法
モニター調査では、インビザライン治療後に「笑顔に自信が持てるようになった」と回答した人が92%に達し、プレゼンテーションや結婚式など大事な場面で積極的に笑えるようになったという報告が多数あります。歯列改善がもたらす心理的インパクトは想像以上に大きく、自己肯定感向上が仕事や人間関係の潤滑油になります。
第一印象の研究によると、整った歯並びと白い歯は信用度を平均10%以上押し上げる要因として挙げられています。営業職で成約率が上がった、面接で好感触を得られたなど、歯並び改善によるキャリア面での好影響も見逃せません。笑顔が周囲に与えるポジティブ効果は、単なる美容領域を超えた投資といえます。
治療効果を最大化するために実践したいセルフケアルーティンは、1日20時間以上のアライナー装着、毎食後のブラッシングとフロス、就寝前のアライナー洗浄剤使用、週1回のフィッティングチェック、そして月1回の口腔内写真撮影で進捗を可視化することです。これらを習慣化すれば、治療中のモチベーション維持と最終的な満足度アップにつながります。
矯正治療を始める前に知っておくべきこと
治療開始前には、虫歯や歯周病の治療完了、親知らずの抜歯の要否判定など口腔内スクリーニングを済ませておくと、矯正中のトラブルを大幅に減らせます。特に親知らずは後方スペースを圧迫するため、計画段階での処置の有無が治療効率を左右します。
次に経済計画です。全体矯正80万円+抜歯費用4本で6万円+保定装置6万円+予備アライナー2万円など、突発費用も含めたフルコストを書き出し、デンタルローンや医療費控除の利用可否を検討します。出張・妊娠・受験といったライフイベントと矯正スケジュールが重ならないかも要チェックです。
契約書や同意書では「追加アライナーが何回まで無料か」「リテーナー費用は含まれるか」「治療範囲外の歯の移動が必要になった場合の追加料金」などの条項を必ず確認してください。不明点を書き出し、その場で説明を受けてから署名することでトラブルを防げます.
最後にモチベーションを保つツールを準備しましょう。月1回口腔内を撮影して進捗を可視化できるアプリや、装着時間を自動で記録するスマートリマインダーが人気です。達成感を数値化して見える化することで、治療完了までの行動変容を継続できます。
少しでも参考になれば幸いです。
最後までお読みいただきありがとうございます。東京都の矯正治療・セラミック治療専門審美歯科
『ワイズデンタルキュア東京』
住所:東京都豊島区目白3丁目4−11 Nckビル 3階
TEL:03-3953-8766
Instagram: ys.dentalcure2025.08.16
【自己チェック可能】顎関節症の見分け方5つ!日常生活で気づける初期症状とは
朝の出勤前、鏡の前であくびをしようとした瞬間に顎がコキッと鳴って痛みが走る──そんな経験が続くと「病院に行くほどではないのか、それとも放置すると危ないのか」と迷ってしまいますよね。忙しい日常の中で判断を先送りにしがちな顎の違和感こそ、顎関節症(がくかんせつしょう)のサインかもしれません。本記事は、そのモヤモヤを解消し、早めの行動につなげることを目的としています。
顎関節症は一生のうち約50%の人が経験するといわれるほど身近ですが、実際に専門治療まで進むのはわずか5%程度です。放置されやすい背景には「我慢できるレベルの痛み」「忙しくて受診できない」という心理的・時間的ハードルがあります。しかし、軽症の段階で対策を取れば、治療期間は平均6か月→2か月へ短縮し、医療費も約70%削減できると報告されています。さらに食事や会話がスムーズになり、睡眠の質が向上するなど、生活全体にプラスの効果が広がります。
まずは下記の5つのセルフチェックで、ご自身の状態を具体的に確かめてみてください。読み進めながら「当てはまる項目はいくつあるか」を数えてみると、必要な対策が見えてきます。
① 噛むときに顎やこめかみに痛み・違和感がある
② 口を開け閉めすると「カクッ」「ジャリッ」といった音が聞こえる
③ 指3本(約40mm)が縦に入るほど開口できず、無理に開けると痛む
④ 朝起きたときに頬やこめかみの筋肉が張っている、もしくは歯のくいしばり跡がある
⑤ 頭痛・肩こり・耳鳴りが顎の不調と同時期に出現または悪化した
顎関節は三叉神経(さんさしんけい)が支配するエリアに位置し、その刺激は頭部や首・肩に関連痛として波及します。関節内で炎症が続くと自律神経が乱れ、睡眠障害や集中力低下まで誘発されるケースも少なくありません。「顎の不調がなぜ肩こりや頭痛につながるのか?」という疑問への答えが、本編を読み進めることでクリアになります。
セルフチェックで一つでも該当した方は、早期対策を講じることで治療もコストも最小限に抑えられます。具体的な見分け方と改善策を順を追って解説していきますので、ぜひ最後までお付き合いください。
顎関節症とは?その基本を理解しよう
顎関節症の定義と症状
顎関節症とは、顎関節とその周囲の筋肉に起こる障害の総称で、日本口腔外科学会では「顎関節障害(temporomandibular disorders: TMD)」という名称で4つの病態に分類しています。1)咀嚼筋障害=筋肉性、2)関節円板障害=関節性、3)変形性顎関節症=関節性、4)その他の顎関節疾患に分けられ、これらが単独で発生する場合もあれば複合して現れるケースもあります。筋肉性は長時間の歯ぎしりやストレスによる咀嚼筋の過緊張が主因、関節性は関節円板のずれや骨の変形が主因となり、複合型では双方が同時に進行して痛みが慢性化する傾向が強まります。
主症状の一つである痛みは「顎関節痛」と「咀嚼筋痛」に大別されます。例えば朝起きたときにこめかみ付近がズキズキする場合は筋肉性が疑われ、片側の耳前部だけが噛むたびに鋭く痛む場合は関節性の可能性が高いです。痛みの強さはVAS(視覚的評価スケール)で0〜10のうち4以上が続くなら中等度、7以上なら重度と判断され、受診推奨レベルになります。
二つ目の主症状は開口障害です。通常は縦に指3本(約40〜50mm)が入るのが標準ですが、指2本未満(35mm以下)しか開かない、もしくは開ける途中で「ガクッ」と引っかかる場合は関節円板障害が進行している恐れがあります。口を十分に開けられないと寿司やハンバーガーが一口で食べられず、外食のたびにメニューを選び直すなど生活の質が目に見えて低下します。
三つ目の主症状は関節雑音で、代表的なのが「クリック音」と「クレピタス音」です。クリック音は関節円板が前方に転位しているが骨変形は少ない段階で発生し、食事中に周囲に聞こえるほどの「カクッ」という単発音が特徴です。クレピタス音は骨変形が進んだ状態でジャリジャリ・ギシギシと連続的に鳴り、雑音が半年以上続く場合は変形性関節症へ移行しているリスクが高まります。
副症状としてまず挙げられるのが頭痛です。こめかみや後頭部に広がる緊張型頭痛が多く、三叉神経経路を介した関連痛のため鎮痛薬が効きにくいことがあります。肩こりは咀嚼筋と僧帽筋が筋膜でつながっているため、噛み締めが続くと肩甲骨周囲まで硬直が波及し、夕方に肩が重だるくなるパターンが典型です。耳鳴りは鼓膜張筋や口蓋帆張筋の過緊張が内耳の圧バランスを乱すことで起こり、「キーン」「ザー」という高周波音が断続的に聞こえると報告されています。
これらの症状は生活シーンごとに具体的な支障を引き起こします。食事では硬いステーキやフランスパンを避けるようになり、栄養が偏りがちです。会話では顎の動きが制限されるため発音が不明瞭になり、仕事のオンライン会議で聞き返されることが増え自己評価が下がるケースもあります。睡眠中は痛みや筋肉の緊張で無意識に歯を食いしばり、夜間覚醒や浅い眠りが続いて翌朝の倦怠感が取れないという悪循環を招きます。
症状が軽度のうちに対処すれば、痛みや雑音の消失まで平均2〜3か月で収束することが多いとされています。しかし開口障害が進行し、雑音がクレピタス音へ変化した段階では半年以上の治療とリハビリが必要になることも珍しくありません。顎関節症は「よくあること」と放置されがちですが、日常生活への影響を考えると早期にセルフチェックと専門医受診を組み合わせる価値は非常に高いと言えます。
顎関節の構造と役割
顎関節は、下顎骨の先端にある丸い突起「下顎頭(かがくとう)」と、側頭骨にくぼみ状に存在する「関節窩(かんせつか)」がかみ合う場所で、そこにクッションの役割を担う「関節円板(かんせつえんばん)」が挟まった三層構造になっています。さらに、この関節を動かすメインエンジンが「咬筋(こうきん)」と「側頭筋(そくとうきん)」という二つの強力な筋肉です。咬筋は頬の奥で上下の歯を強く噛みしめるときに働き、側頭筋はこめかみ付近から下顎頭を引き上げて口を閉じる動きをサポートします。
関節円板は繊維軟骨という弾力ある組織でできており、下顎頭の丸みと関節窩のくぼみの形状差を埋める「スペーサー」として機能します。円板があることで下顎頭はまず回転運動を行い、その後に滑るように前方へ移動するという二段階の動き(回転+滑走)をスムーズに実現できます。この複合運動のおかげで、私たちは柔らかい豆腐から硬いするめまで、食材の硬さを問わず効率的に咀嚼できるのです。
ところが、関節円板が前方へずれる「円板転位」が起こると、滑走運動が途中で引っ掛かり「カクン」というクリック音が発生したり、下顎頭と関節窩が直接ぶつかって痛みを誘発します。さらに円板が戻らなくなると、口を大きく開けられない開口障害へ発展しやすく、食事や会話に大きな支障を来します。
咀嚼だけが顎関節の仕事ではありません。下顎のわずかな前後左右の位置変化は発声時の舌や口唇の動きを助け、日本語の微妙な子音・母音を明瞭にする役割を果たします。また、下顎は頭部全体のバランサーでもあり、頸椎や肩甲帯と連動して姿勢を安定させています。そのため、顎関節の機能低下は首や肩の筋緊張を招き、姿勢不良や肩こりへ波及するケースが少なくありません。
このように、顎関節は「食べる関節」にとどまらず、「話す」「姿勢を保つ」といった日常生活の質を左右する多機能なジョイントです。違和感を感じた段階でケアすることが、快適な食事や円滑なコミュニケーション、さらには全身の健康維持につながります。
顎関節症が引き起こす全身への影響
顎関節症による痛みは顎周辺だけにとどまらず、頭痛や肩こり、めまいといった全身症状へと広がることが少なくありません。そのカギを握るのが顔面の感覚を司る三叉神経です。三叉神経は、顎関節だけでなく側頭部、眼窩周囲、首筋など広範囲に枝分かれしています。顎関節から発せられた痛みの信号は、この神経ネットワークを通じて脳幹の三叉神経核に集約され、そこから頭部や頸部の感覚神経と情報を“共有”します。そのため、脳は本来顎が原因の痛みを「こめかみが痛む」「首筋が重い」といった別部位の痛みとして誤認しやすく、関連痛(かんれんつう)が発生するのです。
肩こりやめまいも同様のメカニズムで説明できます。三叉神経核は内耳や頸部の筋肉を制御する前庭神経核、脊髄副神経核ともシナプスを介して相互連絡しています。顎関節周囲の慢性的な刺激が続くと、これら隣接核が二次的に興奮し、肩甲挙筋や僧帽筋の過緊張、さらには前庭系の機能不全を誘発します。その結果として肩こりが慢性化し、体位変換時にふらつきや回転性めまいを感じやすくなるのです。
痛みが長期化すると、自律神経系にも影響が及びます。顎関節からの侵害刺激は視床・大脳皮質を経由して辺縁系へ到達し、ここで情動ストレスと結び付きます。慢性痛患者を対象にした機能的MRI研究では、交感神経の興奮を示す視床下部—副腎皮質経路(HPA軸)の活動亢進が確認されました。交感神経が優位の状態が続くと、心拍数増加や末梢血管収縮が起こり、入眠時にリラックスできず睡眠の質が下がります。実際に、顎関節症患者を対象とした国内調査では、約60%が「夜中に何度も目が覚める」と回答し、集中力低下や日中の眠気を訴える割合も高いことが報告されています。
自律神経の乱れはホルモンバランス、特にセロトニンやドーパミンといった神経伝達物質にも影響を及ぼします。セロトニンは痛みの緩和と気分の安定に重要な役割を担いますが、慢性的な顎関節痛はセロトニン合成を抑制し、痛みの閾値を下げてしまいます。この悪循環により「痛み→睡眠障害→ストレス増加→さらに痛みが強まる」というループが形成され、身体的な症状が心理的苦痛へと拡大していきます。
こうした状況を放置すると中枢神経の可塑性変化、いわゆる中枢性感作が進行します。痛みを処理する脳の神経回路が過敏化し、弱い刺激でも強い痛みを感じる慢性疼痛症候群に移行するリスクが高まります。国際疼痛学会のレポートによれば、顎関節症患者の約15%が診断から1年以内に慢性疼痛症候群に発展しやすいとされています。
さらに、長期間の痛みと睡眠障害は抑うつ症状を招くことが知られています。米国精神医学会の大規模調査では、慢性顎顔面痛を持つ人は一般人口に比べてうつ病発症率が2.3倍高いという統計が示されました。痛みと気分障害は相互に増幅し合うため、放置期間が長いほど治療が複雑になり、完治までの期間も延びてしまいます。
このように、顎関節症は単なる「顎のトラブル」ではなく、神経系・筋骨格系・自律神経系を巻き込んで全身症状を引き起こす可能性があります。痛みや雑音、軽いめまいといったサインが現れた時点で対処すれば、中枢性感作やうつ症状への進展を防ぎやすくなります。セルフケアで改善が見られない場合は、早めに歯科口腔外科やペインクリニックへ相談することが、生活の質を守る最短ルートと言えるでしょう。
顎関節症の発症率と傾向
顎関節症は「ありふれているが見過ごされやすい」疾患と言われます。その言葉を裏づけるのが国内外の疫学データです。日本の地域住民を対象とした口腔保健調査では、顎関節の痛みや雑音など何らかの症状を一生のうちに経験する人が約50%に上ると報告されています。一方で、実際に歯科・口腔外科で専門的治療が必要と判断される割合はおよそ5%前後にとどまり、多くの人は軽度のうちに自然軽快している現状が浮き彫りになります。
男女差に目を向けると、発症ピークは20〜30代女性に集中しています。理由としてまず挙げられるのがエストロゲン(女性ホルモン)の影響です。エストロゲンは関節円板に多く存在するコラーゲン線維を柔らかくする働きがあり、月経周期や妊娠・出産期において関節包が緩みやすくなることで顎関節が不安定になりやすいと考えられます。さらに、女性は男性に比べて関節結合組織に含まれるⅠ型コラーゲンが少なく、靭帯が伸びやすいという解剖学的差異も報告されています。加えて、同年代の男性よりストレス耐性が低下しやすい時期が重なるため、夜間の歯ぎしりや日中の食いしばりが増え、筋肉性の負荷も大きくなる傾向があります。
近年はライフスタイルの変化も発症率を押し上げる要因になっています。総務省が2020年に行った通信利用動向調査では、在宅勤務率が前年の4倍以上に増加し、1日のパソコン使用時間が平均7.4時間へ延びたとされています。長時間のオンライン会議では画面を覗き込む前かがみ姿勢が続き、頭部が前方に突き出た状態(Forward Head Posture)が定着しやすくなります。この姿勢は頸椎のアライメントを崩し、下顎骨を後方回転させるため、顎関節内圧が高まりやすい点が問題です。また、マイクの音声を拾いやすくするため無意識に歯を噛みしめる習慣が生まれることも確認されています。
スマートフォン利用も見逃せません。国際比較データでは、日本人の1日あたりのスマホ利用時間は平均4.8時間と東アジアで最長クラスでした。下を向いて小さな画面を見続けることで頸部前傾が強まり、顎関節に対する慢性的ストレスが増幅されます。このように、デジタル機器がもたらす姿勢悪化と筋緊張の連鎖が、従来より顎関節症の潜在的リスクを高めていると言えます。
これら複合的な要因が重なることで、顎関節症は「誰にでも起こり得る生活習慣病」の側面を帯びてきました。特に20〜30代女性で症状が出始めた場合、放置せず早めにセルフチェックや専門医相談を行うことが、重症化を防ぐ近道になります。
顎関節症の原因:多因子病因説とは?
顎関節症は一つの原因だけで発症するわけではなく、複数の要因が重なり合って症状として表面化する点が厄介です。この考え方を「多因子病因説」と呼びます。例えば、噛み合わせのわずかなズレだけなら無症状で過ごせる人もいますが、ストレスや歯ぎしりが加わると急に痛みや開口障害が現れることがあります。
多因子病因説で整理される主なカテゴリーは5つあります。①解剖要因: 顎関節を構成する骨や軟骨の形態異常、関節円板の厚みや位置の先天的なクセなど。②咬合要因: 歯列のズレ、欠損歯の放置、過度な補綴物による咬合高径の変化などが該当します。③精神的要因: 仕事や人間関係のストレス、睡眠不足、うつ傾向などが交感神経を緊張させ筋肉を固くします。④外傷要因: スポーツや交通事故で顎を打撲した経験、硬い食物を無理に噛んだ瞬間の微細な損傷など。⑤行動要因: 歯列接触癖(TCH)、夜間の歯ぎしり、長時間のうつむき姿勢やスマホ操作など、日常的な習慣が含まれます。
これら五つの因子は単独でもリスクを高めますが、同時に存在すると相乗的に影響し合います。フローチャートをイメージしてください。スタートは「解剖要因あり」。そこから「咬合要因が重なる」でリスクゲージが半分ほど上昇し、「精神的要因で筋肉緊張」が加わるとゲージは赤色ゾーンへ。「外傷要因で関節にダメージ」が発生すれば警告ランプ点灯、最後に「行動要因が継続」すると発症へと至る——このように、要因が一本の線で連結しながらリスクを押し上げるイメージです。
発症予防には自分がどの因子を抱えているか把握することが欠かせません。チェックリスト形式でセルフ評価してみてください。・親や兄弟に顎関節症経験者がいる/口を開けると左右差が目視できる(解剖要因)・歯がすり減っている、詰め物が取れたまま放置している(咬合要因)・最近仕事量が増え睡眠時間が6時間未満の日が続く(精神的要因)・顎を強打した、硬いおせんべいを噛んだ直後に違和感が出た(外傷要因)・パソコン作業が1日8時間以上で首が前に突き出ている、日中の上下歯列接触が15%超(行動要因)
該当項目が三つ以上ある場合は発症リスクが急上昇しているサインです。リスクが高いと感じたら、まずは咬合チェックや姿勢改善、ストレス軽減策など取り組みやすい部分から対処しつつ、歯科医院や口腔外科の専門医に相談することで早期に悪循環を断ち切れます。
日常生活で気づける顎関節症の初期症状
噛む際の痛みや違和感
顎関節痛の特徴
顎関節痛には大きく分けて「関節内痛」と「筋痛」の2種類があり、どちらが主因かを見極めることでセルフケアや受診科目が変わります。関節内痛は耳の前あたりのピンポイントで痛むことが多く、口を開けた瞬間や閉じ切る直前に鋭い痛みを感じやすいのが特徴です。対して筋痛は、咬筋や側頭筋など広い範囲に鈍い痛みや張りが出やすく、顎を動かしていない安静時にも重だるい違和感が残るケースが目立ちます。
発生タイミングにも違いがあります。関節内痛は「あくびをした瞬間にズキッとした」「固いせんべいを噛んだとたん刺すような痛みが走った」など、明確な動作と同時に発症しやすいのが典型例です。一方、筋痛は「朝目覚めたら顎の付け根からこめかみにかけて重く痛む」「長時間のPC作業後に顎全体が固まるように痛む」といった、持続的な負荷や姿勢不良のあとにジワジワと現れることが多いです。
誘発動作にも注目しましょう。関節内痛は大きく口を開く開口動作や、下顎を左右にスライドさせる側方運動で強まります。筋痛は逆に、奥歯を軽く合わせたまま長時間作業する歯列接触癖(TCH)や、睡眠中の歯ぎしりで悪化しやすく、指で筋肉を押さえると痛みが再現されるのが目安になります。
似ているようで異なるのが「一過性の疲労痛」と「顎関節症由来の慢性痛」の差です。疲労痛は焼き肉を食べ過ぎた翌日に顎が重だるくなり、その日のうちに治まる――このように短期間で消退する点が特徴です。痛みの質も「筋肉痛に近い鈍痛」が中心で、刺すような鋭さは伴いません。対照的に慢性痛は、鈍痛だけでなく針で刺されたような刺痛や電気が走るような放散痛が混在し、数週間〜数か月にわたり強弱を繰り返します。夜間に痛みで目が覚める、集中力が続かないといった生活の質(QOL)低下を招くのも慢性痛ならではのサインです。
痛みの種類・質・持続時間を客観視するために「痛み日誌」を付けることを強くおすすめします。方法はシンプルで、①発生した日時 ②痛みの強さ(VAS0〜10) ③痛みの場所を簡単なイラストに丸印 ④直前に行っていた動作や姿勢 ⑤服用した薬やセルフケア を1日2〜3回、スマホのメモや専用アプリに記録します。可能であれば痛みが出た瞬間に音声入力すると時系列がより正確になります。
この日誌を医師に提示すると、MRIやCTを撮る前に痛みのパターンを推測できるため、診断精度が上がるだけでなく、不必要な検査や投薬を減らす助けになります。また、治療を開始してからの経過観察にも活用できるため、関節内痛が筋痛へ移行した、あるいは慢性痛が緩和しているといった変化を定量的に判断しやすくなります。実際、痛み日誌を活用した患者は、活用していない患者に比べて平均受診回数が約20%少なかったという報告もあります。
関節内痛か筋痛か、一過性か慢性かを見極めるファーストステップは「痛みの具体的な特徴を自分で把握する」ことです。痛み日誌はそれを可能にする最も手軽で効果的なツールですので、今日から始めてみてください。
筋肉の緊張による痛み
夜間の歯ぎしりや日中のくいしばりが続くと、交感神経が優位になりやすくなります。交感神経は「緊張モード」をつかさどるため、咬筋・側頭筋・内側翼突筋といった咀嚼筋に常に微弱な電気信号を送り、筋線維が休む間もなく働き続ける状態を作り出します。筋電図の測定でも、リラックス時と比較してブラキシズム時は咬筋活動量が3〜4倍に跳ね上がることが確認されており、この過剰な収縮が筋肉内の血流を阻害し、痛み物質(ブラジキニンやヒスタミンなど)が蓄積しやすい環境を招きます。
各筋肉が受けるストレスの特徴にも違いがあります。咬筋は上下の奥歯で強く噛み締める動作で直接負荷を受けるため、硬いしこりのようなコリができやすいです。側頭筋はこめかみ部分に扇状に広がっており、頭痛の原因になりやすい点が特徴です。内側翼突筋は下顎の内側に位置し、口を閉じる動作を支えるため、開口時に痛みが出るケースが目立ちます。これらが同時に緊張すると、顎だけでなく首や肩にまで関連痛が広がることも珍しくありません。
筋筋膜痛に特有の「トリガーポイント」は、押すとピンポイントで鋭い痛みが走り、遠隔部にも痛みが響く反応点です。触診の手順は、まず人差し指と中指の腹で咬筋や側頭筋をゆっくりと横断的になぞり、米粒大の硬結やロープ状の筋を探します。見つけたら5〜10秒ほど軽く圧をかけてみて、痛みが顎関節や歯、こめかみに放散すればトリガーポイントの可能性が高いです。ただし、内側翼突筋は口腔内から触れる必要があるため、自己触診では無理をせず歯科医や理学療法士に任せるほうが安全です。
触診の際に注意したいのは、力加減と場所です。強く押しすぎると筋線維が損傷し、翌日に痛みが悪化する恐れがあります。さらに、側頭部では浅側頭動脈、下顎角付近では顔面神経が走行しているため、骨のすぐ上を優しく圧迫するイメージで行いましょう。30秒以上連続で押圧せず、2〜3回に分けると筋肉への負担を抑えられます。
セルフケアとして有効なのがアイシングと温罨法の使い分けです。急性期で強い痛みや腫れ感がある場合は、氷嚢や保冷剤をタオルで包み、患部を10分冷却・10分休憩を2〜3セット行うと血管収縮によって炎症が鎮まりやすくなります。慢性期で筋肉のこわばりが主症状の場合は、40℃前後の温タオルを20分当てて血流を促進し、その後にストレッチを組み合わせると筋肉温度が下がりにくく、柔軟性の回復が期待できます。米国理学療法士協会のガイドでは「冷却は発痛物質の生成を抑え、温罨法は筋紡錘の活動を抑制する」と報告されており、状況に合わせた選択が推奨されています。
忙しい日常でも取り入れやすい例として、仕事の合間にホットドリンクを飲む際にカップの蒸気で側頭筋を温める、就寝前に歯ぎしり用マウスピースを装着する前に1セットだけアイシングを行う、といった短時間ケアが挙げられます。こうした習慣を積み重ねることで筋緊張の悪循環を断ち切り、痛みを軽減しやすい環境を整えられます。
痛みが広がる可能性とその注意点
顎関節周囲で発生した痛みが側頭部や肩、背中にまで広がる背景には「関連痛」という現象があります。顎関節を支配する三叉神経の第二枝(上顎神経)と第三枝(下顎神経)は、頭部や顔面だけでなく、首の上部に分布する頸神経と脳幹内でシナプスを共有します。この神経支配領域のオーバーラップを神経学では収束‐投射理論と呼び、同じ脊髄後角で情報が混線すると、脳は本来の発痛部位を誤認しやすくなります。その結果、顎の痛みがこめかみのズキズキや肩甲骨周囲の鈍痛として自覚されることがあるのです。
例えば、食事中に顎の違和感が強まった翌日に片側の側頭部へ頭痛が移るケース、デスクワーク後に咬筋が張ったまま肩まで重く感じるケースは典型例です。これらは「痛みの地図」が神経ネットワーク上で拡大しているサインであり、単なる肩こりや偏頭痛と片付けてしまうと根本原因へのアプローチが遅れてしまいます。
痛みを長期間放置すると、脊髄後角や脳幹の疼痛制御システムが過敏化する「中枢性感作」が始まります。動物実験では、持続的な顎関節刺激を2〜3週間与えると後角ニューロンの反応域が平均1.8倍まで広がることが確認されています。中枢性感作が起きると、本来は無害の刺激(軽い触覚や冷気)まで痛みとして感じる「アロディニア」や、わずかな刺激で強烈な痛みを感じる「痛覚過敏」が日常化し、慢性痛へ移行しやすくなります。
さらに慢性化の過程では、大脳皮質の可塑的変化によって感情や注意を司る前帯状皮質・扁桃体の活動が高まり、痛みと不安が互いを増幅する悪循環が形成されます。睡眠の質が低下し、集中力が削がれ、仕事や家事のパフォーマンスまで落ち込むため、生活の質全体が顕著に低下します。
痛みの拡大を示す具体的サインには次のようなものがあります。・顎の痛みがこめかみ、耳後部、肩、背中に波及し始めた・左右どちらか一方だった痛みが反対側にも出現した・VAS(視覚的疼痛スケール)で痛みが連日5/10を超える・鎮痛薬が一時的にしか効かなくなった、または効かない・痛みで開口量が日ごとに減少し、食事や会話が億劫になった・就寝後3時間以内に痛みで目覚めることが週2回以上ある
これらのうち一つでも当てはまり、しかも経過が2週間以上続く場合は自己判断せず口腔外科や顎関節症専門クリニックへの受診を強く推奨します。特に開口量35mm未満、クリック音の増加、肩や背中にまで痛みが及ぶといった症状を伴う時は、中枢性感作が進行する前に適切な診断と治療を受けることで、治療期間を数か月単位で短縮できる可能性が高まります。
なお、痛みが広がる過程で「強いマッサージ」や「長時間の湿布貼付」を繰り返すと、組織の微小損傷や皮膚炎を引き起こし余計に神経過敏を促進することがあります。セルフケアは温める・軽くストレッチする程度にとどめ、痛みが拡大しているサインを感じたら早めに専門家へ相談する習慣を身につけておくと安心です。
顎関節の音や雑音
顎関節雑音の種類(クリック音・クレピタス音)
顎を開閉した瞬間に「カチッ」と単発で鋭く鳴る音はクリック音、砂利を踏みつけたような連続的なザラザラ音はクレピタス音と呼ばれ、音響解析では両者の波形がはっきり異なります。クリック音は1回のピークが鋭利なスパイク形状で振幅は70〜80dB程度、主周波数帯は200〜600Hzに集中する尖鋭性波です。一方、クレピタス音は低振幅ながら1000〜4000Hzにわたって不規則な波が連続し、スペクトログラムでは広帯域にノイズが敷き詰められたように表示されます。
クリック音が聞こえる場合、多くは関節円板が前方に転位しつつも開口動作中に元の位置へ戻る「復位性変位」が疑われます。例えば、朝のあくびでカチッと鳴った直後に痛みはないが開口量が一瞬制限されるというケースでは、円板前方転位が進行し始めたサインである可能性が高いです。放置すると復位しなくなる非復位性へ進行し、開口障害が顕在化するリスクがあります。
クレピタス音は関節内軟骨の摩耗や骨変形が進んだ変形性顎関節症を示唆します。砂を噛むようなザラザラ音が開口時も閉口時も続く場合、関節頭や関節窩の表面が不整化し、滑走時に生じる摩擦が音源になるためです。40代男性で長年の歯ぎしり歴がある患者では、CTで関節頭の平坦化が確認され、クレピタス音と一致していました。
最近はスマートフォンの無料録音アプリを使い、自宅で顎関節音を可視化するセルフモニタリングが容易になっています。静かな部屋で端末を約5cm離して口を3回開閉し、録音波形を保存します。そのデータを診察時に提示すると、医師はクリック音の発生タイミングや頻度を客観的に把握でき、MRI撮影の要否や治療方針の決定が迅速になります。
さらに、定期的に録音を続ければクリック音がクレピタス音へ移行するなど病態変化をいち早く察知できます。波形のピーク幅や連続時間の推移を簡易的にグラフ化するだけでも、関節円板の復位状態や骨変形の進行度を推測する手がかりになります。痛みが軽度の段階でも音質が悪化していれば早期受診の判断材料になるため、セルフモニタリングは費用対効果の高い予防策と言えます。
注意点として、録音時は周囲の生活音を遮断し、同じ端末・同じ距離で測定条件を揃えることが重要です。また、音の有無だけで自己診断せず、痛みや開口量の変化を合わせて記録し、必ず専門医の評価を受けてください。
音が発生する原因(関節円板の変位など)
「カクッ」というクリック音が起こる代表的なメカニズムは、クッション役である関節円板(かんせつえんばん)が本来の位置から前方または後方へずれ、開口動作の途中で下顎頭に“再乗り”する瞬間に生じる衝突音です。関節円板は繊維軟骨でできた薄い板状組織で、関節包(かんせつほう)と靱帯により定位置に保持されています。しかし、長時間の歯列接触癖やブラキシズム(無意識の歯ぎしり)で靱帯が伸びたり、外傷で関節包が緩んだりすると円板が前に引き込まれやすくなります。結果として閉口時には円板が前方転位し、開口15〜25mm付近で「カチッ」と音を立てながら復位します。
後方転位は希少ですが、顎を強く打った直後や過度な開口動作を繰り返したときに起こることがあります。後方にずれた円板は後方組織を押し込むため、閉口終末で衝突音が鳴る点が前方転位との大きな違いです。いずれの方向でも、靱帯の弾性限界を超えているかどうかが可逆性(元に戻るか否か)を決める重要因子になります。
雑音の原因は円板だけではありません。関節内面を覆う滑膜(かつまく)が炎症を起こす滑膜炎では、腫れた滑膜が関節空隙を狭め、擦れるようなザラザラ音が出ることがあります。さらに、長期間の負荷で関節骨が変形すると、骨同士がこすれ合うクレピタス音と呼ばれる砂利を踏むような音が聞こえるケースもあります。クリック音とクレピタス音では対応すべき治療法が異なるため、「どの組織が原因か」を見極める鑑別診断が極めて重要です。
MRI(磁気共鳴画像)は軟組織コントラストに優れ、関節円板の位置や形態を最も明瞭に描出できます。T1強調画像では円板が低信号の薄い線として描かれ、下顎頭との相対位置から前方転位か後方転位かを判定可能です。また、T2強調画像では滑膜炎に伴う関節液貯留が高信号で示されるため、炎症性か変形性かを区別する手がかりになります。近年はシネMRIという動画撮影技術により、開閉口時の円板の動きをリアルタイムで観察できるようになり、音が鳴る瞬間の組織挙動を客観的に確認できます。
「音がする=必ずしも重症」というわけではありませんが、雑音の性質によっては関節円板穿孔や骨吸収が進行しているサインである場合もあります。クリック音が数週間以上続く、あるいはクレピタス音へと変化した場合は、早期に専門医へMRI検査を依頼し、原因組織を特定したうえで治療方針を立てることが再発防止と機能回復の近道になります。
顎関節雑音が続く場合のリスク
「カクッ」というクリック音が毎日のように続くと、やがて慣れて気にならなくなる——そう感じている人は少なくありません。しかし、長期間にわたって雑音が消えない場合、顎関節内では関節円板(骨と骨の間でクッション役を担う軟骨組織)がすり減ったり、裂け目が生じたりするリスクが高まります。2019年にアメリカの口腔顎顔面外科学会誌で報告された調査では、クリック音が6か月以上持続した患者のうち約27%で関節円板穿孔(せんこう:穴があくこと)がMRIで確認され、さらに同グループの18%で下顎頭の骨吸収が進行していました。
雑音が何週間続けば精密検査を受けるべきかについては、日本顎関節学会の臨床ガイドラインが目安を示しています。具体的には「痛みや開口障害の有無を問わず、クリック音が4~6週間以上持続する場合はMRIやCTなど画像診断を検討する」ことが推奨されています。音が初めて出てから2週間以内であればセルフケアの継続観察で問題ないケースも多いですが、1か月を超えても音が変わらない、あるいは徐々に大きくなる場合は関節円板の変位が進んでいる可能性が高く、放置は危険です。
雑音そのものに痛みが伴わなくても、心理的ストレスの蓄積は見過ごせません。2020年に国内5大学病院で行われたアンケート調査では、顎関節雑音が3か月以上続く患者の42%が「常に音が気になり会話に集中できない」と回答し、睡眠の質を評価するPSQI(ピッツバーグ睡眠質問票)では平均7.8点と、軽度の不眠に相当するレベルでした。仕事や家事に支障を感じる人も3割を超え、生活の質(QOL)が有意に低下していることがわかります。
さらに、音が続くことで「早く治さなければ」という焦りや対人場面での恥ずかしさが強まり、肩こりや頭痛などの副症状を心理的に助長する悪循環が生まれます。痛みがないからと放置しているうちにストレス負荷が増し、交感神経優位によって筋肉が硬直し、結果的に痛みや開口障害が出てから慌てて受診するケースも少なくありません。
現在クリック音が続いている場合は、スマートフォンの録音アプリで音の回数や大きさを記録すると変化を客観的に把握できます。録音ファイルと経過メモを持参して口腔外科や顎関節専門医を受診すれば、診断がスムーズになり早期治療につながります。長期的な合併症とQOL低下を防ぐためにも、「雑音が1か月近く続いたら専門医へ」を行動ルールとして意識しておくと安心です。
口の開閉困難
開口時の痛みと制限
口を開けたときに測定できる「開口量」は、一般的に上下の前歯の切縁間距離で評価します。健康な成人では40〜50mmが標準範囲とされ、これより5mm以上狭い場合は開口制限の疑いが高まります。家庭にノギスがなくても、割り箸や厚紙にペンで目盛りを書き込み、上下前歯の間に挿入して距離を確認する簡易計測で十分精度を得られます。指を縦に三本(人差し指・中指・薬指)そろえて入るかどうかという方法もおおよその目安になり、二本しか入らない場合は要注意です。
開口時に生じる痛みの性質から、関節性のトラブルか筋肉性のトラブルかをある程度推測できます。関節円板前方転位が疑われるケースでは、口を開けた瞬間または途中で「コクッ」としたクリック音が出て、その位置で痛みが鋭く走ることが特徴です。また、顎の動きがS字状のジグザグ軌跡を描くことが多く、鏡の前で正面から下顎の動きを確認すると左右へのブレが見られます。これに対し咬筋や側頭筋の筋拘縮が主体の場合、クリック音はほとんどなく、開口に伴って顎全体が重だるい鈍痛を呈します。さらに、早朝に痛みが強く夕方にかけていくらか緩和する「ウォームアップ現象」があれば筋由来の可能性が高まります。
日常生活で悪化させやすい動作も押さえておくことが重要です。具体的には(1)大あくびやカラオケでの大きな発声、(2)フランスパンや干し肉を丸ごと噛み切る行為、(3)歯科受診以外での長時間開口姿勢—たとえばネイルサロンでの会話中に口を開けたまま笑う—などが挙げられます。これらの動作は関節や咀嚼筋に急激な伸張ストレスをかけるため、痛みや制限を悪化させる原因となります。
予防策としては、あくびが出そうなときは手で口元を支えながら顎を軽く閉じ気味にする、硬い食材は一口サイズにカットして奥歯でゆっくり噛む、長時間の会話や歌唱前には頬やこめかみを円を描くようにマッサージして筋温を上げる、といった小さな工夫が効果的です。また開口量を毎日測定し、数値と痛みをメモに残すことで、悪化の兆しを早期にキャッチできます。数日連続で35mm以下、あるいは痛みがVASスケールで5/10を超える状態が続く場合は、口腔外科や顎関節専門医を受診しましょう。
関節の動きにくさの原因
顎を開けにくいと感じたとき、まず疑うべきは関節そのものに問題があるか、あるいは周囲の筋肉が硬くなっているかという二大要因です。関節内要因の代表格が滑膜炎と癒着で、滑膜炎は関節包の内側を覆う滑膜が炎症を起こし、関節液が増えて内圧が上がるために顎がスムーズに動かなくなります。朝起き抜けに顎がパンパンに張ったような感覚があり、動かし始めにズキッと鋭い痛みが走る場合は滑膜炎の可能性が高いです。一方の癒着は、関節円板の位置異常や炎症が長期化することで関節内の組織同士が貼り付く状態を指し、ギシギシとした抵抗感を伴いながら開口量が慢性的に制限されます。
筋肉要因としては痙縮と線維化が注目されます。痙縮は咬筋(こうきん)や側頭筋が持続的に収縮して緩まなくなる状態で、ストレスや歯ぎしりが引き金になりやすいです。筋電図測定では通常時の2〜3倍の活動電位がみられることも珍しくありません。線維化は筋肉内に微細な損傷が繰り返されてコラーゲン線維が過剰に沈着し、ゴムのようなしなやかさが失われる現象です。触診すると“板のような硬さ”が指に伝わり、ストレッチしても伸びにくい特徴があります。
早朝に口が開きにくいとき、それが筋肉由来か関節由来かを自宅で判別するセルフテストがあります。1)蒸しタオルを顎周囲に3分間当てて温めます。2)その直後に舌の先を上顎の裏につけたまま、ゆっくりと口を縦に開けてみます。温熱後に可動域が明らかに改善すれば筋肉の痙縮が主因と考えられます。改善しない、または痛みが増すようなら滑膜炎や癒着など関節内要因を疑い、専門医の受診を検討しましょう。さらに、朝と昼の開口量を定規で測り、5mm以上の差が出る場合は筋性、差がほとんどない場合は関節性の可能性が高いという判定基準も有効です。
動きにくさを感じたら、無理のない範囲で開口訓練を始めると進行を食い止めやすくなります。基本プロトコルは次の通りです。①ウォームアップとして顎周囲をホットパックで5分温め、血流を促進します。②上の前歯と下の前歯の間に指2本(約25mm)を縦に挿入し、痛みが出ない範囲で10秒キープします。これを5回繰り返します。③翌週からは指3本(約35mm)、再来週には専用ストレッチバーを使うなど、週単位で目標を段階的に引き上げます。④1日2セット、朝と就寝前に実施すると筋肉と関節包の伸展性が維持しやすくなります。
注意点として、痛みがVAS(視覚的評価スケール)で5/10を超える場合は負荷を下げるか中止してください。開口中に関節がコリッと鳴り、その後にロックしてしまう「ロッククリック」が生じたときは直ちに訓練を止め、氷で軽くアイシングを行いましょう。また、開口訓練は正しい姿勢で行うことが重要です。背筋を伸ばし、後頭部を壁につけて行うと顎関節に対する不均等な力を避けられます。
関節内要因と筋肉要因は相互に影響し、放置すると慢性化しやすいのが顎関節症の厄介な点です。朝のセルフテストで原因を大まかに判別し、開口訓練をルーチン化することで、多くのケースで可動域は徐々に回復します。動きにくさが2週間以上続く、または開口量が30mm未満に落ち込んだ場合は、迷わず口腔外科や顎関節専門クリニックで精密検査を受けることが早期改善への近道になります。
口腔外科での診断が必要なケース
顎の違和感が長く続く場合でも、市販薬や自己流マッサージで様子を見てしまいがちですが、画像検査が必須になるケースでは早めに口腔外科を受診した方が時間もコストも結果的に節約できます。具体的には、①転倒・交通事故などの外傷歴があり骨折や関節円板の損傷が疑われるとき、②口がほとんど開かず「ガチッ」と固まったような関節強直がみられるとき、③関節部に腫脹やしこりが触れ腫瘍が疑われるときには、MRIやCTによる精密検査が推奨されます。X線だけでは軟組織や複雑な骨形態を評価しきれないため、専門医の設備と読影経験が欠かせません。
紹介状を用意する際は、かかりつけ歯科医や内科医に「発症時期・症状の推移・セルフケアの内容・既往歴・服薬状況」を箇条書きで盛り込んでもらうと診断がスムーズです。すでに撮影したレントゲン画像がある場合は、CD-RやUSBメモリにDICOMデータをコピーして持参しましょう。スマホで撮影した画像でも参考になりますが、診断の決め手になるのは元データです。受付でデータを渡すときは「顎関節部のDICOMファイルが入っています」と一言添えるとスタッフが迷いません。
専門医への受診を先延ばしにした場合のリスクも具体的に知っておくと背中を押されます。国内の顎関節症コホート研究では、発症から半年以内に専門医を受診した群の手術適応率は4.8%だったのに対し、1年以上放置した群では17.2%に跳ね上がりました。さらに、CTで骨変形が確認された症例の約6割が保存療法だけでは疼痛が残存し、追加治療を要しています。「そのうち治るだろう」と先送りするほど、不可逆的な関節変形や慢性疼痛が固定化する確率が高まるというわけです。
もし紹介状の準備が難しい場合でも、症状メモや市販薬の使用歴を紙にまとめて持参するだけで診察時間を短縮できます。「大きく口を開けると●●mmで痛みが出る」「朝起きたときの痛みが一番強い」など、数値や状況を具体的に書いておくと医師が的確な検査を選択しやすくなります。結果的に不要な検査が減り、費用負担も抑えられるメリットがあります。
セルフケアで改善が感じられない、口が指2本分も開かない、腫れが引かないといったサインが出た時点で口腔外科に予約を入れることが、将来の大がかりな治療を防ぐ近道です。迷ったら「画像で状態を確認し、保存療法で済むかどうかを判断する」くらいの軽い気持ちで受診してみてください。
歯ぎしりや噛み合わせの異常
歯列接触癖(TCH)の影響
歯列接触癖(Tooth Contacting Habit:TCH)は、安静時にも上下の歯をわずかに当ててしまう無意識の癖を指します。通常、リラックスした状態では上下の歯の間に1〜3mm程度の隙間があり、咬筋(ものを噛むときに働く頬の筋肉)はほぼ活動していません。しかしTCHがあると、咬筋は24時間のうち平均6〜8時間も持続的に緊張し続けると報告されています。この継続的な筋活動は、筋電図(EMG)では静止時基準の約3〜5倍に達し、下顎骨を上方に押し付ける力が絶えず発生します。
咬筋が張り詰めた状態が続くと、顎関節内にかかる圧力も上昇します。関節円板と関節窩の間に生じる静的荷重は、TCH非保持者と比べて平均で約1.7倍高いという大阪大学の実験データがあります。長時間にわたり関節内圧が高止まりすると、関節円板の変位や滑膜の炎症を誘発しやすくなり、結果として痛みやクリック音などの顎関節症状が現れやすくなるわけです。
実際に疫学研究をみると、TCHを有する人は顎関節症を発症するリスクが2.8〜3.4倍に上昇すると報告されています。とくに20〜30代女性では、TCH陽性者の45%前後が何らかの顎関節症状を訴えており、陰性者の16%と比べて顕著な差が確認されています。これらの統計は「自分は歯ぎしりをしていないから大丈夫」と思っている人でも、日中の軽微な歯列接触がリスクを高めている可能性を示しています。
ではTCHをやめるにはどうすれば良いのでしょうか。最も実践的で効果が高いとされるのが「リマインダー法」と呼ばれる行動療法です。1)まず、パソコンやスマートフォンのホーム画面、デスクトップ付箋、腕時計の振動アラームなど、目に入る・身体に感じる場所すべてに「歯を離す」などのキーワードを設定します。2)次に、アラームや付箋を見たり感じたりした瞬間に上下の歯が当たっていないか確認し、触れていた場合はすぐに口唇を軽く閉じ、歯を1mmだけ離します。3)この行動を1日30回以上繰り返すと、平均2〜3週間で歯列接触時間が30%以上短縮したという臨床データがあります。
ポイントは「思い出すきっかけ」を生活動線上に多数仕掛けることです。たとえば、PC作業が多い人はモニターの縁に付箋を貼り、スマホをよく使う人はロック画面にメッセージを表示します。外回りが多い場合は、車のダッシュボードや名刺入れに小さいシールを貼るだけでも効果があります。こうした環境設計で“癖の自覚”を強制的に増やすと、脳が「歯を触れさせない状態」を新しい標準姿勢として再学習する仕組みです。
リマインダー法を継続してもTCHが改善しない場合や、すでに顎関節に痛みがある場合は、スプリント(マウスピース)や理学療法を組み合わせると相乗効果が期待できます。いずれにせよ、「歯が軽く当たっているだけだから大したことはない」と放置すると、関節の消耗は着実に進みます。今日からでもリマインダーをセットし、上下の歯が離れている“休憩ポジション”を習慣化することが、顎関節症予防の第一歩になります。
歯科医院での噛み合わせチェック
歯科医院で噛み合わせを評価するときにまず行われるのがセファロ分析です。セファロとは頭部X線規格写真のことで、上下顎骨や歯列、頭蓋基底との位置関係を1/1スケールで可視化できます。撮影後、専門ソフトでS−N線やFH平面など多数の基準線を引き、ANB角やWits値といった数値を算出します。これにより上下顎の前後的・垂直的ズレがミリ単位で把握でき、顎関節に余分な負荷がかかっていないかを客観的に評価できます。
次のステップは咬合紙による早期接触の確認です。厚さ20μmほどの感圧紙を上下歯列の間に挟み、「軽くカチカチ」と噛んでもらいます。紙に残る赤や青のインクパターンが接触点を示すため、どの歯が先に当たるか、接触面積が大きすぎないかを一目で判断できます。紙を変えながら左右差や前後差を繰り返しチェックすると、わずかな高点でも発見しやすくなります。
さらに詳細なデータを得たい場合は咬合力測定器を使用します。T-ScanやDental Prescaleなどのデジタル機器は、咬合接触のタイミングと力の大きさをリアルタイムのヒートマップで表示できるのが特徴です。たとえば、最大咬合力が500Nを超えても左右差が20%以上あると関節への偏荷重が疑われます。数値化されたデータは経時的な比較や患者説明にも有効で、治療後の改善度を定量的に把握できます。
一般歯科と補綴専門医ではアプローチに違いがあります。一般歯科では日常的なむし歯・歯周病治療に加えて簡易な咬合チェックを行い、明らかな早期接触や咬耗があれば調整まで対応するケースが多いです。一方、補綴専門医は咬合再構成や全顎的な補綴治療の経験が豊富で、セファロや顎運動解析装置をフル活用しながら包括的に診断します。顎関節症状が強い、過去に大規模な補綴物が入っている、噛み合わせのズレが複雑に見える場合は、補綴専門医に相談した方が精度の高い治療計画を立てやすいです。
咬合調整が必要となる臨床基準として代表的なのは、①安静位で正中が2mm以上ずれる顎偏位、②中心咬合位と中心位のズレが1.5mm以上、③咬合紙で同側臼歯に局所的な濃い接触点があり疼痛を伴う早期接触、④咬耗痕が対称でなく筋肉痛や関節痛と連動している場合、などが挙げられます。これらの指標を満たさない軽微な誤差をむやみに削合すると、かえって咀嚼バランスを崩して症状を悪化させかねません。過剰治療を避けるためには、削合前後で痛みの変化や筋電図の反応を確認しながら最小限の介入にとどめる姿勢が重要です。
噛み合わせ調整は一度削ると元に戻せない不可逆的処置です。診断データをコピーでもらい、必要ならセカンドオピニオンを受けることで、治療の妥当性を客観的に判断できます。また、ナイトガードなど可撤式スプリントで経過観察し、症状が安定するかを見極めてから最終調整に入る方法もあります。こうした段階的アプローチをとることで、関節に優しく、長期的な安定を得やすい噛み合わせ治療につながります。
歯の摩耗や破損の可能性
ブラキシズム(歯ぎしり)によって起こる歯の咬耗は、放置するとエナメル質→象牙質→歯髄へと段階的に進みます。写真イメージを想定すると、ステージ1では切縁や咬頭に艶のないマットなすりガラス状の線が現れ、光を当てると周囲のエナメル質と反射の角度が微妙に異なります。ステージ2では黄色みを帯びた象牙質が露出し、咬頭が低くなって隣接歯との高さが揃わなくなります。ステージ3に入ると咬合面全体が平坦化し、咬耗面に細かなクラックが蜘蛛の巣状に走るため、口腔内カメラで撮影するとランダムな白線が網目状に写るのが特徴です。
こうしたクラックが深部へ達すると、クラックトゥース症候群(亀裂歯症候群)に移行するリスクが急上昇します。クラックトゥース症候群とは、歯冠部から歯根に向かって走る亀裂が咀嚼時に開閉し、咬んだ瞬間に鋭い痛みや冷水痛を引き起こす状態です。早期に亀裂を発見できれば、レジンやインレーでの封鎖で歯髄を保存できる可能性が高まりますが、亀裂が歯髄腔や歯根分岐部に到達すると抜髄や抜歯が避けられないケースも少なくありません。
早期発見の鍵は視診+拡大鏡観察に加え、歯間照明(ファイバーオプティックトランスイルミネーション)やメチレンブルー染色です。染色直後はクラック部分だけがブルーに染まり、10倍ルーペで観察すると亀裂の走行方向が明瞭に確認できます。また、バイトスティックを噛ませて部位別に咬合負荷を再現し、痛みが生じるポイントを特定する検査も有効です。
補綴治療(クラウン・インレー)で対応する場合、咬合調整を丁寧に行わないと再び過大な側方力が集中し、補綴物の破損や二次クラックを招きます。ポイントは①中心位での均等接触を確保し、咬合高径を元の高さよりわずかに上げて関節内圧を緩和する、②側方運動時は犬歯誘導またはグループファンクションを明確にし、臼歯部の側方干渉を除去する、③咬頭斜面を丸めて点接触を面接触に近づけ、ストレスを分散させる、の三点です。調整後はシリコーン咬合紙やT-Scanで荷重分布を数値化し、左右差が10%以内に収まることを目安にします。
クラウン材質の選択にも配慮が必要です。ジルコニアやe.maxなど高硬度材料は対合歯をさらに摩耗させる恐れがあるため、咬耗傾向が強い患者ではハイブリッドレジンやゴールドクラウンで衝撃吸収性を確保するケースもあります。仕上げ研磨は12,000番以上のダイヤモンドペーストで行い、粗い表面が残らないようにすることで対合歯の摩耗を抑制できます。
ブラキシズムは睡眠環境やストレスと強く関連するため、マウスピース(スプリント)の就寝時装着と並行して、就寝2時間前のカフェイン制限や深呼吸法などの行動療法を取り入れることが再発防止に有効です。歯面に光沢がなくなった、噛むたびに軽いピリッとした痛みが走る、といった初期サインを感じたら、早めに歯科で精密検査を受けることをおすすめします。
頭痛や肩こりなどの副症状
顎関節症による頭痛のメカニズム
朝起きると頭が重い、こめかみがズキズキする——その頭痛は実は顎関節症がきっかけかもしれません。顎関節(がくかんせつ)に炎症や歪みが生じると、痛み情報は耳前部にある浅側頭動静脈を巻き込んで耳介側頭神経に入り、三叉神経(さんさしんけい)の感覚ルートへと流れ込みます。この三叉神経は顔面の知覚をほぼすべて担当する最大の脳神経で、入力は脳幹の三叉神経脊髄核に集中します。
三叉神経脊髄核は延髄(えんずい)の奥深くまで縦に伸びており、末端は延髄網様体(もうようたい)と連絡しています。延髄網様体は「痛みのボリュームコントロール」を司る領域で、ここを通過した信号は視床を経由し、大脳皮質の頭頂葉や前頭葉に到達して「痛い」と認識されます。顎関節からの異常信号が絶えず流れ込むと、網様体は過敏化し、頭痛の閾値(いきち)が下がるため軽い刺激でも頭痛が起こりやすくなる仕組みです。
三叉神経核には頸部や側頭部の筋肉からも痛み情報が集まるので、入力が重なると収束性投射が生じます。これにより「顎が原因でも頭が痛む」という関連痛が出現します。脳は情報源を区別できず、あたかも頭部そのものが痛むように感じるのです。
さらに、顎関節症患者の多くは側頭筋(そくとうきん)が緊張しやすく、これが緊張型頭痛を後押しします。筋電図(きんでんず)研究では、リラックス時の側頭筋表面電位が健康成人の平均1.2μVに対し、顎関節症患者では4.8μVまで上昇する例が報告されています。筋線維が持続的に収縮すると血流が滞り、乳酸などの代謝産物が蓄積して化学受容器を刺激し、拍動性の鈍い痛みを誘発します。
パソコン作業中に歯を食いしばるクセがある人は、側頭筋のEMG値がさらに跳ね上がりやすいです。50cmほどの画面距離で2時間作業した実験では、食いしばりを自覚していない被験者でも側頭筋活動が平均で60%増加しました。このような「無意識の筋緊張」は仕事終わりの頭痛として現れやすく、「肩こりがひどい日ほど頭が痛い」という体験とリンクします。
市販の鎮痛薬(NSAIDsやアセトアミノフェン)はプロスタグランジンという発痛物質の生成を抑えることで痛みを一時的に緩和します。しかし、①三叉神経核への過剰入力、②側頭筋の持続的過緊張、③顎関節ディスクのズレ——これら根本要因には直接作用しません。そのため「薬が切れるとすぐ痛む」「服用量が増える」といった悪循環に陥りやすく、薬物乱用頭痛のリスクも高まります。
頭痛を本格的に断ち切るには、顎関節自体へのアプローチが欠かせません。マウスピース(スプリント)で夜間の咬合力を平均40%抑える、顎周囲の筋ストレッチと温熱療法でEMG値を下げる、噛み合わせのチェックで早期接触を補正する——これらの介入により、痛みの発生源そのものを静められます。「頭痛薬を手放せない」状態が続く前に、顎関節の専門治療を検討することが、長期的な快適さへの近道です。
肩こりや耳鳴りとの関連性
顎関節症を訴える人のうち、実に約40%が慢性的な肩こりを、約12%が耳鳴りを併発しているという臨床報告があります。これらは偶然の同時発生ではなく、首(頸椎)と顎関節、さらに耳を結ぶ解剖学的・神経学的ネットワークが共通のトラブルを生んでいると考えられます。
まず頸椎アライメントが乱れると、頭部が前方に突出する「フォワードヘッド姿勢」になります。頭が2cm前に出るだけで、首まわりの筋肉や靭帯に約2.5kg分の追加負荷がかかると言われています。この負荷が僧帽筋や肩甲挙筋を緊張させ、肩こりを悪化させます。同時に、下顎を後方へ引き込む力が働き、顎関節の関節窩にストレスが集中します。関節円板の動きが阻害されると、口を開ける際に咬筋や側頭筋が過剰に働き、首・肩の筋緊張がさらに強まるという悪循環が生まれます。
神経系の視点では、三叉神経核と頸髄上部(C1~C3)が交わる「三叉神経・頸神経複合体」がキーポイントです。顎関節の痛み刺激がこの複合体に入力されると、肩や後頭部に関連痛が飛ぶ仕組みがあり、肩こりと顎の違和感がセットで起こりやすくなります。
耳鳴りとの関係では、鼓膜張筋(こまくちょうきん)と口蓋帆張筋(こうがいはんちょうきん)が重要です。どちらも下顎の動きと同じ三叉神経の枝で支配されているため、顎関節に問題が起こると反射的にこれらの筋肉が緊張しやすくなります。鼓膜張筋が過緊張を起こすと鼓膜の張力が不安定になり、「ジー」「キーン」といった自覚的音が発生します。また、口蓋帆張筋が硬くなると耳管の開閉がスムーズに行えず、気圧調整が乱れて耳閉感や耳鳴りが持続しやすくなります。
治療を考える際には、多職種連携がきわめて効果的です。整形外科ではX線や姿勢解析により頸椎の配列異常を評価し、リハビリテーション科と協力して姿勢矯正や肩周囲筋のストレッチを行います。耳鼻科では中耳炎や突発性難聴など耳鳴りの他原因を除外したうえで、耳管開放訓練や薬物療法を提供します。そして歯科口腔外科ではスプリント(マウスピース)や咬合調整を通じて顎関節へのメカニカルストレスを軽減します。
これらのアプローチを同時並行で進めると、肩こり→頸椎歪み→顎関節負荷→耳鳴りという鎖状のトラブルを各所で断ち切れます。実際、スプリント療法と姿勢リハビリを組み合わせた患者群では、単独治療群に比べて6週間後の耳鳴りスコアが約30%低下したという報告もあります。
セルフケアとしては、壁に背をつけて頭・肩・お尻・かかとを一直線にそろえる「壁立ちチェック」で頸椎アライメントを毎日確認し、肩と首を温めながら軽くストレッチする習慣が有効です。また、耳鳴りが強い日は顎を軽く動かしながら深呼吸し、鼓膜張筋と口蓋帆張筋をリラックスさせるだけでも症状がやわらぐことがあります。
肩こりや耳鳴りが顎関節症と絡み合うメカニズムを理解し、多角的に対処することで、長引く不快症状から抜け出す道が大きく開けます。
副症状が続く場合の対応策
痛みや頭痛、耳鳴りといった副症状が2週間以上続く場合、「そのうち治るはず」と様子見を続けるより、段階的に医療機関へアクセスする方が安全です。以下に文字ベースの受診フローチャートを示します。1) 自宅でのセルフケアを2週間実施しても改善が見られない → 2) かかりつけ歯科または口腔外科で顎関節・咬合の検査を受ける → 3) 検査で顎関節症が疑われる、または症状が全身に波及している場合は疼痛管理クリニックや心療内科に紹介状を書いてもらう → 4) 専門医で薬物療法・理学療法・心理的アプローチを組み合わせた総合的治療を検討、という流れです。このフローを意識するだけでも「次に何をすればよいか」が明確になり、行動に移しやすくなります。
疼痛管理クリニック(ペインクリニック)とは、麻酔科医を中心に慢性痛の診断と治療を行う外来で、神経ブロック注射や薬物調整を通して痛みの悪循環を断ち切ることを目的としています。顎関節由来の頭痛や肩こりが続く場合、関節そのものに問題が残っていても、中枢神経が痛みを「記憶」してしまうことで慢性化しているケースが少なくありません。ペインクリニックではその中枢性感作(ちゅうすうせいかんさ)を抑制する治療を受けられるため、歯科単独よりも早期に痛みが軽減する可能性が高まります。
心療内科を併診するメリットは、ストレスや不安が顎関節症の増悪因子になっている場合に、早期から心理的サポートを受けられる点です。例えば、睡眠障害が耳鳴りを悪化させている場合には睡眠導入剤や認知行動療法(CBT)が奏功することがあります。さらに、抗不安薬の短期使用で筋緊張が緩み、ブラキシズム(睡眠中の歯ぎしり)頻度が下がる例も報告されています。痛み・精神面・生活習慣をワンストップで整えられる体制は、再発防止の意味でも大きな価値があります。
自己流マッサージや強めのストレッチは、一見すると手軽で効果的に思えますが、顎周囲の炎症や筋肉の微小損傷を悪化させるリスクを常に伴います。注意点を整理すると、・痛みが強い部位を直接強く押さない ・ストレッチは「気持ちいい」と感じる強度で10〜15秒を目安にする ・発赤や腫脹があるときは温めずにアイシングを優先する ・就寝前に長時間マッサージガンを当てない、の4点が特に重要です。
加えて、市販のセルフケアグッズを使う場合は「用途が首肩向け」と書かれていても顎関節に直接当てないよう注意してください。咬筋や側頭筋は繊細で、刺激量が過度になると筋線維が部分的に損傷し、翌朝さらに痛みが増すことが珍しくありません。痛みが軽減してきた段階であっても、負荷を徐々に上げる、使用時間をタイマーで管理するなど漸進的に進めることが、悪化を防ぎながら効果を得るコツです。
まとめると、副症状が2週間以上続く場合は「セルフケアのみ→歯科・口腔外科→ペインクリニック・心療内科」の順に受診を拡大し、多職種が連携する体制をつくることが快復への近道です。そして自己流ケアは「痛みが増えない範囲で」「短時間・低負荷で」行うのが鉄則です。体からの警告サインを正しく読み取り、専門家の力を早めに借りることで、生活の質を守りながら顎関節症と付き合うことができます。
顎関節症の原因と生活習慣の関係
歯の噛み合わせと関節への負担
噛み合わせの異常が関節に与える影響
理想的な噛み合わせ(咬合)は、上下の歯が均等に接触し、下顎頭(かがくとう:顎関節の丸い部分)が関節窩の中央付近に安定して収まる状態を指します。しかし前後的(出っ歯・受け口)あるいは側方的(左右どちらかへのズレ)に不調和があると、咀嚼(そしゃく:食べ物を噛むこと)時の力が関節窩の一点に集中しやすくなります。関節にかかる圧力は「圧力 P = 力 F ÷ 接触面積 A」で表され、接触面積が30%減少した場合、同じ咬合力500NでもPは約1.4倍に上昇します。この物理的負荷の増大が、関節円板や軟骨へのストレスを日常的に高めるのです。
側方的不調和では、咀嚼筋が左右非対称に働くため、荷重が偏位側の関節窩後方にシフトします。筋電図研究では、歯列が2mm右にずれている被験者は、右側咬筋の活動電位が健常者比で27%高い数値を示しました。活動電位の増大は筋収縮力を意味し、結果として関節内圧がさらに高まり、微小循環の障害や滑膜の炎症を誘発します。
咬合干渉(こうごうかんしょう:本来同時に当たるべき歯がずれて早期接触を起こす状態)は、関節にミクロトラウマを繰り返し与える代表的要因です。2018年に発表された国内の臨床観察研究では、関節円板前方転位が認められた177例中、早期接触を有する症例は73%にのぼりました。研究グループは、干渉部位を削合処置で除去した群で6か月後の痛みVAS(0〜10)が平均5.8から1.9へ低下した一方、処置しなかった群ではほぼ変化がなかったと報告しています。
ミクロトラウマは関節円板の中央部に微細な裂け目を作り、滑膜液の潤滑機能を低下させます。これにより円板の滑走運動はぎくしゃくし、前方転位が起こりやすくなります。さらに円板が前方にずれると、下顎頭の前方回転が制限されるため、開口量が減少し「口が開きにくい」という自覚症状へとつながるのです。
咬合矯正が奏功した症例として、28歳女性・側方偏位3mm・関節円板前方転位(復位あり)を挙げます。マルチブラケット矯正で上下歯列の正中を合わせ、早期接触を排除したところ、治療開始6か月後には開口量が32mmから45mmへ拡大しました。痛みVASは7から1へ低下し、MRIでも円板がほぼ中央へ復位したことが確認されています。この患者は治療前、偏頭痛発作が月4回ありましたが、治療後は月1回未満に減少しました。
数式で示される物理負荷の増大、臨床研究が裏付けるミクロトラウマと円板変位の関連、そして実際の症例で示される改善効果—これらの事実は、噛み合わせの異常が顎関節に与える影響を明確に示しています。「歯が少しずれているだけだから平気」と考えがちですが、放置すると関節そのものを傷め、痛みや開口障害といった深刻な症状へ発展しかねません。早めに噛み合わせを評価し、必要に応じて矯正や咬合調整を行うことが、顎関節を長期的に守る近道になります。
歯科治療が必要な場合の判断基準
顎関節症の治療方針を決めるうえで欠かせないのが「どの歯科介入をいつ行うか」という判断です。咬合調整・補綴治療・矯正治療の3つには適応範囲が明確に存在し、これを外すと顎関節にかえって負担をかけてしまいます。
最初に行われるのは精密診断です。具体的には、①セファログラムで上下顎骨の位置関係を計測、②フェイスボウと咬合器で顎運動を再現、③咬合紙やTスキャンで早期接触を定量化、④必要に応じてCTやMRIで関節円板の位置を確認する――という4段階を経て、「力学的にどこにストレスが集中しているか」を特定します。
診断結果が「単一歯の早期接触による微小なズレ」であれば、エナメル質を最大0.2mmまで削る咬合調整が第一選択になります。欠損歯が原因で咬合高径が低下しているケースでは、クラウンやブリッジ、インプラントといった補綴治療が必要になることが多いです。一方、骨格的な前後・左右的不調和や叢生(歯並びの乱れ)が主因であれば、ワイヤー矯正やマウスピース矯正による長期的な力のコントロールが不可欠です。
介入時期を誤ると症状が加速する例も少なくありません。実際に、軽度の早期接触で咬合調整だけで済むはずだった患者が、「歯を削るのは怖いから」と半年放置した結果、顎関節内で関節円板が前方転位し、矯正治療+スプリント治療の二重介入になったケースがあります。逆に、咬合性外傷が発生している急性期に拡大床で歯列拡大を始めたところ、炎症が悪化し関節強直寸前まで進行した例も報告されています。
治療を成功させるには、患者と歯科医師のコミュニケーションが鍵になります。診察室では、①予想されるリスク(治療後の知覚過敏や一時的な咬合違和感など)を具体的な確率で説明してもらう、②総費用と支払いプラン(保険適用の有無、分割回数)を明確にしておく、③治療期間の目安と通院頻度をカレンダーに落とし込む、といったポイントを確認しましょう。とくに矯正治療は平均18〜24か月と長期にわたるため、「途中で仕事が繁忙期に入ったら調整をどうするか」といったライフイベントも事前に相談しておくと安心です。
さらに、治療後のメンテナンス計画も契約前に聞いておくとトラブルを防げます。咬合調整後は半年に1回のチェックで問題ない場合が多い一方、補綴や矯正ではマウスピース保定や咬合力モニタリングが必須になるため、追加コストと来院スケジュールが発生します。「短期的な痛みの解消」と「長期的な関節の健康」のどちらを優先するのか、自分の希望を率直に伝え、治療計画に反映してもらうことが大切です。
まとめると、歯科治療が必要かどうかは「原因の特定→適応・時期の判断→リスクとコストの共有」という3ステップで決まります。診断プロセスを省略したまま治療に入ると再治療のリスクが跳ね上がりますので、検査結果と治療目的をセットで説明してくれる歯科医院を選ぶのが、顎関節症改善への近道です。
マウスピースによる負担軽減の効果
就寝中に装着するマウスピース(スプリント)は、上下の歯の間にクッションをつくり、咬合力を物理的に分散させるアイテムです。東京医科歯科大学の臨床試験では、厚さ2 mmのハードタイプスプリントを装着しただけで最大咬合力が平均38%低下し、夜間の筋電図(EMG)振幅も約45%減少したという結果が報告されています。数値で見ると「歯ぎしりの半分近くをカットできる」と言えるレベルで、顎関節への負担を大幅に軽減できます。
咬合力が弱まるメカニズムはシンプルです。スプリントがクッションとなることで歯の硬いエナメル質どうしが直接ぶつからず、圧力が均一に広がります。また、下顎がわずかに前方・下方へ誘導されるため関節窩の内圧が下がり、関節円板にかかるせん断力も軽くなります。その結果、朝起きたときの顎のこわばりや痛みが和らぎ、日中の開口動作もスムーズになります。
スプリントには大きく「ハードタイプ」「ソフトタイプ」「スタビリゼーションスプリント」の3種類があります。ハードタイプはアクリル樹脂製で変形しにくく、歯列接触癖(TCH)や強いブラキシズムがある人に最適です。ソフトタイプは柔らかいシリコーン系素材で装着感が軽く、軽度の歯ぎしりや一過性の顎関節痛に向いています。スタビリゼーションスプリントは、ハード素材を使いながら咬合面をフラットに設計し、下顎を理想位置で安定させることを目的とした専門性の高いタイプです。
適応の目安として、噛むとズキンと痛む急性期にはソフトタイプで炎症を落ち着かせ、痛みが引いたらハードタイプまたはスタビリゼーションスプリントで関節を保護しつつ正しい咬合バランスを維持する流れが一般的です。歯科医院で筋電図や咬合力を測定し、数値で効果を確認しながらタイプを選ぶと失敗が少なくなります。
長く快適に使うためにはメンテナンスが欠かせません。毎朝外したら、柔らかい歯ブラシと中性洗剤で30秒ほどこすり洗いし、流水で泡を完全に流します。週に1~2回は入れ歯用の洗浄タブレットに15分ほど浸け置きすると、バイオフィルム(細菌膜)や着色を予防できます。熱変形の原因になるため、熱湯や食器洗浄機の使用は避けてください。
交換サイクルは素材によって差があります。ソフトタイプは咬耗が早いため6か月~1年、ハードタイプは2~3年、スタビリゼーションスプリントは咬合面の磨耗や歯列変化を踏まえ1年ごとの再評価が目安です。変色やひび割れ、装着感のズレを感じたら、早めに歯科医へ相談しましょう。
保管は通気性のあるケースで自然乾燥させるのが基本です。湿ったままフタをするとカビが発生しやすくなるため、ティッシュで軽く水気を取ってから収納すると清潔さを保てます。出張や旅行に持参するときは、ハードケース+ジップ袋の二重保護にすると破損リスクが低くなります。
ストレスと顎関節症の関連性
ストレスが筋肉に与える影響
長時間のストレスを受けると、脳の視床下部―下垂体―副腎系(HPA軸)と呼ばれるホルモン分泌ネットワークが活性化します。その結果、副腎皮質から分泌されるコルチゾールというホルモンが血中で急増します。コルチゾールは本来、血糖を確保したり炎症を抑えたりする“非常事態モード”の調整役ですが、同時に交感神経を優位に傾ける作用も持っています。この交感神経優位が持続すると、筋線維内にカルシウムイオンが過剰に流入し、筋肉が収縮したまま弛緩しにくい状態—いわゆる筋緊張—が生じやすくなります。
特に咬筋(こうきん)や側頭筋(そくとうきん)など、顎を動かす筋肉はストレスの影響を受けやすい部位として知られています。緊張状態が続くと、筋肉内で血流が低下し、酸素と栄養が不足するため乳酸などの代謝産物が蓄積します。これが痛みや重だるさといった不快感を引き起こし、顎関節症の症状悪化へとつながります。
ストレスと顎関節のトラブルを橋渡しするキーワードが「心因性ブラキシズム」です。ブラキシズムとは就寝中や覚醒時に無意識で歯を強く噛みしめたり、こすり合わせたりする行動の総称で、脳がストレスを処理しきれないときの“逃げ道”として現れることが多いと考えられています。行動医学の調査では、職場ストレススコアが高い人ほど咬筋の夜間筋電図振幅が大きくなる傾向が確認されており、心理的負荷が筋活動に直結していることが示唆されています。
心因性ブラキシズムが続くと、就寝中に通常の2~3倍の咬合力が何百回も顎関節に加わります。その結果、関節内圧が上がり、関節円板や靭帯へダメージが蓄積します。コルチゾールによる筋緊張とブラキシズムによる機械的ストレスがダブルで作用するため、翌朝起床時の顎の疲労感や開口時痛が強くなりやすいのです。
ストレス性筋痛と炎症性筋痛を見分ける簡易診断ポイントも押さえておきましょう。①動かさずに安静にしていると痛みが和らぐならストレス性、逆に安静時もズキズキ続くなら炎症性の可能性が高い。②触診で筋肉を軽く押したときに「凝り玉」のような硬結があり、圧痛とともに遠隔部に響く痛み(関連痛)が飛ぶ場合はストレス性筋痛を示唆します。③発赤や熱感、腫脹が顕著に出ていれば炎症性筋痛のサインです。これらをチェックすることで、セルフケアで様子を見るべきか、医療機関で炎症の有無を詳しく調べるべきかを判断しやすくなります。
ストレスを感じたときは、深呼吸や軽いストレッチで交感神経の高ぶりを鎮め、HPA軸をクールダウンさせることが筋緊張の予防につながります。心因性ブラキシズムが疑われる場合は、就寝前のリラクゼーション習慣やマウスピース装着などの対策を組み合わせて、顎関節への負荷を最小限に抑えることが大切です。
ストレス管理の重要性
顎関節症はストレスと切っても切り離せない関係にあることが、臨床現場では広く知られています。たとえば、心理的ストレスを数値化するPSS(Perceived Stress Scale)で20点以上を記録した人は、15点未満の人に比べて12か月以内の顎関節症再発率が約3倍(42% vs 13%)に跳ね上がるという国内多施設調査があります。ストレスが強いほど交感神経が優位になり、咬筋や側頭筋が無意識に緊張しやすくなるため、関節と筋肉の両方で負荷が高まる仕組みです。
ストレスを下げる方法としては、心と行動の両面に働きかけるアプローチが効果的です。認知行動療法(CBT)は「仕事の締め切り=プレッシャー」という思考パターンを「締め切り=タスク整理のチャンス」と再構築するトレーニングで、週1回・8週間のオンラインCBTを受けた顎関節症患者では、開口時痛が平均でVAS30%減少し、PSSスコアも8ポイント下がったという報告があります。
マインドフルネス瞑想も注目されています。筑波大学が実施した30名対象の前向き試験では、1日10分のガイド付き瞑想を4週間続けたグループが、関節雑音の頻度を26%減らし、ストレスホルモンであるコルチゾールの朝方分泌量も有意に低下しました。呼吸と感覚に意識を向けることで、筋肉の余計な緊張を和らげる効果が期待できます。
「忙しくて専門プログラムを受ける時間がない」という方でも、日常に小さな工夫を取り入れるだけでストレス負荷を下げられます。具体的には以下のような方法が実践しやすいです。
仕事中: 60分作業したら3分間だけ席を立ち、肩回しと深呼吸を行う「ポモドーロ+マイクロブレイク」。タイマーアプリを使えば忘れにくく、筋緊張のリセットにもなります。
家庭: 就寝前にリビングの照明を2700K程度の暖色に切り替え、スマホを寝室に持ち込まない「デジタルサンセット」を実践します。ブルーライトによる覚醒が抑えられ、副交感神経が優位になりやすくなります。
移動中: 電車やバスの中でできる「4-7-8呼吸法」。4秒吸って7秒息を止め、8秒かけて吐くことで、わずか1サイクルでも心拍変動が高まり落ち着きやすくなります。
これらのストレス管理を組み合わせることで、顎関節への負荷が下がり、再発リスクを大幅に抑えられます。痛みや雑音が落ち着いた後も、ストレス対策をルーティン化しておくことが、長期的な安定につながるポイントです。
リラクゼーション方法の提案
顎関節症の痛みを長引かせる大きな要因は、交感神経が優位になり筋肉が常に緊張している状態です。リラクゼーションを意識的に取り入れ、副交感神経を優位に切り替えるだけで、咬筋(こうきん)や側頭筋の過活動を抑えられます。ここでは1回あたり15分で完結する「呼吸法」「漸進的筋弛緩法」「ヨガ」の三本柱を具体的にご紹介します。
1. 呼吸法(所要時間3〜5分)・椅子に深く腰掛け、背筋を軽く伸ばします。・4秒かけて鼻から息を吸い、横隔膜(おうかくまく)が下がって腹部が膨らむのを感じます。・2秒間息を止め、6秒かけて口から細く息を吐き切ります。・この「4-2-6」のサイクルを10回繰り返すと、心拍が平均で5〜7bpm低下し、顎周りの筋緊張も緩みやすくなります。・Apple WatchやGarminに搭載されている呼吸ガイド機能を使うと、ペースを視覚的に確認できるので便利です。
2. 漸進的筋弛緩法(所要時間8〜10分)・足先→ふくらはぎ→太もも→腹部→肩→腕→手→首→顔の順で、筋肉を「5秒間力を入れて10秒間脱力」のペースで進めます。・顎関節症の場合、首と顔のパートで咬筋を最後に一気に脱力することがポイントです。・実施中は息を止めず、先ほどの呼吸法と組み合わせると効果が高まります。・無料アプリの「MyEMS」が筋弛緩のタイミングを音声で案内してくれるため、カウントに気を取られず集中できます。
3. ヨガ(所要時間5分)・キャット&カウ:背骨を丸める→反らす動きを5呼吸ずつ。頸椎の可動域が広がり、顎関節の負担が軽減します。・チャイルドポーズ:30秒保持。側頭筋の付着部がストレッチされ、開口時の痛みが和らぎます。・マインドフルネス・シャバーサナ:仰向けで1分間、全身の力を抜き呼吸に意識を向けます。・ヨガマットがない場合でも、畳やカーペットの上で十分行えます。
バイオフィードバックで可視化すると継続しやすくなります。Oura RingやFitbitは、リラクゼーション後のHRV(心拍変動)が平均で15〜20ms改善したかを即座に示してくれます。この数値が翌日の筋痛スコア低下と連動するため、モチベーション維持に直結します。
習慣化には「トリガー」と「報酬」をセットにする方法が有効です。例として、1)朝の歯磨き直後にアプリの呼吸リマインダーをセット(トリガー)、2)3日連続実行できたらお気に入りのハーブティーを飲む(報酬)という小さな仕組みを設計します。行動を既存の習慣に“ひも付け”ることで、継続率は平均で40%から70%へ向上したという行動科学の報告もあります。さらに、家族と実践記録を共有する“ソーシャルリワード”を加えると、三日坊主で終わるリスクを大幅に減らせます。
呼吸法・筋弛緩法・ヨガを「朝の支度前」「昼休み」「就寝前」に1セットずつ組み込むと、交感神経の昂りを一日の中でこまめにリセットできます。結果として顎関節の痛みだけでなく、頭痛や肩こりの発生頻度も下がりやすくなるため、ぜひ今日から実践してみてください。
不良姿勢と顎関節症
姿勢が関節に与える影響
デスクワークやスマートフォン操作が当たり前になった現代では、頭が肩より前に突き出た前頭位姿勢(ぜんとういしせい)が常態化しています。頭部はおよそ5〜6kgの重さがあるため、わずかに前へ倒れるだけでも首や顎関節にかかる負荷が急増します。
頸椎角度−関節内圧モデルを用いたシミュレーションでは、頭部が10度前方へ傾くと、下顎頭が関節窩へ押し付けられる力が約20%上昇することが示されています。さらに20度になると圧力は40%近くまで高まり、関節円板(クッション役の軟骨)がせん断応力に耐えきれず前方へ滑り出しやすくなる傾向があると報告されています。つまり、「少し猫背になるだけ」と油断している姿勢が、顎関節内部では関節円板の変位を引き起こすレベルのストレスに変換されているのです。
スマートフォンの長時間利用も見逃せません。国内3000人を対象にした横断研究では、1日4時間以上スマホを利用するグループは、1時間未満のグループに比べて開口障害(最大開口量35mm未満)を訴える割合が2.6倍高いという結果が得られました。画面をのぞき込む姿勢で首が30度以上屈曲し、その状態が累積すると、顎関節周囲の筋肉が常に引き伸ばされ関節内圧が慢性的に高まるためと考えられています。
姿勢悪化の影響は年齢によっても異なります。成長期の骨は柔軟かつ再構築が盛んなため、長期間の前頭位姿勢が続くと下顎頭の形態自体が前方へ変形しやすく、成人よりも早い段階で関節円板前方転位が固定化しやすいと指摘されています。一方、骨格が完成した成人では関節形態の変化は緩やかですが、筋・腱・靭帯への負荷が蓄積し、慢性炎症や変形性関節症へ移行しやすくなります。
このように、日常のちょっとした姿勢の乱れが顎関節内部の物理環境を大きく変え、年齢や生活習慣によっては骨形態そのものを変化させるリスクにまで発展します。長時間の前かがみ姿勢に気付いたら、こまめに頭を引く動作で負荷をリセットすることが、顎関節の健康を守る第一歩になります。
正しい姿勢を維持する方法
骨盤が前傾していると腰が反りすぎ、後傾していると背中が丸まりやすくなります。まずは現在の骨盤角度を知るために、壁に背を向けてかかと・お尻・背中・後頭部を軽くつけて立ってください。このとき、腰の後ろに手のひら1枚がきれいに入ればほぼニュートラル、指がすき間に入りすぎるようなら前傾、まったく入らない場合は後傾と判断できます。
前傾タイプの方は「ニートゥチェスト」がおすすめです。仰向けで片膝を胸に引き寄せ、20秒キープを左右3回行うと腸腰筋が伸びて骨盤が立ちやすくなります。後傾タイプには「ヒップヒンジ」。膝を軽く曲げて股関節から上体を前に倒し、臀部(でんぶ)を突き出す動作を10回×2セット繰り返すことで殿筋が活性化し骨盤を前に起こせます。
デスクワーク中のエルゴノミクスも重要です。モニタ上端が目線より2〜3cm下、画面までの距離は50〜70cmが目安になります。椅子の座面高は「足裏が床にべったりつき、膝角度が90〜100度」の位置に調節しましょう。背もたれ角度は100〜110度でわずかに後傾させると腰部への圧迫が減ります。
キーボードは肘角度を90度前後に保てる高さに置き、手首が反らないようパームレストを活用すると手根管(しゅこんかん)への負担が軽減します。ノートパソコンを使用する場合は、スタンドで高さを上げて外付けキーボードを接続するだけで姿勢の崩れを大幅に防げます。
長時間同一姿勢を避けるため、1時間ごとに30秒だけ行う「マイクロブレイクストレッチ」を習慣にしましょう。メニューは3種目で合計30秒です。①胸開きストレッチ:両手を腰の後ろで組み胸を張る(10秒)。②首側屈ストレッチ:右手で頭を左に倒し左僧帽筋を伸ばす→反対側も同様(各5秒)。③立位体側伸ばし:両手を上げ体を左右に倒す(各5秒)。これだけでも肩甲骨周囲の血流が改善し、筋緊張が顎関節に波及するのを防げます。
忘れずに実行するコツは、パソコンやスマートウォッチのリマインダー設定です。ポップアップ通知に「30秒ストレッチ」と表示させ、椅子から立ち上がるトリガーにすると自動化できます。1日8回実施しても合計4分、仕事の進行を妨げずに姿勢をリセットできるため継続しやすい方法です。
正しい姿勢を維持することは顎関節への無駄な負荷を減らし、痛みや違和感の再発防止に直結します。骨盤のニュートラルポジション・エルゴノミクスの最適化・マイクロブレイクの3つを組み合わせ、日常生活に「姿勢を整える仕組み」を埋め込んでみてください。
日常生活での姿勢改善のポイント
長時間のパソコン作業やスマートフォン操作が日常化した今、無意識のうちに前かがみ姿勢がクセになり、顎関節に余計なストレスがかかっている人が少なくありません。通勤電車での立ち方、家事で前屈みになる時間、そして就寝時の枕の高さなど、シーンごとに「姿勢リスク」は潜んでいます。顎への負担を最小限に抑えるには、状況別に姿勢を切り替える意識が鍵になります。
【通勤】満員電車で吊り革を握るときは、頭部が肩より前に出ないように顎を軽く引き、肩甲骨を背中側に寄せるイメージを保ちます。立位で片足重心になると骨盤が左右に傾き頸椎カーブが変形しやすいので、つま先とかかとに均等に体重を乗せる「11割分散」を意識します。座れる場合は、座面の奥まで腰を入れ、背もたれと腰の間にこぶし1個分のスペースを残すと自然に背筋が伸び、顎が前に出にくくなります。
【家事】食器洗いのときはシンクの高さが合わず前傾姿勢になりがちです。腰から曲げるのではなく、膝を軽く曲げて上半身を下げる動きを取り入れると腰椎の過伸展が抑えられます。掃除機をかける際は、片足を半歩前に出し体重を前後に移動させながら操作すると、猫背にならずに背骨をニュートラルに保てます。アイロンがけや洗濯物をたたむときも同様に、作業台の高さをへそ〜みぞおちラインに調整するだけで首の負荷が約30%減少するという報告もあります。
【就寝】寝ている間も姿勢の影響は続きます。理想的な枕の高さは、横向きで寝た際に耳たぶ・肩の中央・骨盤が一直線になる高さです。枕が高すぎると顎が胸方向に押し付けられ、下顎が後退位へ動くため関節内圧が上昇します。逆に低すぎると気道確保のために顎が前方へ伸び、次第に口呼吸が増える傾向があります。高反発よりも中反発の素材が頭部の沈み込みを抑制し、睡眠中の頸椎アライメントを安定させやすいという臨床データも注目されています。
姿勢矯正グッズを活用する場合、まず検討したいのがポスチャーセンサーです。胸元に装着するタイプが主流で、前傾角度が15度を超えるとバイブレーションで知らせてくれます。バッテリー持続時間(最低一日8時間)、重量(20g以下)、アプリでのデータ連携の有無が選定ポイントです。ただし、通知頻度が高すぎるとストレスになり、かえって呼吸が浅くなるリスクもありますので、最初は角度閾値を20度に設定し、慣れてきたら15度に下げる「段階的フィードバック」が推奨されます。
デスクワーク中心ならランバーサポート(腰当てクッション)も有効です。選ぶ際は①厚さ8〜10cm、②硬度40D前後の高反発ウレタン、③背もたれ固定バンド付きの三条件を満たす製品が望ましいです。厚みが足りないと骨盤前傾を維持できず、逆に厚すぎると胸椎が過伸展し肋骨下部が圧迫される恐れがあります。装着初日は1時間使用、翌日は2時間といった具合に徐々に着座時間を延ばすと、腰背部筋の急激な伸長を防げます。
良い姿勢を続けるコツとして、行動経済学の「環境設計」を取り入れると挫折しにくくなります。たとえば、デスクに姿勢センサーの充電ケーブルを常に差した状態で置くと、帰宅後に自然と充電を行い翌朝すぐ装着できる「ナッジ(そっと後押し)」が働きます。自宅の鏡を背丈より少し高い位置に吊るしておくと、肩が上がっている自分の姿が映り、無意識に肩を下げる「視覚フィードバック」も得られます。
ソーシャルサポートの力も侮れません。家族や同僚と「1日3回、背伸び姿勢チェックをする」といったミッションを共有し、完了したらメッセージアプリでスタンプを送り合う仕組みにすると、実行率が平均で1.8倍に向上したという社内実験結果があります。お互いに小さな達成感を共有することでドーパミンが分泌され、行動が強化されるためです。
最後に、習慣化のハードルを下げるためには「トリガー・アクション・リワード」を明確に設計することが重要です。例えば「通勤電車の乗車直後(トリガー)→顎を軽く引いて肩を落とす(アクション)→スマホの歩数アプリで1ポイント獲得(リワード)」といったように、行動と報酬をセットにします。ポイントが一定数貯まったら好きなカフェでドリンクを楽しむなど自己報酬を設定すると、継続率が40%以上向上するというデータも示されています。これらの仕組みを生活の随所に散りばめれば、無理なく良姿勢が定着し、顎関節への負担軽減につながります。
歯ぎしりや食事の習慣
歯ぎしりが関節に与える負担
就寝中に起こる無意識の歯ぎしり(ブラキシズム)は、通常の咀嚼よりはるかに大きな力を顎関節へ加えます。国内外の筋電図実験によると、日常的な食事で発生する咬合力は平均100〜150N(ニュートン)ですが、ブラキシズム時には400〜600Nに達することが珍しくありません。最大値で比較すると約4〜6倍、個人差の大きいケースでは9倍を超える例も報告されており、この過剰な荷重が関節円板と関節窩にミクロレベルの損傷を蓄積させる原因になります。
夜間の筋活動パターンをポリソムノグラフィ(終夜睡眠ポリグラフ検査)で観察すると、咬筋や側頭筋が短いバースト(0.25〜2秒程度)を1時間に20〜30回繰り返す「フェーシング型(phasic)」と、10秒以上持続する「トーナス型(tonic)」の2種類が混在することがわかります。特にトーナス型では持続的に高い筋電位が記録され、関節内圧が長時間上昇したままになるため、翌朝の顎のこわばりや開口障害につながりやすい傾向が確認されています。
ブラキシズムが継続すると歯の咬耗(こうもう)が進み、上下の歯がすり減って咬合高径が少しずつ低下します。咬合高径とは上下の歯が接触した際に形成される顎の垂直的な高さで、この値が数ミリ減少しただけでも関節窩内での下顎頭ポジションが後方・上方にシフトします。その結果、関節円板の前方転位を誘発しやすくなり、クリック音や顎関節痛の発症リスクが飛躍的に高まります。
咬合高径の減少は姿勢にも影響します。歯がすり減ると顎が後方回転し、頭部を前に突き出す代償姿勢が生まれやすくなります。この前方頭位は頸椎カーブを増強させ、顎関節だけでなく首や肩へも余計な負担を分散させてしまいます。実際に、慢性的な肩こりを訴えるブラキシズム患者の約60%で咬合高径低下が確認されたという整形外科レポートもあります。
さらに、咬耗の進行でエナメル質が薄くなると知覚過敏やクラックトゥース(歯の亀裂)が起こり、痛み回避のために咀嚼側が片寄ることがあります。片側咀嚼は左右の顎関節に非対称なメカニカルストレスを与え、関節円板や靭帯の摩耗を加速させる悪循環へ発展します。
こうした連鎖を断ち切るには、睡眠環境の改善やマウスピース(スプリント)の装着で筋活動を抑制し、咬耗の進行を止めることが第一歩です。強い歯ぎしりが疑われる場合は、歯科医院での咬合高径測定やポリソムノグラフィによる精密検査を受け、関節への長期的ダメージを最小限に抑える対応が不可欠と言えます。
噛む負担を減らす食事療法
顎関節への負荷は「食材の硬さ」と「咀嚼回数」の掛け算で決まります。大阪歯科大学の実験では、硬いニンジンを1口30回噛んだときの顎関節内圧は平均200kPa、軟らかい豆腐を同じ30回噛んだ場合は80kPaまで低下しました。つまり、食材を軟らかくするだけで約60%も関節ストレスを軽減できる計算になります。
食材を軟らかくすると栄養が偏りがちと心配される方も多いですが、下記のようにメニューを組めばタンパク質・ビタミン・ミネラルを十分に確保できます。朝食はオートミール+無糖ヨーグルト+粉チーズの組み合わせがおすすめです。オートミールで食物繊維、ヨーグルトでカルシウム、粉チーズで追加のタンパク質とビタミンB2が摂取できます。昼食には豆腐ハンバーグを主菜にして、付け合わせをかぼちゃのポタージュとすることでβカロテンやビタミンCもカバーできます。夕食は白身魚の蒸し煮に温野菜を添え、デザートにプリンを加えると1日トータルでタンパク質60g前後、カルシウム700mg程度を確保できます。
食べ方にもコツがあります。咀嚼回数を一律に減らすのではなく、「10回程度で飲み込める大きさ」に食材を刻むほうが効果的です。実験データでは、30回×硬い食材と10回×軟らかい食材の関節内圧はほぼ同程度だったものの、後者のほうが食後の筋疲労が約40%低かったと報告されています。また、左右交互に噛むことで特定の側の関節に負荷が集中するのを防げます。
タンパク質不足を防ぐためには、口当たりが軟らかい高タンパク食品を選ぶと便利です。例として、絹ごし豆腐、温泉卵、カッテージチーズ、プロテインパウダーを溶かしたミルクゼリーなどが挙げられます。魚介類なら、骨まで食べられるサバ水煮缶やしらす干しを利用するとカルシウム補給も同時に行えます。
カルシウムは吸収率を高めるビタミンDとセットで摂ると効率的です。ビタミンDが豊富な鮭の缶詰やきのこを軟らかく煮込んでスープに加えると、噛む負担を増やさずに栄養価を上乗せできます。さらに、就寝前に牛乳やアーモンドミルクを温めて飲むと、筋肉の回復とリラクゼーションを同時に促進します。
最後に、栄養バランスをチェックする簡易方法として、無料のスマホアプリで食事内容を記録し、タンパク質60g・カルシウム650mg・ビタミンD10μgを目標に設定してみてください。数日間の平均値で不足項目が明確になるため、サプリメントや食材選びで補うべきポイントが見えてきます。無理なく噛む負担を減らしながら、顎関節をいたわる食生活を習慣化しましょう。
食事内容の見直しで症状を緩和
口に入れるものは顎関節の炎症レベルや筋肉のこわばりに直接影響します。とくに体内の炎症メディエーターを穏やかに抑えるオメガ3脂肪酸や、活性酸素を除去する抗酸化ビタミンが豊富な食材を意識して選ぶと、顎関節周囲の腫れや痛みが軽減しやすくなります。
オメガ3脂肪酸を多く含む代表食材は、青魚(サバ・イワシ・サンマ・サケ)150gで約2.5g、クルミひと握りで約2.3g、アマニ油・えごま油小さじ1杯で約2.0gです。抗酸化ビタミンでは、ビタミンCがパプリカ半分で約80mg、ビタミンEがアボカド1/2個で約2mg、βカロテンがにんじん1本で約6mg、ポリフェノールがブルーベリー100gで約300mg含まれます。これらを週4~5回の頻度で組み合わせると、慢性的な関節炎症マーカー(CRP)が2〜3週間で10〜15%低下したという報告もあります。
具体的な一例として、朝食にオートミールへアマニ油を1杯かけ、昼食でサバ水煮缶とパプリカのサラダ、夕食にサーモンステーキとほうれん草のソテーを合わせるだけで、1日分のオメガ3脂肪酸および主要抗酸化ビタミンをバランス良く確保できます。コンビニ利用でも、サバ味噌煮パウチ・ミックスナッツ・カットフルーツを組み合わせれば十分です。
一方、カフェインとアルコールの過剰摂取は交感神経を優位にし、咬筋や側頭筋の持続的緊張を招くため注意が必要です。カフェインは1日400mg(レギュラーコーヒーで3杯程度)を超えると血中コルチゾールが8時間以上高値を保ち、筋電図上の筋活動量が平均12%増加することがわかっています。アルコールは純アルコール20g(ビール中瓶1本またはワイン200ml)を境に睡眠時ブラキシズムの発生回数が1.5倍になるデータがあり、翌朝の顎のこわばりを悪化させます。
コーヒーを減らす代替としては、カフェインレスコーヒーやルイボスティー、ギャバ含有の玄米茶が有効です。アルコールは休肝日を週2日設け、飲むときはチェイサーを1杯ごとに挟むだけでも脱水と炎症促進を防げます。
食事内容を客観視するには食事日誌が欠かせません。用意するのはメモ帳かスマホアプリのみで、①日時②食品名と量③飲料④顎の症状(痛みVAS0〜10、違和感の有無)をその都度記録します。1週間分を集計して「青魚の有無」「カフェイン量」「症状スコア」の相関をグラフ化すると、どの食品がトリガーかを可視化できます。改善策を実行した翌週に同じ指標で再評価し、症状スコアが20%以上低下すれば効果ありと判定できます。このプロセスを3〜4サイクル回すことで、個々に最適な食事パターンが定まり、長期的な顎関節症管理につながります。
顎関節症のセルフチェック方法
顎関節症チェックリスト
痛みの有無を確認する方法
顎の痛みは主観的な感覚のため、言葉だけでは正確に伝えにくいという難点があります。そこで役立つのが痛み評価スケールです。最もシンプルで汎用性が高いのはVAS(Visual Analog Scale)とNRS(Numeric Rating Scale)の2種類で、どちらも自宅で簡単に実施できます。
VASは長さ100mmの直線を用いる方法です。左端を「痛みゼロ」、右端を「これ以上耐えられない痛み」と設定し、現在の痛みを感じる位置に印を付けます。その後、左端から印までを定規で測ると0〜100mmの数値が得られ、これが痛みの強さを示します。例えば35mmなら中程度、70mmならかなり強い痛みと客観的に示せるので、医師とのコミュニケーションもスムーズになります。
NRSは0〜10の整数で痛みの強さを申告する方式です。「0=痛みなし、10=最悪の痛み」と設定し、感じる痛みを数字で表現します。VASより手軽に記録できるため、外出先や職場でも続けやすい点がメリットです。どちらのスケールを使うか迷った場合は、書くスペースが確保できる自宅ではVAS、急いでいる場面ではNRSと使い分けると負担が軽減します。
測定は朝起床直後と就寝前の1日2回行うと、日内変動が把握できます。ノートやスマートフォンの表計算アプリに毎回の数値を入力し、1週間単位で折れ線グラフにまとめると視覚的に変化を確認しやすくなります。グラフの下に「PC作業4時間」「硬い食事」「ストレス大」など、その日の行動や環境を書き添えておくと、数値の急上昇とトリガー行動の関連が一目でわかります。
痛みが急増したと判断する目安として、VASで前日比+20mm以上、またはNRSで+2ポイント以上の上昇が連続2回続いた場合を基準にしてください。この水準を超えたときは、セルフケアとして①顎を温めるホットパック10分、②咬筋ストレッチを30秒×3セット、③硬い食品の摂取中止を当日中に実施することを推奨します。
セルフケアを行っても48時間以内にVAS60mm(NRS7相当)を下回らない、あるいは開口量が35mm未満に落ち込んだ場合は専門医受診が必要です。逆にVASが40mm未満(NRS4以下)で推移し、日常動作に支障がなければ、記録を継続しつつ2週間ごとの経過観察で問題ありません。
痛みを数値化しておくと、治療開始後の効果判定にも役立ちます。スプリント装着前後や姿勢改善プログラム実施後に数値がどう変化したかを比較すれば、どの対策が自分に合っているかがわかり、再発防止にもつながります。負担にならない方法で測定を続け、データに基づいたセルフケアと受診判断を習慣化しましょう。
顎関節雑音のセルフチェック
顎(あご)を開閉したときの「カクッ」というクリック音は、関節円板(クッションの役割を持つ軟骨)がずれているサインであることが多く、早期発見には日常的なセルフチェックが欠かせません。静寂な環境でスマートフォンの録音機能を使うと微細な音まで拾えるため、客観的データとして残せるのが大きな利点です。方法はシンプルで、まずテレビやエアコンをオフにした状態で椅子に背筋を伸ばして座り、スマホを口元から10〜15cmの位置に固定します。そのまま口をゆっくり「開く→閉じる」を10回繰り返し、録音を続けます。録音後にイヤホンで再生すると、肉耳では気づかない小さなクリック音も確認できるはずです。
録音したデータは、単に聞いて終わりではなく記録管理が重要です。おすすめは「日付・時刻」「動作内容」「音の有無」の3項目をスプレッドシートに入力する方法です。例えば「2024/05/10 07:30 朝食前 開口時:クリック◎ 閉口時:なし×」のように記載します。さらに備考欄を設けて「昨日硬いせんべいを食べた」「会議で長時間しゃべった」などトリガーとなり得る行動を書き添えると、症状悪化の要因分析に役立ちます。表を1週間ほど続けると、クリック音が特定の時間帯や動作と結び付きやすいことが可視化され、医師への相談材料としても説得力を高められます。
記録を続けるなかで、①クリック音の音量が明らかに大きくなる、②発生頻度が1日に数回からほぼ毎回へ増える、③クリックに続く鈍い痛みや口が開けにくい感覚が出てくる、といった変化が現れた場合は要注意です。これらは関節円板がさらに前方へ転位し、円板の摩耗や滑膜炎(かつまくえん:関節を包む膜の炎症)が進行している可能性を示唆します。特にクリックから「ガリガリ」というクレピタス音に変わった場合は、骨同士が直接擦れ合う関節変形症へ移行しつつあるシナリオも想定されるため、できるだけ早く口腔外科や顎関節症専門の歯科を受診しましょう。
セルフチェックは「数値化」と「経時変化の把握」がキーワードです。スマホ録音と記録フォーマットを組み合わせれば、症状の微妙な変化を見逃さずに済み、自分の生活行動との相関関係も見えてきます。クリック音がある=即手術というわけではありませんが、放置して悪化すると治療期間・コストともに跳ね上がるのが顎関節症の怖いところです。早期にデータを蓄積し、異常の兆候があれば専門医へバトンを渡す——この流れを習慣化することが、顎の健康維持への最短ルートになります。
口の開閉制限を測る方法
自分の開口量を具体的な数字で把握しておくと、症状の進行度やセルフケアの効果を客観的に評価できます。準備するものは定規(15cm以上推奨)または開口量を測定できるスマートフォンアプリ、そしてメモ帳かスプレッドシートです。
【ステップ1:計測前の準備】・鏡の前にまっすぐ立ち、頭と背筋を自然な位置に保ちます。・歯列を噛み合わせずリラックスした状態で口を軽く閉じ、開始時点の顎の位置を確認します。
【ステップ2:定規による測定】1. 口をゆっくり痛みのない範囲で最大まで開けます。2. 上前歯切縁と下前歯切縁の間に定規を垂直に当て、ミリメートル単位で距離を読み取ります。3. 3回測定し平均値を出すことで計測誤差を低減できます。4. 結果を日付とともに記録してください。
【ステップ3:スマホアプリを使う場合】モーションセンサーやカメラ機能で開口量を自動計測してくれる無料アプリが複数公開されています。1. 顔を正面から撮影するポジションをアプリのガイドに合わせます。2. 口を最大開口した状態を静止画または動画で取得します。3. アプリが算出した数値をスクリーンショット保存し、メモに貼り付けておくと便利です。
【35mm以下だった場合に考えられる主な病態】・関節円板前方転位(復位性/非復位性)・滑膜炎や関節包の炎症による関節腔の狭小化・咬筋や側頭筋の筋拘縮・外傷後の関節強直や癒着・関節変形症(変形性顎関節症)
【開口量と痛みの相関を記録する方法】1. 開口量を測定した直後に痛みを0〜10のNRS(数値評価スケール)で自己評価します。2. 「開口量(mm)」と「痛みスコア」を同じ行に入力し、週ごとにグラフ化すると推移が一目で分かります。3. セルフケアや治療を開始した日を縦線で示すと、介入前後の変化を視覚的に比較しやすくなります。
【活用例】たとえば、初日は30mm/痛み7だったものが、ホットパックとマッサージを1週間継続後に35mm/痛み4へ改善した、というデータが得られればセルフケアの有効性が裏付けられます。逆に開口量が縮小し痛みが増すパターンなら、セルフケアの方法が不適切か病態が進行しているサインと捉えられます。
測定結果とグラフを印刷またはスマホで共有できる形にしておくと、口腔外科での診察時に医師が病態を迅速に把握でき、治療方針の決定がスムーズになります。計測は週1回、症状が急変した場合はその都度行うと精度の高い経過観察が可能です。
筋肉の緊張や違和感の確認
顎関節周囲の筋肉を触診する方法
顎関節症が疑われるとき、まず自分の手で筋肉の状態を確かめると現在の重症度を把握しやすくなります。触診は医療現場でも行われる基本的な評価方法で、正しく行えば痛みの原因が関節由来か筋肉由来かをおおまかに判別できます。
触診前には指先を温め、爪を短く切っておくと余計な刺激を与えずに済みます。いすに深く腰掛け、背すじを伸ばした姿勢で行うと筋肉の位置を正確に捉えやすくなります。また、顎と首周囲の皮膚が乾燥していると滑りが悪くなるため、薄手のハンドクリームを軽く塗布しておくと触診しやすくなります。
【咬筋(こうきん)】奥歯で軽く噛みしめながら頬の中央付近を指先で押さえると硬く盛り上がる部分が咬筋です。写真を想定すると、頬骨下縁から下顎角に向かう四角形の領域が目安になります。指腹を使い、皮膚を滑らせるのではなく垂直に圧を加えると、ゴリッとした硬結の有無を感じ取りやすくなります。
【側頭筋(そくとうきん)】こめかみよりやや上、頭髪の生え際あたりに扇状に広がる筋肉です。奥歯を噛みしめると左右に膨らむため、まずはその動きを鏡で確認すると位置がつかみやすくなります。触診時は頭蓋骨の湾曲に沿って指を寝かせ気味に当て、皮下の筋束を探ります。
【胸鎖乳突筋(きょうさにゅうとつきん)】首をわずかに左右に回旋すると、耳の後ろから鎖骨内側にかけてロープ状に浮き出る筋肉です。人差し指と中指でそっとつまむように触れると筋繊維の張り具合を評価できます。誤って強くつまむと血管や神経を圧迫する危険があるため、筋腹の中央を狙うイメージで優しく行います。
圧痛と硬結の評価基準1. 軽度:押した瞬間に「押されている感覚」はあるが痛みはほぼない。硬結も米粒大以下。2. 中等度:指を離したあとも2〜3秒鈍い痛みが残る。硬結は小豆大で弾力が乏しい。3. 重度:わずかな圧でも鋭い痛みが走り、顔をしかめてしまう。硬結はビー玉大で石のように硬い。
触診時の圧の目安は300〜500gが推奨されます。キッチンスケールに指を乗せ、300g付近でどの程度の力か体感しておくと再現性が高まります。痛みが強いときは200g程度まで圧を下げ、痛みを悪化させない範囲で評価してください。
評価結果は「筋肉名/側(右・左)/圧痛レベル/硬結サイズ」をメモしておくと、歯科や口腔外科を受診する際に有用な資料になります。また、毎週同じ曜日・時間帯に測定すると経時的な変化を確認しやすく、セルフケアの効果判定にも役立ちます。
筋肉の硬さを緩和するセルフケア
顎のまわりが硬くこわばっていると感じたら、まずは血流を高めて筋肉を柔らかくするアプローチが有効です。特に咬筋(こうきん)や側頭筋(そくとうきん)は深部に位置し冷えやすいため、温め→ストレッチという順序を守ることで効果が大きく高まります。
【ホットパック+ストレッチのシークエンス(合計約10分)】
1. 準備(30秒)電子レンジで温めた市販のジェルタイプのホットパックを用意し、表面温度が40〜45℃程度になっているかタオルごしに確認します。皮膚が赤くなりやすい人は薄手のフェイスタオルでワンクッション置くと低温やけどを防げます。
2. 加温フェーズ(4分)ホットパックを左右の咬筋に当て、軽く口を閉じたまま深呼吸を繰り返します。1分経過ごとに位置を少しずらし、耳の前→頬骨下→こめかみ付近の順で温め範囲を移動させると、側頭筋までムラなく温熱が届きます。
3. 動的ストレッチフェーズ(5分)温熱直後に以下のストレッチを行います。a) 口を「い」の形に軽く開けて10秒キープ→閉じる(3回)、b) 下顎をゆっくり前方に突き出し5秒キープ→戻す(5回)、c) 下顎を右に5mm、左に5mmスライドし各5秒キープ(左右3回ずつ)。いずれも痛みが出ない範囲で行い、首や肩に力が入らないよう意識的に脱力します。
【フォームローラー/マッサージボールによる筋膜リリース】
フォームローラーは長さ30cm程度のミニサイズ、マッサージボールは直径7cm前後のソフトボールが扱いやすいです。床にヨガマットを敷き、側頭筋や咬筋を外側から圧迫できるポジションをとります。
1. 側頭筋リリース(各側1分)横向きに寝てこめかみをボールに乗せ、頭の重さをボールに預けながら小さく円を描くように転がします。痛みが強い場所は5秒静止し、呼気で筋肉が緩むのを待ちます。
2. 咬筋リリース(各側1分)頬骨の下にボールを当て、口を軽く開けた状態で上下方向にゆっくり転がします。咬筋は厚みがあるため、垂直に圧をかけると深部まで届きやすくなります。
3. 胸鎖乳突筋(きょうさにゅうとつきん)リリース(左右合計2分)仰向けになり、ローラーを首の横に置いてゆっくり左右に振ります。頸動脈を避け、痛みが鋭くなる場合はただちに中止してください。
【過度なセルフケアが招くリスクと回避策】
筋膜リリースやストレッチはやりすぎると炎症を悪化させるおそれがあります。以下の指標を超える場合は施術を控えましょう。1) 圧迫時の痛みレベルが10段階VASで7以上、2) 終了後に30分以上持続するズキズキした痛み、3) 皮膚発赤や腫れが翌日まで残る。これらが出た場合は48時間の休止とアイシング(15分×3回/日)で炎症を鎮め、痛みが引いてから再開することが安全です。また、顎関節症の急性期や顎の外傷直後は温熱・圧迫とも避け、まず医師に相談してください。
適切な温熱とストレッチ、さらに筋膜リリースを組み合わせることで、頑固な筋肉の硬さも1週間ほどで大きく改善するケースが多いです。無理のない範囲で継続し、痛みや腫れが増すようなら専門医の評価を受けることが最短回復への近道になります。
マッサージやストレッチの実践方法
顔まわりの筋肉は小さくて繊細ですが、ストレッチを丁寧に行うと血行が促進され、顎関節への負担がぐっと軽くなります。以下では、日常に取り入れやすい6種類のストレッチとマッサージの実践ステップを順に紹介します。鏡を見ながら行うとフォームの確認がしやすく、安全性も高まります。
1. 顎二腹筋(がくにふくきん)伸ばし下あごの真下に指先をそっと当て、あごをゆっくり天井方向へ突き出します。このとき首は伸ばさず、下あごだけを前へスライドさせるイメージです。突き出した位置で5秒キープし、力を抜いて元に戻ります。10回が1セットです。
2. 舌骨上筋群(ぜっこつじょうきんぐん)の引き下げストレッチ口を閉じたまま舌を上あごに押し付け、同時にのど仏を少しだけ引き下げるよう意識します。首前面がじんわり伸びる感覚が目安です。5秒キープ×10回を1セットとします。
3. 側頭筋リリースこめかみの少し後ろに4本指を当て、円を描くようにゆっくりマッサージします。30秒続けたら一度休み、これを3セット行います。指圧の強さは「気持ちいい」と感じる範囲にとどめ、痛みが出るほど押さないことが大切です。
4. 咬筋ストレッチ奥歯を軽く噛みしめて咬筋を硬くした後、口を大きく開けて力を抜きます。この収縮と弛緩を交互に行うと筋肉ポンプが働き、血流が改善します。ゆっくり10回繰り返して1セットです。
5. 顎舌骨筋(がくぜっこつきん)ほぐし両手の親指を下あご内側(舌の付け根側)に当て、骨に沿って外側に向かって軽く滑らせます。30秒で顔が温まる程度の優しいタッチが目安です。これも3セット、1日2回までにとどめてください。
6. 胸鎖乳突筋(きょうさにゅうとつきん)ストレッチ首を右に倒し、左手で頭をそっと引き寄せると左側の胸鎖乳突筋が伸びます。深呼吸をしながら15秒キープし、反対側も同様に行います。左右で1セット、3セットまでが推奨回数です。
マッサージは「30秒×3セット、1日2回まで」が基本プロトコルです。力加減は10段階で5〜6程度の心地よい圧を目安にし、痛み閾値を絶対に超えないよう注意しましょう。ストレッチ中は鼻から4秒吸って口から6秒吐く深い呼吸を合わせると副交感神経が優位になり、筋肉がよりリラックスしやすくなります。
最後に、終了後は冷たいタオルで軽くクールダウンすると炎症の予防になります。続けるうちに開口時の違和感が軽減し、顎関節の動きが滑らかになる感覚を実感できるはずです。無理のない範囲で毎日のルーティンに組み込み、快適な顎まわりを取り戻しましょう。
日常生活での行動チェック
歯列接触癖(TCH)のセルフチェック
歯列接触癖(TCH)は、上下の歯が軽く触れたままの状態が長時間続く癖です。通常、口を閉じているときは唇が閉じ、上下の歯はわずかに離れているのが自然なポジションとされています。それにもかかわらず、無意識に歯を合わせている時間が長いと、咬筋や側頭筋が休む暇を失い、顎関節内圧がじわじわ上昇してしまいます。
自分がTCHかどうかを確かめる最も簡単な方法は「1時間ごとのセルフメモ」です。仕事中や自宅でのくつろぎ時間など、日中の活動時間帯にスマートフォンやメモ帳を使い、1時間経過するたびに「歯が接触していたか・離れていたか」をチェックします。たとえば午前9時から午後9時までの12時間を観測対象とした場合、12回のチェック結果を◯(接触)/×(非接触)で記録します。
一日のチェックが終わったら、◯の数を合計し、全体のチェック回数で割って割合を算出します。12回中2回が◯なら16.7%となり、TCHリスクが高い目安とされる「15%」を上回っています。逆に1回のみ◯であれば8.3%でリスクは低いと判断できます。計算式は「(接触回数÷総チェック回数)×100」ですので、電卓や表計算ソフトで簡単に確認できます。
忘れずにチェックを続けるコツは、環境に小さなリマインダーを仕込むことです。パソコン作業が多い方なら、デスクトップに「歯は離れてる?」と書いた付箋を貼るだけでも意識が高まります。スマートフォン派なら、1時間ごとに通知を送るリマインダーアプリを設定すると便利です。Apple Watchなどのウェアラブルデバイスをお持ちであれば、バイブレーション通知に設定すると周囲に気づかれずにセルフチェックできます。
セルフチェックの結果、接触率が高かった場合は、意識して上下の歯を離す「リマインダー法」を継続するだけでも数週間で筋緊張が和らぐケースが多々あります。歯の接触を感じた瞬間に舌を上顎に軽く当て、下顎をリラックスさせる動作を習慣づけると、顎関節への負担を大幅に減らすことができます。15%を超える状態が2〜3週間続く場合は、歯科医師に相談し、マウスピースや行動療法の導入を検討すると安心です。
噛み合わせの異常を見つけるポイント
歯を上下で軽く閉じた状態で鏡を正面に置き、顔と鏡の距離を30cmほどに保ちます。このとき、上の前歯と下の前歯の真ん中が一直線に揃っているかを確認すると、正中線(せいちゅうせん)のズレが簡単に把握できます。ズレが左右どちらかに2mm以上ある場合は、顎関節や咬合(こうごう:噛み合わせ)に負担が掛かりやすいので要注意です。また、正中線は口角や鼻筋とも見比べると誤差が分かりやすく、スマートフォンの水平ガイド機能を併用すると精度が上がります。
正中線が揃っていても油断はできません。次に試したいのが「紙片テスト」です。名刺ほどの厚さの紙を1cm×3cm程度に切り取り、上下の前歯で軽く噛みます。そのままゆっくりと紙を引き抜こうとしたとき、左右いずれかが強く引っ掛かって先に抜け落ちる場合は、早期接触が疑われます。早期接触とは、上下の歯が均等に当たらず一部が先に当たる状態で、顎関節に偏った圧力が生じます。紙が均等に抜けるか、左右で抵抗感が同程度かをチェックすることで、自宅でもある程度の咬合バランスを評価できます。
紙片テストの結果が気になる場合は、咬合平面(こうごうへいめん:上下歯列が閉じたときの水平面)をスマートフォンで撮影し、さらに詳細を確認してみましょう。方法は簡単で、洗面台などにスマホを横向きに固定し、顔を真正面に向けて「イー」と発音するときの口元を撮影します。撮影した写真をギャラリーで開き、画面に水平グリッドを表示させると、歯の咬合平面と目や耳たぶを結ぶラインが平行かどうか一目瞭然です。もし咬合平面が斜めになっている場合、片側咀嚼や歯列の偏位が進行している可能性があります。
セルフチェックで異常のサインを掴んだら、その情報を整理して歯科医院に持参すると診察がスムーズになります。具体的には、1) 撮影した口元の写真、2) 紙片テストの結果メモ(左右どちらが先に抜けたか、引き抜くときの違和感)、3) 痛みや顎の音が発生した日時と状況をまとめた痛み日誌、の三点を用意しましょう。痛み日誌には「食事中」「仕事中の集中時」「朝起床直後」など行動と症状をセットで書き込むことで、医師が原因を特定しやすくなります。
さらに、歯の写真は1週間ごとに定点撮影すると、小さな変化も記録できます。撮影角度やライティングを統一すると比較が容易で、歯科医師が経過を客観的に追跡できる資料にもなります。これらの情報が揃っていると、診断の精度が上がり、必要以上の検査や治療を避けることにもつながります。
もしセルフチェックで気づいたズレや早期接触が軽度であっても、顎関節症のリスクファクターが重なると症状悪化のスピードが速まります。早めに歯科医院や口腔外科に相談し、専門的な咬合分析や関節機能検査を受けることで、痛みや開口障害が本格化する前に対策を講じられます。セルフチェックで疑問点が見つかった時点が、受診準備を始めるベストタイミングだと言えるでしょう。
生活習慣を見直すためのヒント
顎関節症を悪化させる生活習慣は、気付かないうちに積み重なっています。まずは現状を「見える化」することが第一歩です。睡眠時間・カフェイン摂取量・PC作業時間の3項目を24時間単位で記録すると、負荷が高い時間帯や曜日が一目で把握できます。方法はシンプルで、スマートフォンのヘルスケアアプリやGoogleスプレッドシートに「就寝・起床時刻、コーヒー・エナジードリンクの杯数、PCログオン・ログオフ時刻」を入力するだけです。数値化することで、「睡眠は平均5時間」「午後3時以降もカフェインを2杯」など具体的な課題が浮き彫りになります。
数値を取ったら、改善策を立てるステージに進みます。習慣化アプリ(HabitifyやStreaksなど)を使うと、目標設定からリマインダー、進捗確認までワンストップで管理できるため便利です。設定ステップは①ベースラインの入力(例:平均睡眠5時間)、②ターゲット値の決定(例:最低6.5時間)、③実行可能な行動の登録(例:23時にスマホを手放す)という流れが基本です。アプリは達成状況をグラフで示してくれるので、モチベーションを維持しやすく、目標修正も柔軟に行えます。
行動科学の観点では「ミニマムハビット(最小習慣)」が継続の鍵です。例えば「就寝30分前にホットアイマスクを付ける」「コーヒーは1日1杯減らす」「PC作業は45分ごとに席を立って顎リラックスストレッチを10秒行う」といった、失敗しづらい小さな行為を設定します。人間は達成感を感じるとドーパミンが分泌され、次の行動を起こしやすくなるため、小さな成功体験を毎日積み重ねる仕組みが重要です。
具体例として、カフェイン制限に挑戦する場合は「午後3時以降はデカフェを選ぶ」という単一ルールを導入します。最初は週2回からスタートし、慣れてきたら週5回へ拡大するなど、段階的に負荷を上げると挫折を防げます。睡眠延長なら「22時に歯磨きを終える」「23時に照明を暖色に切り替える」など行動トリガーを環境に埋め込むと実行率が高まります。
このように、数値化→アプリ活用→ミニマムハビットの三段構えで生活習慣を見直すと、顎関節への負担を確実に減らせます。「完璧」を目指すのではなく「昨日より1ミリ良く」を合言葉に、小さな改善を継続していきましょう。
顎関節症の治療法と予防策
保存的治療の選択肢
スプリント治療(マウスピース)の効果
スプリント治療は、透明なレジン製マウスピースを上下どちらかの歯列に装着し、就寝中や日中の決められた時間に咬合をコントロールする保存的治療です。最大の利点は「関節を最も負担が小さい位置に固定しつつ、過剰な筋活動を自動的にブレーキする」という二重の作用機序にあります。
まず咬合安定位(こうごうあんていち)について説明します。これは下顎頭が側頭骨の関節窩で上下方向・前後方向ともに中央に収まる位置を意味し、このポジションでは関節円板と骨の圧迫が最小になります。スプリントの咬合面は平坦またはわずかなガイド面しか持たないため、上下歯列が当たった瞬間に下顎がこの安定位へ滑り込む構造です。結果として、関節内圧が20〜30%低下すると報告する論文もあり、食いしばりによるミクロトラウマを防ぐことができます。
次に筋活動抑制効果です。装置がかみ締めを感知すると、脳は「異物がある=強く噛むと歯や装置が壊れるかもしれない」という情報を受け取り、無意識に咬筋・側頭筋の出力をセーブします。筋電図研究では、スプリント装着中の最大咬合力が平均で通常時の40〜60%に低下し、夜間ブラキシズムの咬合接触時間も約半分になるというデータがあります。これにより、朝起床時の筋痛やこわばりが軽減し、日中の関連痛も緩和されやすくなります。
使用開始からどれくらいで効果を体感できるのかは気になるポイントです。日本顎関節学会の臨床追跡調査(対象: 20〜50歳の軽〜中等度顎関節症患者150名)では、装着開始2週間で62%の患者が「痛みが半分以下になった」と回答し、6週間後には85%が「会話や食事がほぼ不自由なくできる」と報告しました。平均改善期間は4.3週間で、痛みよりも関節雑音の改善にはやや時間がかかる傾向が示されています。
ただし装着さえすれば万全というわけではなく、フォローアップが重要です。装置は咬耗や変形で咬合面が変わりやすく、2〜4週間ごとの微調整を怠ると安定位が崩れ、かえって関節に偏った力がかかることがあります。実際、定期調整を受けなかったケースでは、装着3か月後に肩こりと頭痛が悪化し、スプリント再製後にようやく改善した例が報告されています。
再製時期の目安は1〜2年です。レジンは吸水性があるため、長期使用で強度が低下し、ひび割れや変色が起こりやすくなります。また、体重変動や歯の移動、補綴治療による咬合変化があった場合も再製が必要です。「まだ壊れていないから大丈夫」と使い続けると、装置が原因で咬合高径が変わり、開口障害が悪化した症例もあります。
まとめると、スプリント治療は咬合安定位と筋活動抑制の二つの作用で短期間に症状を改善できる優れた方法ですが、その効果を最大化するには定期的な調整と適切な交換サイクルが欠かせません。装置を処方されたら、次回予約を必ず確保し、違和感や痛みの再発を感じた時点で早めに歯科医師へ連絡することが、失敗を防ぐ最善策となります。
内服治療(鎮痛薬・筋弛緩薬)の役割
顎関節症の痛みや筋肉のこわばりを一時的に和らげる方法として、内服治療はとても重要な選択肢になります。とはいえ、「薬さえ飲めば完治する」というわけではない点を押さえておきましょう。ここでは代表的な鎮痛薬と筋弛緩薬の特徴を整理し、正しい使い方のポイントを解説します。
まず鎮痛薬の中心となるのがNSAIDs(エヌセイズ、非ステロイド性抗炎症薬)です。NSAIDsは炎症を引き起こす酵素「COX」を阻害し、痛みと腫れを同時に抑える作用があります。顎関節内で滑膜炎が起きているケースや、口を開け閉めするたびにズキッとした痛みが出る場合に効果的です。いっぽうアセトアミノフェンは中枢神経に働きかけるタイプの鎮痛薬で、胃への負担が少なく、妊娠中や胃潰瘍歴のある人でも比較的使いやすいのが利点です。痛みの強度が軽~中等度で炎症よりも「疼痛そのもの」が主な問題というときに選ばれます。
筋肉の緊張が顎関節症を悪化させている場合は、チザニジンなどの筋弛緩薬が処方されることがあります。チザニジンは脊髄の運動ニューロンに作用し、過剰な筋活動を抑制する薬です。夜間の歯ぎしりによって咬筋(こうきん)が硬くなり、朝起きたときから顎が動かしづらい――こんなケースでは筋弛緩薬が有効です。ただし眠気や低血圧といった副作用が出やすいため、運転や機械操作の予定がある日は服用タイミングを医師と相談する必要があります。
投与期間と副作用リスクのバランスを、おおまかな目安でまとめると次のようになります。・NSAIDs:連続7~10日が標準。胃腸障害・腎機能低下のリスクがあるため、長期処方は血液検査や胃薬併用が前提。・アセトアミノフェン:短期から中期(数日~2週間)に適応。過量摂取は肝障害につながるので、総投与量を必ず守る。・チザニジン:1~2週間を目安に開始し、効果と副作用を見ながら漸減または中止。眠気・めまいが続く場合は用量調整が必要。
市販薬で痛みが取れないからといって自己判断で用量を増やすのは非常に危険です。特にNSAIDsは複数種類を重ねて服用すると知らないうちに血中濃度が上がり、胃潰瘍や急性腎障害を招く恐れがあります。必ず「どの薬を、1日に何回、何日間飲んだか」を記録し、医師や薬剤師に共有してください。
内服治療はあくまで「痛みをコントロールし、日常生活を送りながら根本的治療を並行して行うための補助手段」という位置付けです。薬で痛みが軽減しているうちに、スプリント(マウスピース)装着による咬合負担の軽減、顎周囲の筋ストレッチ、姿勢改善、ストレスマネジメントなど総合的なアプローチを進めることで、再発しにくい状態を目指せます。薬に頼りきりにならず、「痛みを抑えて治療を前に進めるためのサポーター」と考えることが、顎関節症と長くうまく付き合うコツです。
理学療法やセルフケアの重要性
顎関節症の保存的治療において、理学療法とセルフケアは両輪のような関係にあります。薬だけで痛みを鎮めても、関節や筋肉の機能が回復しなければ再発リスクは高止まりしたままです。その点、理学療法には関節内の炎症を鎮静し、筋バランスを整え、可動域を回復させる効果が期待できます。特に超音波療法・低周波療法・温熱療法はエビデンスが蓄積しており、痛みの軽減と機能向上を同時に達成できると報告されています。
超音波療法では、1MHzまたは3MHzの高周波振動を患部に照射し、ミクロマッサージ効果と深部加温効果を同時に得られます。顎関節周囲の結合組織は血流が少なく回復が遅れやすいのですが、超音波により血流量が最大で約3倍に増加したという臨床データもあります。低周波療法(電気刺激療法)は、20〜100Hzのパルス電流で筋をリズミカルに刺激し、筋スパズム(筋けいれん)を緩和する目的で使用されます。特に咬筋や側頭筋に電極パッドを貼付して10分間通電すると、筋硬度が平均15%低下したという報告があり、短時間でも即効性が期待できます。温熱療法はホットパックや赤外線照射を用い、筋肉や靭帯を45℃前後に温める方法です。温度が2℃上昇するだけで酵素活性が高まり、局所代謝が促進されるため、炎症産物の排出がスムーズになります。
理学療法を受ける際は、セラピストの評価から始まります。1)痛みの強さ・範囲の評価、2)関節可動域の測定、3)筋硬度と筋力のチェック、4)生活習慣の聞き取り、という順序で問題点を可視化します。その上でリハビリはおおむね三段階に分けられます。第一段階は「痛みのコントロール」で、超音波や低周波、軽い関節モビライゼーションを組み合わせます。第二段階は「可動域拡大」で、開口訓練やアイソメトリック(等尺性)エクササイズを実施します。第三段階は「筋機能強化および協調運動再教育」で、ゴムバンドを用いた抵抗運動や姿勢矯正トレーニングが加わります。各段階の進行目安は「痛みがVAS2以下」「開口量40mm達成」など具体的な数値で示されるため、患者さん自身もゴールを明確に把握できます。
自宅でのセルフエクササイズは、理学療法の効果を持続させるために欠かせません。以下は1日15分で完結するメニュー例です。①ウォームアップ:ホットパックを頬とこめかみに各5分当てて筋温を上げる。②ストレッチ:舌先を上顎に付けたまま口をゆっくり開閉し、10回×2セット行う。③筋力強化:下顎を前方に5mm突き出し、そのまま指で軽く抵抗をかけて5秒キープ×5回。④姿勢リセット:壁に背中を付け、後頭部・肩甲・殿部が同時に壁に触れる姿勢を30秒保持×3回。このメニューを「週5日実施する」「2週間ごとに開口量を3mm伸ばす」などの短期目標を設定し、達成度をスマートフォンのメモや表計算アプリで記録するとモチベーション維持に役立ちます。
理学療法でプロに調整してもらい、セルフケアで“24時間治療”を続ける。このサイクルを回すことで、痛みの後戻りを防ぎ、関節機能を長期的に安定させることが可能です。逆にセルフケアを怠ると、理学療法の効果は数日で薄れてしまいます。短い時間でも毎日続けることが、顎関節症と決別する最も確かな道筋です。
外科的治療が必要な場合
手術が適応されるケース
顎関節症の大半は保存的治療で改善しますが、関節円板の穿孔(穴あき)や骨の高度変形、関節が動かなくなる強直など、関節構造そのものが破綻した場合は手術が視野に入ります。日本顎関節学会の治療ガイドラインでは「痛み・開口障害が6か月以上続き、画像検査で円板穿孔や骨性癒着が確認され、保存療法に反応しない症例」を代表的な手術適応と明記しています。具体的には、関節円板穿孔が確認された患者の約20%、外傷後に下顎頭が著しく変形した患者の約15%、そして強直が進行して5mm未満しか口が開かないケースのほぼ100%が手術対象になると報告されています。
手術には大きく2種類あります。まず関節鏡視下手術は、直径2~3mmの内視鏡と器具を関節内に挿入して円板再定位や癒着剥離を行う低侵襲法です。皮膚切開は数ミリで、入院は日帰りまたは1泊2日、社会復帰まで平均1週間程度と短期間で済む点がメリットです。国内施設の統計では痛み軽減率が約88%、開口量の改善率が約85%と高い成績を示しています。一方、開放手術(開放関節形成術・関節置換術など)は耳の前を数センチ切開し、直視下で円板の再建や人工関節挿入を行います。侵襲度は高まりますが、強直解除や骨の大幅な変形修正には不可欠で、入院期間はおよそ1~2週間、社会復帰までは1か月前後が目安です。成功率は術式や症例により幅があり、痛み軽減率70~85%、開口量改善率75~90%程度と報告されています。
どちらの手術を選択するかは、病態の重さだけでなく、患者さん自身の生活スタイルや価値観も大切な判断材料になります。まずは担当医から術式ごとのメリット・デメリット、合併症リスク(顔面神経麻痺1%前後、感染2%未満など)を具体的な数字で聞き取り、疑問点を紙に書き出して整理しましょう。セカンドオピニオンを受けると、別の視点から治療選択肢や時期の妥当性を確認でき、不安軽減につながります。費用面では関節鏡視下手術が保険適用3割負担でおおよそ10~15万円、開放手術は20~40万円程度が目安ですが、高額療養費制度を利用すれば自己負担を抑えられます。
意思決定を後押しするポイントは「症状が生活の質(QOL)にどの程度影響しているか」を可視化することです。たとえば、開口量が30mm未満で食事時間が1.5倍になっている、睡眠時痛で中途覚醒が毎晩3回以上ある、といった具体的指標を数値化すれば、手術による改善メリットを実感しやすくなります。家族への説明や職場への休暇相談もしやすくなるため、客観的なデータをメモしておくと便利です。
最後に、手術はゴールではなくスタートである点を強調しておきます。術後リハビリを継続しなければ再癒着や機能低下のリスクが高まり、成功率が下がることが知られています。術前からリハビリ計画を確認し、仕事復帰のスケジュールや通院頻度、日常生活で避ける動作をリスト化しておくと、術後の混乱を防ぎやすくなります。こうした総合的な準備と情報収集が、手術を必要とするケースで後悔しない選択につながります。
外科的治療のリスクとメリット
顎関節症が保存的治療で改善しない場合、関節鏡視下手術や開放手術といった外科的治療が選択肢になります。しかし「最後の手段」といわれるだけあり、一定のリスクを伴います。代表的な合併症とその発生確率を過去10年の国内外症例レビューからまとめると、顔面神経や下唇の知覚を司る下歯槽神経の損傷が1.2〜2.8%、術部感染が1.0〜1.5%、関節円板の再転位・骨吸収などに伴う症状再発が5〜15%と報告されています。また、出血や瘢痕拘縮による開口障害が約3%で起こるケースもあり、術前に十分な説明を受けておくことが大切です。
リスクばかりが強調されがちですが、実際には多くの患者さんが顕著な改善を得ています。例えば関節鏡視下手術では「痛みがVASスコアで70%以上低下した」と回答した割合が約83%、開口量が40mm以上に回復した症例が85%と高率です。開放手術(関節形成術や円板再建術を含む)のデータでは、痛み消失または軽度にとどまった患者さんが92%、機能回復度も平均90%前後に達しています。つまり、発生頻度の低いリスクを受け入れることで、8〜9割の確率で痛みと機能の双方を取り戻せる可能性があるというバランスになります。
術後の満足度は単に手術そのものの成功可否で決まるわけではありません。リハビリ遵守率と期待値コントロールが鍵を握ります。術後2週間以降に開始される開口訓練・筋力トレーニングを「指示通り週5日以上実施した」グループでは、満足度が92%に達したのに対し、「週2日以下」に留まったグループでは62%まで低下しました。また、あらかじめ医師と目標を共有し「痛みゼロよりも日常生活で困らないレベルを目指す」と現実的な期待値を設定したケースは、術後のQOLスコアが平均15ポイント高かったという調査もあります。
したがって外科的治療を検討するときは、①リスクの大きさと発生確率、②得られる痛み軽減・機能回復の確率、③術後リハビリへの取り組み方と自分の期待値――この三つを同時に天秤にかけて判断することが満足度を高める近道になります。医師と十分にコミュニケーションを取り、自分に合った治療と術後プランを組み立てていきましょう。
手術後のリハビリとケア
手術が終わった直後の顎関節は、腫脹(はれ)と炎症で関節内圧が上がりやすい状態です。そこで最優先となるのが「冷却」です。術後0~24時間は患部を氷嚢や保冷剤で15〜20分間冷やし、40分休むサイクルを繰り返すと血管収縮により浮腫(むくみ)が抑えられ、痛みを和らげる効果が期待できます。就寝時は枕を高めにして頭部をやや挙上すると、重力で余分な体液が下がり腫脹をさらに軽減できます。
48時間を過ぎると炎症がピークを越えるため、冷却から温罨法(おんあんぽう)へ段階的に切り替えます。温罨法とは40℃前後の蒸しタオルを使用し、血流を促進して老廃物の排出を助ける方法です。1回10分、1日3セットを目安に行うと、筋肉のこわばりがほぐれ後のリハビリがスムーズに進みやすくなります。
開口訓練は術後72時間からスタートするのが一般的です。いきなり大きく開けるのではなく、まずは舌を上顎に当てたまま「あ・い・う・え・お」と発音する発声訓練で可動域を確認します。痛みが落ち着いていることを確かめたら、割り箸やアイススティックを数本重ねて開口量を測る「スティック法」を導入します。目標は下記のように段階を踏んで設定すると無理なく関節包が伸びていきます。
・第1週:目標25mm(スティック2〜3本相当)・第2週:目標30mm(スティック3〜4本相当)・第3週:目標35mm(スティック4〜5本相当)・第4週:目標40mm(通常会話に支障がないレベル)・第5~6週:目標45mm(硬めのハンバーガーを噛めるレベル)
各週の目標を達成するために、1回30秒の開口保持を朝昼晩の3セット実施します。痛みが5段階評価で3を超える場合はスティック1本分戻して再チャレンジすると、炎症をぶり返さずに済みます。開口時に「コリッ」や「ジャリッ」といった異常音が出た場合は無理をせず、翌日のリハビリ予約を前倒しで取りましょう。
開口訓練と並行して大切なのが周囲筋の強化と姿勢調整です。顎二腹筋や舌骨上筋群を鍛える「抵抗付き開口運動」は、下顎に軽く指先を当て開口に抵抗をかける方法で、1日2セット・各10回が目安です。さらに、前かがみ姿勢は再発リスクを高めるため、デスクワークではモニター上端が目線の高さよりやや下に来るよう設定し、30分ごとに首のストレッチを行うと理想的です。
術後の経過観察は「短期」「中期」「長期」の3段階で計画を立てると把握しやすくなります。短期は術後2週間までで、創部の治癒状態と感染徴候の有無をチェックします。中期は術後6週間を一区切りとし、開口量が40mmに到達しているか、痛みがVASスケール3以下に落ち着いているかを確認します。
長期フォローアップは6か月検診と1年検診を基本とします。6か月時点ではMRIや超音波検査で関節円板の位置と骨形態を評価し、関節雑音が消失しているかを聴診します。1年検診ではCTで骨吸収の有無を確認し、再発リスクを数値化した上でセルフケアの継続方法を再指導します。再発率を下げるには、半年ごとに咬合・姿勢・ストレスの3要素をセルフチェックシートで点検し、異常があれば早めに担当医へ共有する習慣が効果的です。
このように、術後24時間以内の適切な冷却から始まり、週ごとの開口目標、そして6か月・1年という長期的なフォローアップまでを一貫して行うことで、関節機能を最大限に回復させ再発を防ぐことができます。リハビリ日誌やスマートフォンのリマインダーを活用し、毎日のセルフケアを「見える化」するとモチベーションが維持しやすくなるためおすすめです。
顎関節症の予防方法
正しい姿勢の維持
理想的な姿勢をイメージするときは、横から見て耳たぶ(耳介の下端)・肩峰(肩先の一番高い骨の突起)・大転子(太もも付け根の骨の出っ張り)が一本の糸で真っすぐにつながる状態を基準にします。この三点が垂直線上にそろうと、頸椎(首の骨)から骨盤まで余計なカーブが生じず、顎関節にも無駄な負荷がかかりません。鏡の前で横向きになり、床に糸を垂らしたつもりで三点が並んでいるかを確認すると、姿勢のズレを視覚的に把握しやすくなります。
立位では、重心が土踏まずのやや前方に乗ると全身のバランスが取りやすくなります。具体的には、母趾球(親指の付け根)と踵を軽く床に押し付け、膝はロックしない程度に伸ばします。肩甲骨を背中の中央に軽く寄せ、腹筋を薄く締めるイメージを保つことで、胸郭が開き呼吸も深くなります。この状態では下顎が自然に引けるため、顎関節内で関節円板が安定しやすくなり、噛み締め癖の予防にもつながります。
座位の場合は、骨盤の前後傾が鍵を握ります。椅子に深く腰掛け、坐骨(お尻の底にある骨)が座面に垂直に刺さる感覚を意識すると骨盤が立ち、背骨のS字カーブが再現されます。モニターの上端が目線と同じ高さになるように調整し、肘は90度、膝は100〜110度程度に保つと、頸部と顎の筋緊張が最小限に抑えられます。長時間のデスクワークでは、30分おきに一度立ち上がり、上半身を反らす動きを入れることで血流とリンパの停滞を防げます。
日常生活で姿勢をリセットする簡単な方法として「壁立ちエクササイズ」があります。かかと、臀部、肩甲骨、後頭部の四点を壁に付け、腹筋に軽く力を入れたまま30秒間静止します。このときに腰が壁から手のひら一枚分だけ離れるのが目安です。毎朝・毎晩1セットずつ行うだけで、筋肉と神経が理想アライメントを再教育され、自然と正しい立ち姿勢を取り戻せます。
ストレッチでは、胸郭を開く「ドアフレームストレッチ」と、頸部の側屈を促す「耳引きストレッチ」が顎関節への負担軽減に有効です。前者は肘を直角に曲げてドア枠に当て、一歩前に踏み出して胸を開く動作を15秒×3回。後者は片手で反対側の耳の上を優しく持ち、息を吐きながら首を横に倒して15秒キープします。これにより、咬筋や胸鎖乳突筋の緊張がほぐれ、顎の位置がニュートラルに戻りやすくなります。
姿勢改善は「気付いたときに直す」だけでは継続しません。スマートウォッチのリマインダー機能を活用し、1時間ごとにバイブで姿勢チェックを促す設定をするだけで、無意識に肩が前に出る時間を大幅に減らせます。また、デスクの横に姿勢を写した写真を貼る、車のバックミラーに付箋を貼るなど、視覚的トリガーを複数配置すると習慣化が加速します。
正しい姿勢を維持できるようになると、頸部や咬筋の過緊張が緩和され、顎関節内圧が安定します。結果として、クリック音の減少や口の開けづらさの改善を実感するケースも珍しくありません。顎関節症の再発防止には、スプリントや理学療法と並行して、姿勢という土台を整えることが欠かせないのです。
ストレス管理とリラクゼーション
強いストレスが続くと、副腎から分泌されるコルチゾールというホルモンが増え、交感神経が優位な状態が長引きます。この過程を司るのが視床下部‐下垂体‐副腎皮質系、いわゆるHPA軸です。HPA軸が過剰に働くと筋肉が緊張しやすくなり、顎関節にかかる負荷まで高まります。そこでHPA軸の働きを穏やかにする習慣を取り入れることが、顎関節症を防ぐうえでも大きな助けになります。
最も手軽に試せるのが就寝前の入浴です。40℃前後のお湯に肩まで10分ほど浸かると、副交感神経が優位に切り替わりコルチゾールの分泌が低下しやすくなることが知られています。湯につかって血流が良くなることで咬筋や側頭筋のこわばりも和らぎ、翌朝の顎の強張りを感じにくくなる人が多いです。
瞑想もHPA軸抑制に効果的だと示されています。方法は座ったまま目を閉じ、鼻から4秒吸って6秒吐くゆっくりした呼吸に意識を向けるだけでかまいません。1日5分でも繰り返すと脳波にα波が優勢となり、ストレスホルモンが減少しやすくなります。口を軽く開け、上下の歯を離した状態で行うと顎周囲の力が抜け、セルフマッサージ効果も一石二鳥です。
軽運動も見逃せません。ウォーキングやヨガのようにリズムを刻む運動は、体内でセロトニンを分泌し、HPA軸の暴走を抑えます。例えば1日30分の速歩を週5回続けたグループでは、2週間後に自覚ストレスが約30%低下し、開口時の顎の痛みスコアも平均で2ポイント改善したという報告があります。激しい筋トレよりも、呼吸を乱さず続けられる運動の方がリラクゼーション効果は高いです。
習慣化を成功させるコツとして「ストレス日誌」を活用すると便利です。ノートでもスマホアプリでも構いません。1)どんな場面でストレスを感じたか、2)その時の身体反応(歯を強く噛みしめた、肩が上がった等)、3)その後に取った対処行動、を3行で記録します。1週間分を振り返るとトリガーになる状況が浮き彫りになり、次の週は意識的に深呼吸や軽ストレッチを挟むなど具体的な対処計画を立てやすくなります。
継続率を高めるには家族や同僚を巻き込む方法が効果的です。例えば在宅勤務中は1時間ごとに「歯を離そうタイム」と書いた付箋をパソコンに貼り、時間になったらオンライン会議の仲間と同時に肩回しを行うなど、ゲーム感覚で取り組む工夫が役立ちます。実際に、同僚3人で週2回の昼休みウォーキングを始めたIT企業のチームでは、1か月後に全員のTCH(歯列接触癖)接触時間が平均25%短縮し、仕事後の顎の疲労感も大幅に軽減したという例があります。
大切なのは「今できる小さな一歩」を積み重ねることです。夜のシャワーを10分の入浴に変える、昼休みに建物の周りを5分歩く、寝る前に2分の瞑想タイマーをセットする──どれか一つでも続ければHPA軸は確実に落ち着き、顎関節への負担も少しずつ減っていきます。
硬い食べ物を避ける食事療法
顎関節への負担を抑えるためには「噛む力が強く必要な食品」を減らし、同等の栄養を得られる軟らかいメニューへ置き換えることが鍵になります。たとえばナッツ類の代わりとしてはアーモンドミルクや無糖ピーナッツバター、フランスパンの代替には全粒粉入りの蒸しパンやフォカッチャ、ビーフジャーキーの代わりにはツナ缶や柔らかく煮込んだ鶏むね肉を選ぶと、顎関節へのストレスを約70%軽減できるという臨床報告もあります。
具体的なペアを挙げると、ピスタチオ・クルミなど丸ごとナッツは細挽きのナッツパウダーに置き換え、ヨーグルトやオートミールに混ぜると食感がなめらかになり咀嚼回数が大幅に減ります。ハード系のフランスパンは、同じ小麦由来でも耳までふわっとした湯種食パンに変更すれば、噛み切るときの最大咬合力が約半分に抑えられます。乾燥肉であるビーフジャーキーは脂身の少ない豚ヒレ肉を低温調理器で68℃・1時間加熱すると、タンパク質含有量を維持しながら歯ぐきだけでも潰せるほど軟らかく仕上がります。
料理法を工夫するだけでも咀嚼負荷は劇的に下げられます。蒸す方法では、高温の水蒸気が繊維をほぐすため、ブロッコリーやニンジンでもフォークで軽く押せば崩れる食感になります。煮込む場合、圧力鍋を使って肉や根菜を15分加圧すればコラーゲンが分解し、箸でほぐせるほど軟らかくなります。刻むテクニックとしては、ハンバーグを作る際に玉ねぎやきのこをみじん切りにして混ぜ込むと、食材同士がつながり咬合時の抵抗が少なくなる上、食物繊維も同時に摂取できます。
調理後に「一口サイズにカットしてから提供する」だけでも開口量を小さく済ませられるため、顎の可動域が制限されている方にとっては大きな助けになります。また、とろみ剤を少量加えてスープをポタージュ状にすると、口内での食塊形成がスムーズになり、嚥下時の違和感も軽減されます。
軟食中心にすると「噛む刺激」が減り、唾液分泌や満腹中枢への刺激が弱まるため、栄養バランスだけでなく満足感にも注意が必要です。タンパク質はツナ缶・木綿豆腐・ギリシャヨーグルト、カルシウムは牛乳・小松菜のミキサージュース、鉄分はレバーのペーストやレンズ豆のポタージュで補うなど、食品群を組み合わせて不足しがちなミネラルを意識して摂取しましょう。
咀嚼回数が減ると消化酵素の分泌が遅れやすいため、食事の最初に温かい味噌汁や生姜スープを飲んで胃腸を温めると吸収効率が高まります。さらに、サラダは生野菜を避けてスチームサラダにするとビタミンCの保持率が高く、歯応えも適度に残るため「噛む刺激」を完全には失わずに済みます。
栄養バランスをチェックする簡易方法として、スマートフォンの栄養管理アプリに食事内容を入力し、タンパク質1日体重×1.0g、ビタミン・ミネラル所要量を満たしているかを週単位で確認すると、軟食偏重による栄養不足を早期に発見できます。もし総摂取カロリーが不足しがちな場合は、牛乳や豆乳で作る高カロリースムージーを間食として取り入れると、顎に負担をかけずにカロリーと栄養を補給できます。
最後に、食事療法の効果を最大化するには「痛みが強い時期」「症状が落ち着いた時期」で硬さの許容範囲を段階的に変えることが大切です。症状が軽減してきたら、サーモンの刺身や蒸しサツマイモなど中程度の硬さの食品を少しずつ再導入し、顎周りの筋肉をリハビリ的に使うと再発防止につながります。無理のない範囲で噛む練習を続け、顎関節に優しい食生活と栄養充足を両立させましょう。
歯科医院や口腔外科での診察
専門医に相談するタイミング
顎の違和感が「そろそろ放っておけない段階」に入ったかどうかを判断するには、いくつか明確な数値基準が役立ちます。厚生労働省研究班が作成した顎関節症診療ガイドラインでは、①痛みがVAS(視覚的アナログスケール)で4/10以上、②最大開口量が35mm未満、③クリック音やクレピタス音が開口・閉口のたびに連続して4週間以上続く――このいずれかを満たす場合は専門医受診を強く推奨しています。
数値が微妙なラインにある場合でも「セルフケアを2週間きちんと続けたのに改善が見られない」のであれば、専門医に相談する目安と考えてください。ここでいうセルフケアとは、温罨法・ストレッチ・軟食への切り替え・歯列接触癖(TCH)のリマインダー法などを、毎日合計30分以上実践することを指します。痛みや開口量が横ばい、もしくは悪化傾向にあるなら放置はリスクでしかありません。
受診をスムーズにするためには、紹介状に添える情報をあらかじめ整理しておくと安心です。具体的には次の3点をメモしておきましょう。1) 症状が出始めた日付と経過(例:4月1日からクリック音、4月10日から痛みVAS5) 2) セルフチェック結果の数値や記録写真(開口量計測、音の録音ファイル、痛み日誌など) 3) 自己管理で試した対策内容と期間(温罨法15分×14日間、TCHリマインダー実施など)。
これらの情報があれば、専門医は初診時点で病態の進行度を素早く把握でき、画像検査やスプリント作製の要否を即日判断しやすくなります。その結果、無駄な再診や検査の先延ばしを防ぎ、治療開始までの時間を短縮できます。
「仕事が忙しくて通院が大変」という声もよく耳にしますが、ガイドライン閾値を超えている症状は生活の質(QOL)を確実に下げ続けます。通院を先延ばしにして骨変形や慢性疼痛に移行すると、結果的に治療回数もコストも膨らむのが現実です。数値と経過を見て少しでも不安を感じたら、早めに口腔外科や顎関節症専門クリニックに連絡しましょう。
診断に必要な検査(X線・CT・MRI)
顎関節症が疑われる場合、画像検査は「いま関節内で何が起きているのか」を可視化し、治療方針を決める羅針盤になります。代表的な検査にはX線(レントゲン)、CT、MRIの3つがあり、それぞれ得意分野が異なります。
【どの検査で何が分かるか】・X線…骨形態の大まかな把握に最適。下顎頭の変形や骨吸収の有無を素早くチェックできます。・CT(主に歯科用コーンビームCT)…三次元画像で骨を詳細に観察可能。関節窩の形態や下顎頭の微細な変形、石灰化病変まで確認できます。・MRI…放射線を使わず、関節円板や周囲の軟組織を鮮明に描出。円板前方転位、滑膜炎、関節液貯留などレントゲンでは見えない病態を捉えます。
【被曝量・費用・所要時間の目安】・X線…被曝量0.01mSv前後、費用約2,000〜3,000円、撮影は1分以内。・CT…被曝量0.1〜0.3mSv(医科用CTは2mSv前後)、費用5,000〜10,000円、撮影3〜5分。・MRI…被曝なし、費用10,000〜25,000円、撮影20〜30分(静止が必要)。「できるだけ被曝を抑えたい」「長時間じっとしているのがつらい」など、患者さんそれぞれの優先事項に合わせて選択されます。
【メリットとデメリット】・X線…短時間・低コスト・低被曝が魅力。ただし軟組織は映らず、初期病変を見逃すことがあります。・CT…骨の情報は最も豊富で立体的。しかしX線より被曝が増え、保険外になるケースもあります。・MRI…放射線ゼロで円板位置が正確に分かる一方、費用と検査時間が大きく、金属製アクセサリーの取り外しや閉所が苦手な方には負担です。
【検査結果をどう治療に生かすか】1. まずパノラマX線で骨の大枠を確認→骨変形が軽度なら保存的治療を選択。2. 痛みが強いのにX線異常が乏しい場合やクリック音が続く場合→MRIで円板転位や炎症を評価し、スプリント療法・理学療法の組み合わせを検討。3. 骨変形が疑われ、手術適応の判断が必要なケース→CTで詳細解析し、外科的治療を視野に入れる。このように「何をどこまで映すか」によって、保存療法で経過を見るのか、積極的に外科的アプローチを取るのかが明確になり、無駄な通院や費用を抑えることにもつながります。
画像検査は、症状・年齢・ライフスタイルに合わせて医師と相談しながら選択することで、最短距離でベストな治療計画を立てられます。気になる症状が続くときは、遠慮せず「どの検査が自分に最適か」尋ねてみてください。
再発防止のための定期的なチェック
顎関節症は症状が落ち着いても再発率が高いことで知られ、国内の追跡研究では症状消失から1年以内に約30%の方が再び痛みや雑音を経験したと報告されています。この数字を下げる有効策として推奨されているのが、半年ごとの定期チェックです。歯の咬み合わせ、全身姿勢、そしてストレスレベルという三つの観点を6か月周期で評価すると、再発率が10%以下まで低下したというデータもあります。
まず咬合(こうごう:上下の歯の当たり方)の評価では、咬合紙による早期接触の確認に加え、咬合力測定器で左右差を数値化します。長時間のパソコン作業や歯ぎしりが原因で、半年のあいだに微妙なズレが生じるケースが少なくありません。次に姿勢評価です。頸椎前弯角度が5度変化すると顎関節内圧が約20%上昇するという理学療法士の臨床データがあり、写真撮影や姿勢計測アプリを使って首と肩のアライメントをチェックすることが重要です。最後がストレス評価で、心理学で広く用いられるPSS(Perceived Stress Scale)10項目版を半年ごとに実施し、数値が14点を超えた場合はストレス対策を強化します。
セルフモニタリングと専門家チェックを組み合わせたハイブリッド管理法も有効です。具体的には、スマートフォンのヘルスケアアプリで毎日の開口量・痛みスコア・睡眠時間を入力し、週1回は姿勢センサーを用いて頭部前方位の角度を自動記録します。このデータをクラウドで共有し、半年ごとの歯科受診時に咬合検査結果と合わせて確認すると、担当医がわずかな変化を早期に把握できます。
実際の例として、29歳の営業職Aさんはアプリで痛みスコアが平均2→4に上昇したことを通知で知り、予定より1か月早く歯科医院を受診しました。咬合紙で右側臼歯の早期接触が判明し、わずかな研磨調整とナイトスプリントの再製作を行ったところ、1週間で痛みはほぼ消失。もし定期チェックを行わず放置していれば、開口量が35mm以下に低下し長期の理学療法が必要になった可能性がありました。
再発を防ぐためには、1)スマホやノートにセルフデータを毎日10秒で記録する、2)6か月ごとに歯科医院で咬合・姿勢・ストレスを総合評価してもらう、3)データを医師と共有し早期介入を受ける、という三段階のルーチンを生活に組み込むことが鍵です。シンプルな仕組みであっても継続すれば効果は大きく、顎関節症に悩まされない快適な毎日を長期的に維持できます。
まとめ:顎関節症の早期発見と適切な対応が重要
初期症状を見逃さないためのポイント
顎関節症は、症状が「なんとなく気になる」程度の段階で手を打てるかどうかが、その後の生活の質を大きく左右します。痛みが強くなったり口が開かなくなったりしてからでは、治療期間も費用も跳ね上がりやすいからです。そこで、違和感が微細なうちにキャッチできる観察ポイントを整理しました。
【セルフ観察チェックリスト】・朝のあくびで顎に“突っ張る感じ”がある/・ガムやフランスパンなど硬い物を噛むと数秒間だけズキッとする/・鏡を見ながら口を開け閉めするとき、左右どちらかにわずかにずれる/・口を閉じた状態で耳の前を軽く触れると、ポチッというクリック音が指先に伝わる/・開口量を指3本分(約40mm)測ったときに「少し足りないかも」と感じる
特に症状が顔を出しやすいのは、仕事や家事で集中している時間帯です。パソコン作業が1時間以上続くと、無意識に歯を食いしばっているケースが多く、これが咬筋(噛む筋肉)の緊張を高めます。食事中では、最初のひと口目で「カクッ」と音が鳴る、硬い食材を右側だけで噛みたくなるなど、いつもの噛み方が変わった瞬間がサインになりやすいです。また、電話やオンライン会議で話し続けた日に夕方から顎がだるくなる場合も要注意です。
就寝前にもチェックタイムを設けましょう。ベッドに横になった状態で軽く開口・閉口を繰り返し、痛みや雑音の有無を確認すると、日中は気づかなかった違和感が浮き彫りになることがあります。寝落ちする直前に歯をグッと噛みしめるクセ(睡眠ブラキシズム)がある人は、翌朝に顎のこわばりが出やすいため、起床直後の状態をメモに残しておくと変化を捉えやすくなります。
早期発見の経済メリットを具体的な数字で示します。軽い違和感レベルで受診し、スプリント(マウスピース)と生活指導だけで済むケースでは、平均治療期間は2〜4週間、費用は保険適用で5,000〜8,000円程度です。一方、痛みが強くなり開口制限が明確になった状態で受診すると、画像検査や理学療法が追加され、3〜6か月の通院と50,000円超の自己負担が発生することが珍しくありません。単純計算で、時間は約10分の1、費用は1/6以下に抑えられる計算です。
医療費だけでなく、食事が取りづらい・仕事に集中できないといった「見えないコスト」も早期対処で大幅に削減できます。例えば、痛みで睡眠が浅くなり日中のパフォーマンスが20%落ちると、1日8時間労働の場合1時間36分分の生産性を失うことになります。違和感に気づいてすぐ行動すれば、こうした損失を未然に防げるわけです。
チェックリストに一つでも当てはまる項目があれば、痛み日誌や開口量の記録を取りながらセルフケアを始め、2週間以内に改善が見られない場合は早めに専門医へ相談してください。「まだ我慢できる」段階こそ、最も治しやすいゴールデンタイムだと覚えておくと安心です。
日常生活でできるセルフケアと予防策
朝一番に行うホットタオル療法は、寝ているあいだに固まった顎周囲の筋肉をやわらげるのに最適です。フェイスタオルを水で濡らして軽く絞り、600Wの電子レンジで30秒温めたら、顎関節とこめかみに3分間当てます。温熱で血流が上がったところで、口を軽く開閉しながら咬筋と側頭筋をストレッチすると、開口時のこわばりが大幅に減少します。歯磨きの前にこのルーティンを入れるだけで、フェイスケアとセルフケアを同時にこなせるため継続しやすいです。
通勤・通学中はマウスピース(スプリント)を活用する時間帯に最適です。電車や車の振動で無意識の食いしばりが起きやすいため、ハードタイプのスプリントを装着しておくだけで咬合力を約30%抑制できます。装着前後に流水で洗い、週1回は専用洗浄剤で除菌すると、清潔状態を維持しながら長く使えます。
デスクワークに入る前に30秒間の首・肩ストレッチを取り入れることで、作業開始時の姿勢をリセットできます。椅子に深く腰掛け、両手を頭の後ろで組み、息を吐きながらゆっくり後ろに反らせます。胸郭を開いた状態でモニターを目線の高さ(机面から約40〜50cm)にセットし、キーボードは肘が90度になる位置に配置します。この調整だけで前傾姿勢による顎関節へのせり出し負荷を大幅に軽減できます。
スマホ使用時は「目線と画面を同じ高さに保つ」を鉄則にしましょう。肘を体側に固定したまま画面を顔の高さまで引き上げると首の屈曲角度が15度以内に収まり、顎関節内圧の上昇を防げます。自宅ではスマホスタンドを、外出先では片手で肘を支える方法を使うと腕の疲労も抑えられます。
睡眠姿勢の改善には、低反発枕で後頭部と頸椎を一直線にサポートし、側臥位(横向き)を基本姿勢にすると顎関節への側方ストレスが小さくなります。横向きで顎が下がりすぎる場合は、抱き枕を利用して肩と顎の高さを平均化すると関節が安定します。枕の高さは耳の穴から肩峰までの距離と同じにすると失敗しにくいです。
行動変容を継続させるコツは、セルフモニタリングと報酬設定をセットで運用することです。無料の習慣化アプリで「ホットタオル」「ストレッチ」「マウスピース」をタスク登録し、達成ごとにチェックを入れるだけで可視化効果が得られます。1週間連続でタスクを達成したらお気に入りのカフェでコーヒーを飲むなど、小さなご褒美を設定するとモチベーションが維持しやすくなります。
さらに、週末に達成率をグラフで確認し、継続率が80%を下回った項目は改善策をメモします。例えばホットタオルの達成率が低ければ、「タオルを洗面所ではなく寝室の枕元に置いておく」など環境を変えると行動が起こりやすくなります。数字とご褒美を組み合わせたセルフマネジメントで、顎関節症の予防行動を生活の一部へ落とし込めます。
専門医の診察を受ける重要性
顎関節症の痛みや雑音が「まあ大丈夫だろう」と数か月〜数年にわたり放置された場合、下顎頭(関節の骨)の平坦化や吸収が進み、関節円板が裂けたり穿孔する不可逆的変化へ移行するリスクが高まります。骨形態が変化すると関節のかみ合わせ自体が変わってしまい、スプリントや理学療法だけでは修復できず、場合によっては外科的処置が必要になることもあります。また、慢性疼痛は中枢性感作と呼ばれる脳レベルの変化を伴い、疼痛閾値が下がるため、わずかな刺激でも強い痛みを感じる「痛みの悪循環」に入ります。こうした状態になる前に専門医へ相談することが、症状悪化を食い止める最短ルートです。
専門医の診察を受ける最大のメリットは、病態を正確に分類・診断できることです。口腔外科医や顎関節症専門医は、MRIや超音波検査を用いて関節円板の位置や炎症の有無を画像で確認し、筋肉由来か関節由来かを分けて治療計画を立てます。その結果、適切なスプリントの種類、理学療法のメニュー、鎮痛薬の選択がピンポイントで決まり、治療期間が平均で30〜40%短縮するという報告もあります。
さらに、多職種連携による包括的治療が受けられる点も大きな利点です。例えば、姿勢が関与しているケースでは理学療法士が姿勢矯正を担当し、ストレス要因が強い場合には心療内科医や臨床心理士がメンタルケアを行います。栄養面の改善が必要なときは管理栄養士が食事指導を加えるなど、ワンストップでサポートが受けられる体制が整っているクリニックも増えています。
「忙しくて時間が取れない」という悩みには、平日20時まで診療する口腔外科や土日診療の専門クリニックを活用する方法があります。診察自体は初診30分、再診10〜15分程度で済むことが多く、オンライン問診を事前に済ませておけば待ち時間も短縮できます。
費用面が心配な方には、健康保険の適用範囲を知っておくと安心です。保険診療の場合、初診料とレントゲンを含めても3割負担でおおよそ3,000〜5,000円前後です。MRI検査が必要になっても、紹介状を持参すれば保険適用で約10,000円前後に抑えられます。早期に受診して短期間で治療が終われば、長期にわたる鎮痛薬や補綴治療より総費用が低くなるケースがほとんどです。
「歯を削られそう」「手術が怖い」といった恐怖心は、治療選択肢と進行手順を事前に説明してもらうことで大幅に軽減できます。近年は低侵襲の関節鏡視下治療や、削らずに済む咬合調整が主流で、痛みも最小限に抑えられます。また、痛み管理が難しい方には静脈内鎮静法を用いた処置や、麻酔専門医との協働体制を整備している施設もあるため、不安を正直に伝えることが最善の解決策です。
受診をためらう間に症状が固定化し、治療が複雑化していくのは非常にもったいないことです。自己チェックで違和感を覚えた段階—痛みスコアが1〜2、クリック音が週に数回でも認められた—で専門医に相談するだけで、治療期間も費用も最小限に抑えられる可能性が高まります。まずは電話やオンライン相談で状況を伝え、来院の必要性を確認してみることから始めてみてはいかがでしょうか。
少しでも参考になれば幸いです。
最後までお読みいただきありがとうございます。東京都の矯正治療・セラミック治療専門審美歯科
『ワイズデンタルキュア東京』
住所:東京都豊島区目白3丁目4−11 Nckビル 3階
TEL:03-3953-8766
Instagram: ys.dentalcure2025.08.09
モナ・リザのような理想の口元になるには?
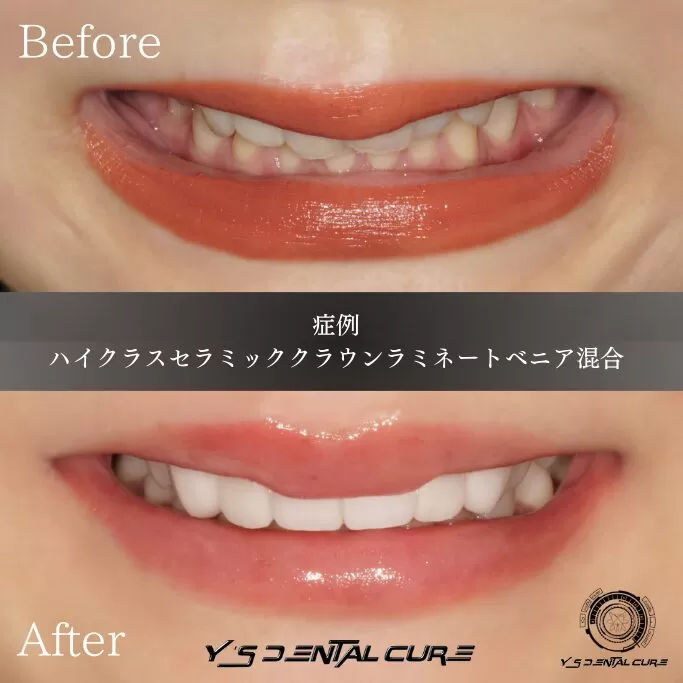
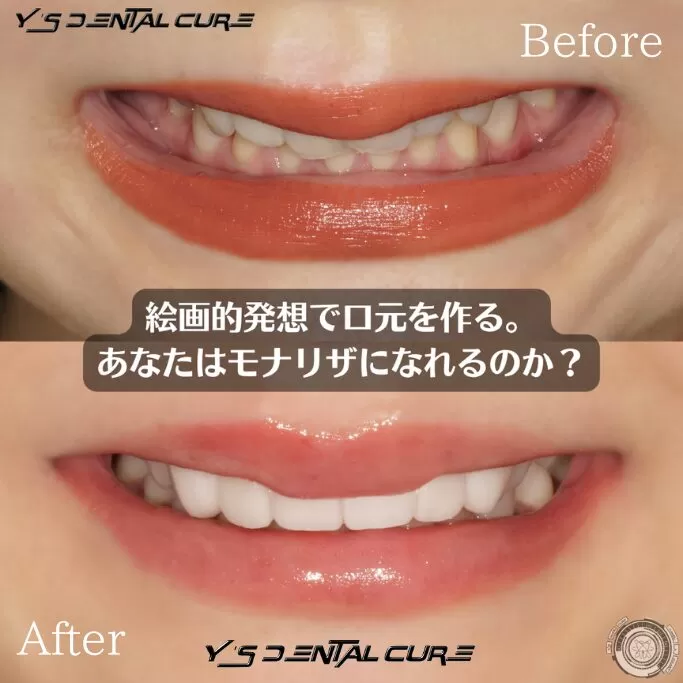

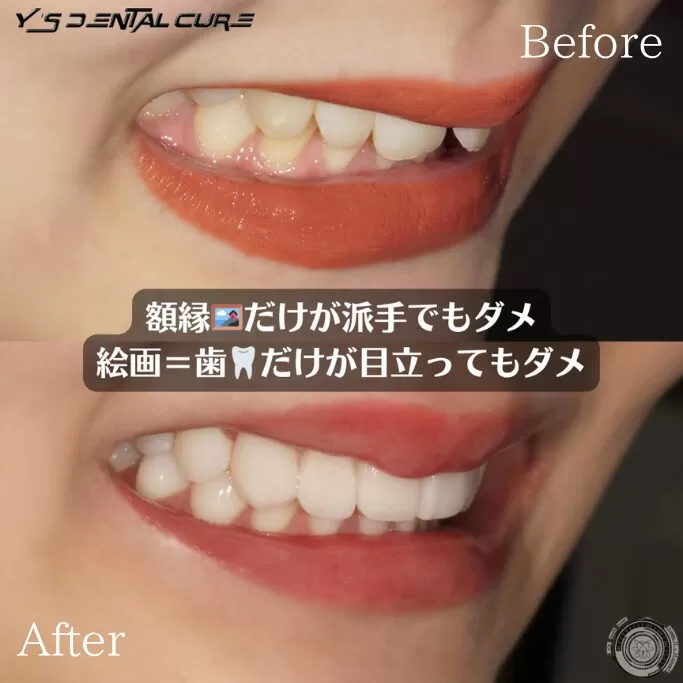
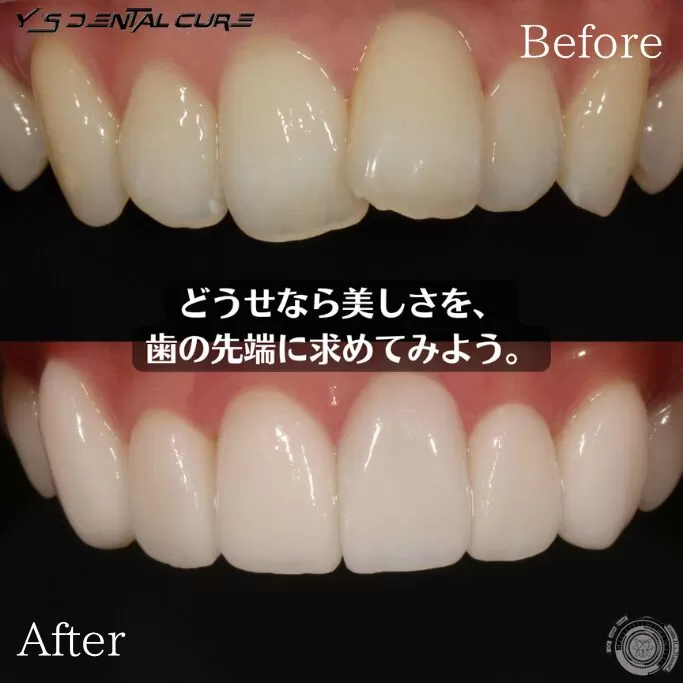
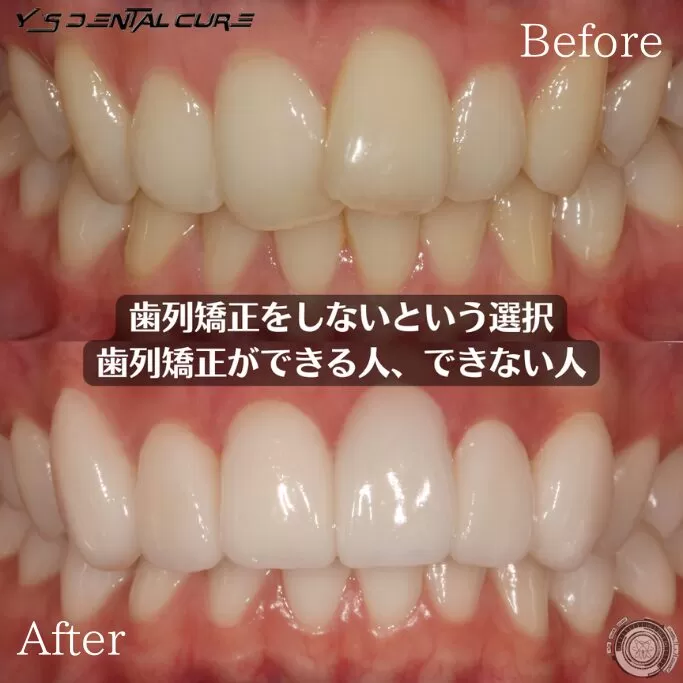
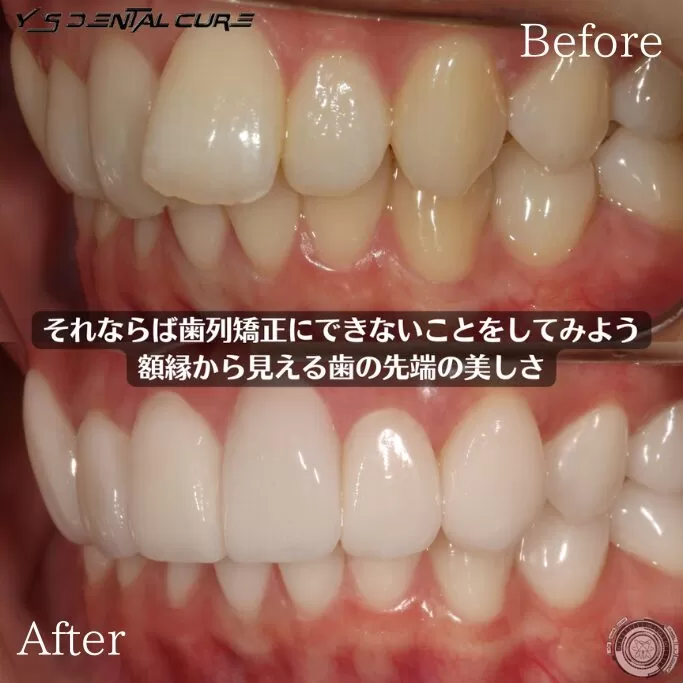
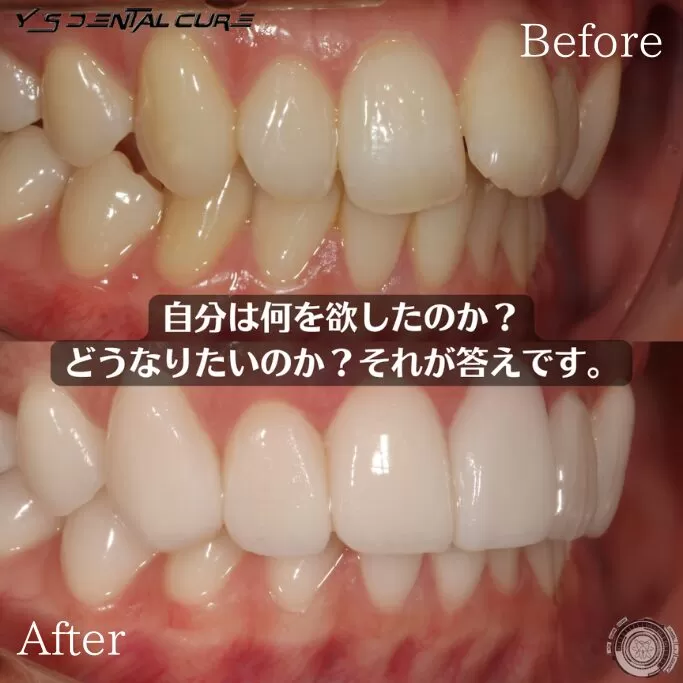
《執刀医》
セラミック担当 三井《治療内容》
ハイクラスセラミッククラウンラミネートベニア《費用》
ハイクラスセラミッククラウンラミネートベニア
一本あたり税込198,000円《リスク・副作用》
症例の効果は個人差があり、記載の効果が同様に現れない場合があります。
それは事前カウンセリング、事前検査によってわかりますので、カウンセリング、検査結果はよくお聞きになっていただき、ご理解を深めた上での施術依頼をお願いいたします。
歯周病の程度や、歯牙の崩壊、本数が少ない場合、虫歯のリスクの高い人、歯根吸収のリスクが高い人、リード楽器わ加えて吹く楽器の奏者の人、糖尿病やリウマチ、血液疾患があり、治療が優先的ではない人、重度の顎関節症の人、心身衰弱の人、は歯並びの治療は適応ではありません。
またセラミックによる歯牙形態修正、歯髄除去をした場合、使用方法、環境により歯牙自体の寿命が短くなる場合もあります。東京都の矯正治療・セラミック治療専門審美歯科
『ワイズデンタルキュア東京』
住所:東京都豊島区目白3丁目4−11 Nckビル 3階
TEL:03-3953-8766
Instagram: ys.dentalcure2025.08.02
咬合を崩さず大人の女性の口元に!歯紅が付かなくなる前歯に

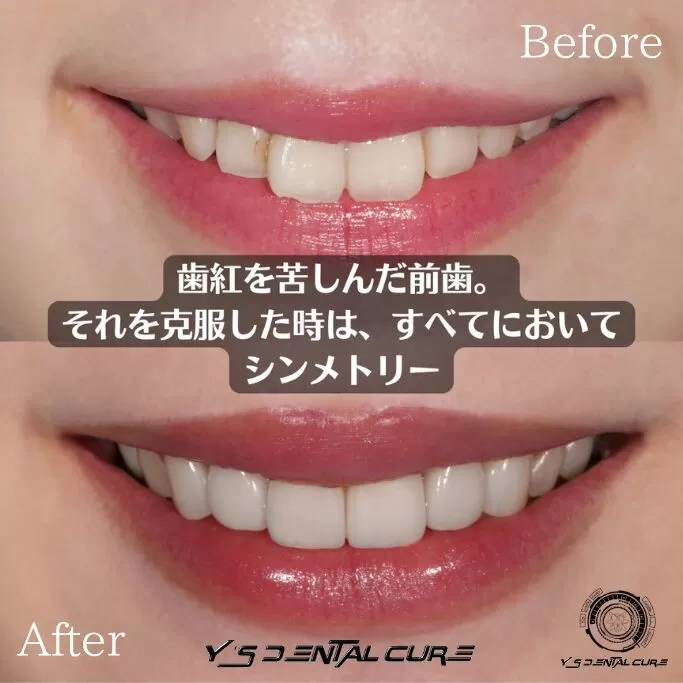
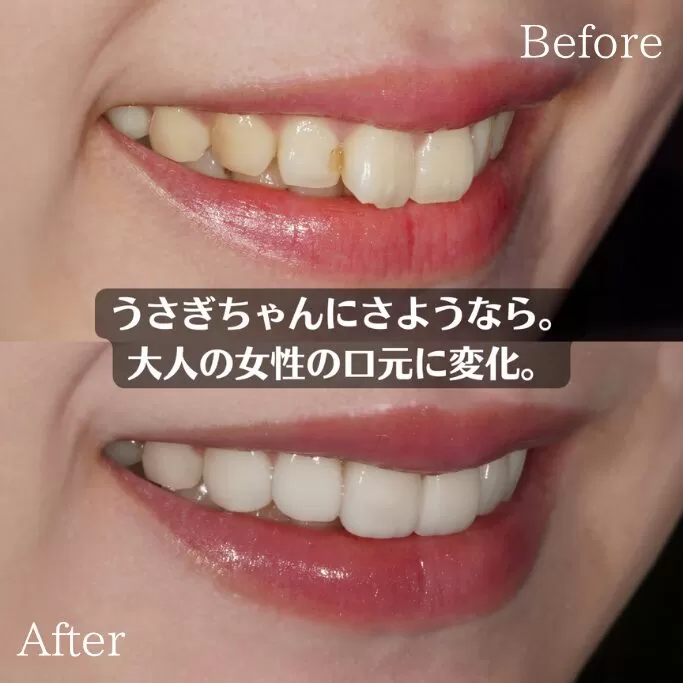

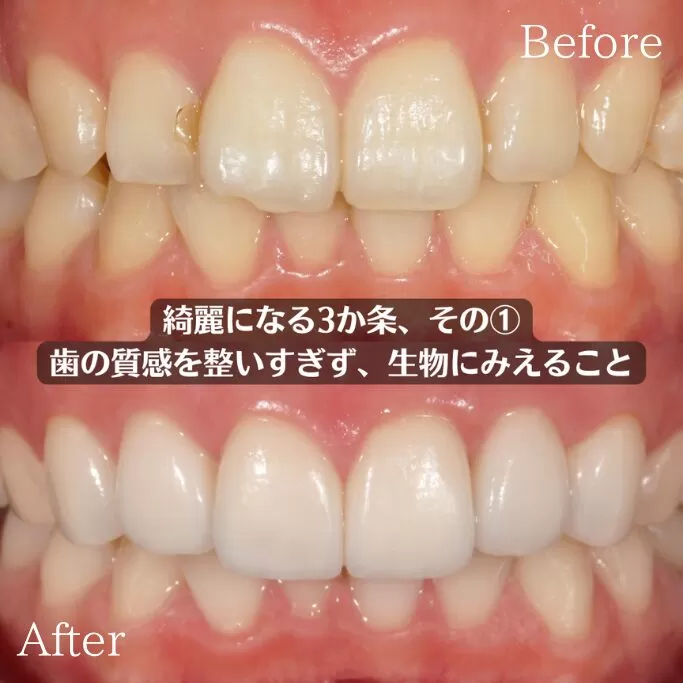
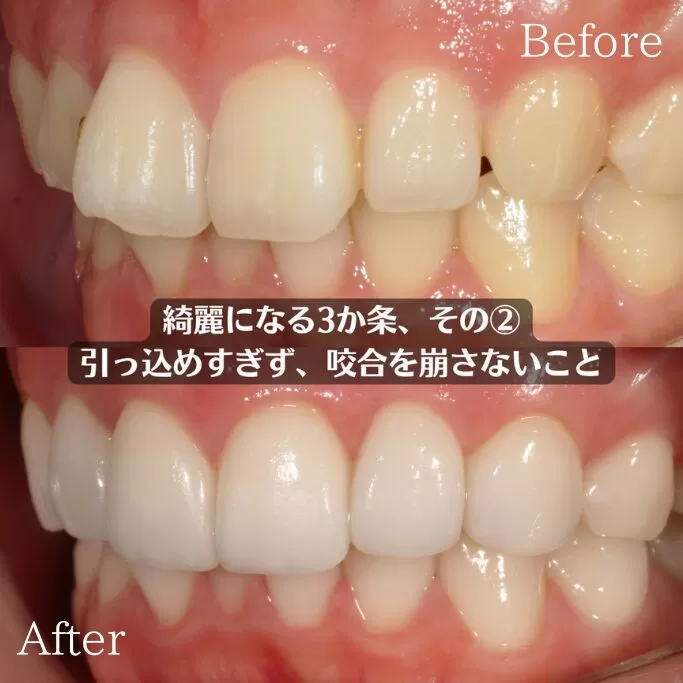
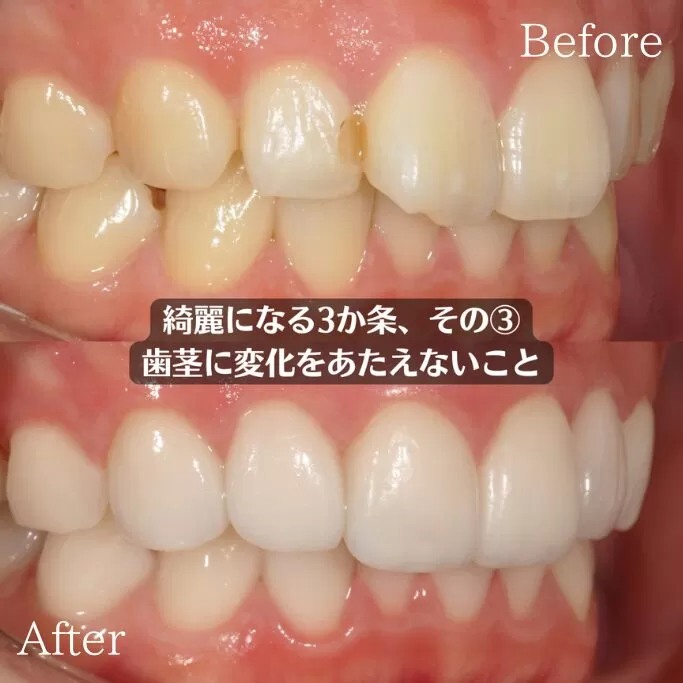
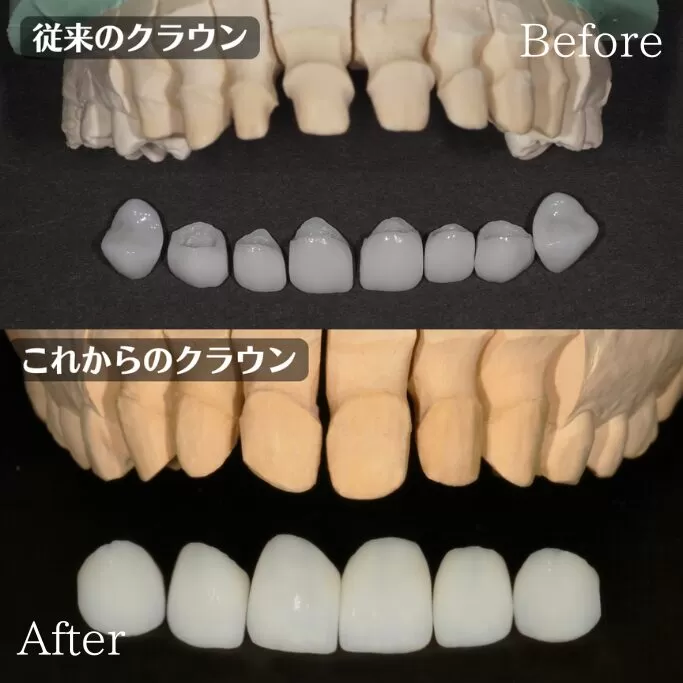
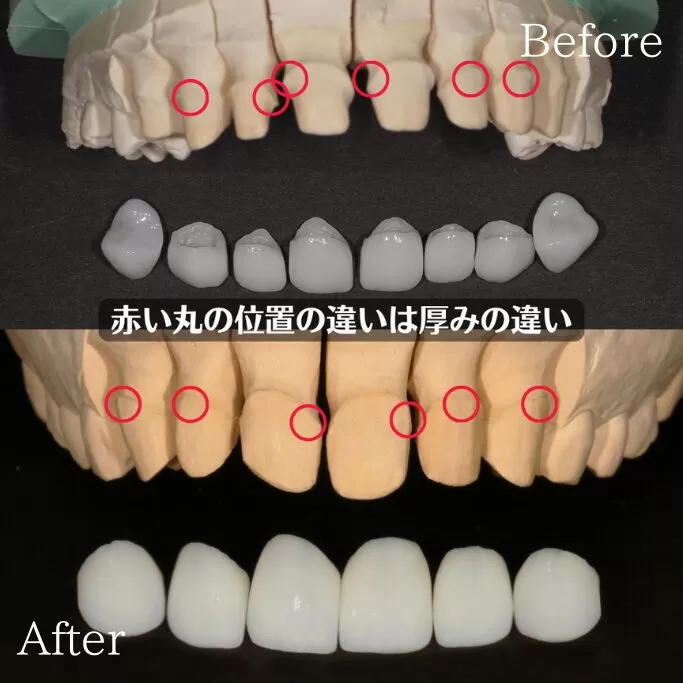
《執刀医》
セラミック担当 三井《治療内容》
ハイクラスセラミッククラウンラミネートベニア《費用》
ハイクラスセラミッククラウンラミネートベニア
一本あたり税込187,000円《リスク・副作用》
症例の効果は個人差があり、記載の効果が同様に現れない場合があります。
それは事前カウンセリング、事前検査によってわかりますので、カウンセリング、検査結果はよくお聞きになっていただき、ご理解を深めた上での施術依頼をお願いいたします。
歯周病の程度や、歯牙の崩壊、本数が少ない場合、虫歯のリスクの高い人、歯根吸収のリスクが高い人、リード楽器わ加えて吹く楽器の奏者の人、糖尿病やリウマチ、血液疾患があり、治療が優先的ではない人、重度の顎関節症の人、心身衰弱の人、は歯並びの治療は適応ではありません。
またセラミックによる歯牙形態修正、歯髄除去をした場合、使用方法、環境により歯牙自体の寿命が短くなる場合もあります。東京都の矯正治療・セラミック治療専門審美歯科
『ワイズデンタルキュア東京』
住所:東京都豊島区目白3丁目4−11 Nckビル 3階
TEL:03-3953-8766
Instagram: ys.dentalcure2025.08.02
【費用相場公開】歯の噛み合わせ治療、平均的な費用と保険適用の範囲

目次
噛み合わせ治療を検討するとき、多くの方が真っ先に知りたいのは「総額はいくらになるのか」と「保険でどこまで賄えるのか」の2点です。矯正治療なら80万〜160万円、補綴(ほてつ)治療は1本あたり保険3,000〜5,000円・自費5万〜15万円、外科矯正は保険適用で自己負担20〜30万円・自由診療だと200万円超──こうした金額感をあらかじめ把握しておくと、治療計画の立てやすさが大きく変わります。
費用だけでなく保険適用の可否も重要です。日本の公的医療保険は一般的に診療報酬点数×自己負担率30%で計算されますが、噛み合わせ治療の多くは「審美目的」とみなされて保険外になります。ただし顎変形症や先天性疾患など機能障害が明確な場合は例外で、外科矯正を含めた大掛かりな治療でも保険が使えるケースがあります。
治療費を先延ばしにすると、頭痛・肩こり・歯の磨耗・顔の左右非対称など生活の質(QOL)に直結する問題がじわじわ進行します。全国1,200名を対象にした調査では、不正咬合を自覚している人の63%が「慢性的な肩こり」を、48%が「週3回以上の頭痛」を訴えています。単なる見た目の問題にとどまらず、仕事の集中力や睡眠の質まで低下することがデータで示されています。
医療費負担を軽減する制度も活用価値があります。年間10万円を超える医療費が発生した場合は確定申告で医療費控除を受けられ、課税所得500万円の世帯なら実質2〜3割が還付される試算です。また高額療養費制度を利用すれば、同月内の自己負担上限額を抑えられるため、外科矯正の入院費や麻酔費用の急な出費にも備えられます。
こうした背景を踏まえ、本記事では「どの治療にいくらかかるのか」「どの条件で保険が使えるのか」「制度をどう組み合わせれば賢く節約できるのか」を徹底的に掘り下げます。読み進めていただくことで、治療費の全体像がクリアになり、自分に最適な治療と支払い方法を選択する具体的なヒントが手に入ります。
歯の噛み合わせ治療とは?
噛み合わせ治療の目的と重要性
噛み合わせのずれが引き起こす問題
噛み合わせのずれは、単に歯が当たる位置がズレているだけではありません。身体的・機能的・心理的という三つの側面で連鎖的に問題を引き起こし、生活の質を大きく低下させる厄介な要因になります。
まず身体的な側面では、代表的な症状として顎関節症があります。顎関節症は顎関節内部の関節円板(ディスク)が前方へ転位することで関節雑音や開口障害、顎周囲筋の疼痛を生じる疾患です。噛み合わせがズレていると下顎頭に偏心荷重がかかり、このディスク転位が起こりやすくなります。さらに、慢性頭痛や肩こりも見逃せません。不正咬合によって咀嚼筋と頸部筋のバランスが崩れると、側頭筋・僧帽筋に持続的な緊張が生じ、筋緊張性頭痛や肩こりに発展します。歯の摩耗(アトリッション)も頻発し、咬合面が平坦化することで噛む力の逃げ場がなくなり、破折や知覚過敏を招くこともあります。
機能的な側面では、咀嚼効率の低下が顕著です。日本補綴歯科学会の調査では、上下顎の咬合接触点が正常者平均32点に対し、不正咬合者では16点と半減し、咀嚼効率が約40%低下するという報告があります。咀嚼効率が落ちると食物が十分に細かく砕かれず、胃腸に負担をかけます。実際、消化器内科の臨床データでは、噛み合わせ不良群は正常咬合群に比べ、機能性ディスペプシア(慢性的な胃もたれ)の発症率が1.8倍高いとされています。また、硬い食材を避けやわらかい炭水化物中心の食事になりやすく、結果的にタンパク質と食物繊維の摂取量が不足し、栄養バランスの乱れを招く悪循環が生じます。
加えて、噛み合わせのズレは発声にも影響します。上顎前突や開咬の人は舌の可動域が制限されるため、「サ行」や「タ行」が不明瞭になりやすいです。電話応対が多い職種では、発音へのコンプレックスが業務ストレスを増幅させるケースが少なくありません。
心理的な側面も深刻です。例として、20代女性が前歯部の叢生(そうせい:歯がデコボコに並ぶ状態)を気にし、人前で笑えず就職面接で口元を手で隠す癖がついていました。治療前の自己評価スコア(Rosenberg Self-Esteem Scale)は18点と低値でしたが、矯正後には28点まで改善したという症例報告があります。このように噛み合わせのずれは外見コンプレックスを引き起こし、対人コミュニケーションや自己効力感を大きく損ないます。
さらに、心理的負荷は社会的行動にも波及します。日本臨床矯正歯科医学会のアンケートでは、不正咬合を理由に写真撮影を避ける人が63%、営業職で口元を気にしてプレゼンテーションに支障を感じる人が42%にのぼりました。口元に自信が持てないことで対人距離を保とうとする傾向が強まり、キャリア形成にまで影響を及ぼす恐れがあるのです。
このように、噛み合わせのずれは「痛み」「機能低下」「自己肯定感の喪失」という三重苦をもたらします。放置すれば症状は時間とともに増幅し、治療も複雑化・高額化しやすくなります。早期に専門医へ相談し、自分の噛み合わせが全身と心に及ぼす影響を把握することが、快適な日常と長期的な健康につながる近道です。
治療の目的:機能回復と審美性の向上
噛み合わせ治療の最終ゴールは、しっかり噛めてしっかり笑える口元を手に入れることです。単に歯並びを整えるだけでなく、咀嚼(そしゃく)機能と顔貌バランスの両方を同時に高めることで、食事や会話といった日常動作が快適になり、見た目の印象も大きく向上します。
まず機能回復の側面から見てみましょう。噛む力は主に咀嚼筋(そしゃくきん)と呼ばれる筋肉群が生み出します。不正咬合のままでは筋肉が左右不均衡に活動し、片側だけが過緊張を起こして顎(あご)関節に余計な負担がかかります。治療によって咬合接触点が理想的な位置に整うと、筋電図で測定した際の左右差が平均30%以上減少するという臨床報告があります。このバランス改善により、顎関節症の痛みや口が開けにくいといった症状が緩和され、ステーキやフランスパンのような硬い食品でも無理なく噛み切れるようになります。
噛む行為がスムーズになると全身にも好循環が生まれます。食物が十分に細かく砕かれれば胃腸の消化負担が軽減し、栄養吸収が向上します。実際、咀嚼効率が10%向上すると血糖値の急上昇を抑え、肥満リスクを下げるというデータもあります。また、滑舌がクリアになることで電話対応やプレゼンテーション時の発音ミスが減り、ビジネスシーンでの自己表現力も底上げされます。
次に審美性向上の観点です。美しい横顔の指標として広く使われるのがEライン(エステティックライン)です。鼻尖と下顎先端を結んだ線の内側に上下唇が収まると、バランスの良い横顔と評価されます。不正咬合で前歯が前に突き出しているケースでは、このラインから唇が数ミリ〜1センチはみ出すことがよくありますが、治療後にはEライン内に戻り、横顔がすっきりしたという症例が多数報告されています。
正面から見たときはスマイルラインがポイントになります。スマイルラインとは、笑ったときの上の歯列が下唇のカーブと平行になる理想的なラインです。噛み合わせ治療で歯の高さや傾きが整うと、上の前歯が自然に下唇のラインに沿い、写真写りが劇的に向上します。症例写真を想定すると、治療前は上の前歯が不揃いで斜めに見えていた患者さんが、治療後にはブライダルフォトのような均整の取れた笑顔を手に入れた例がわかりやすいでしょう。
機能と美を同時に追求することは、口腔健康だけでなく自己肯定感にも直結します。好きなものを気兼ねなく噛める安心感と、人前で思い切り笑える自信が揃うと、人間関係や仕事のパフォーマンスまで好転するケースが多々あります。逆に、噛み合わせの問題を先延ばしにすると、顎関節や歯の摩耗が進行し治療が複雑化・高額化するリスクが高まります。
今感じている噛みにくさや見た目の違和感が小さなうちに行動を起こすことが、将来の医療費節約とQOL(生活の質)向上につながります。機能回復と審美性向上の両立を目指して、まずは信頼できる歯科医院で噛み合わせのチェックを受けてみてください。
噛み合わせ治療が必要なケース
噛み合わせ治療が必要なタイミングは、人それぞれのライフステージや生活状況によって異なりますが、大きく分けると「子どもの発育障害」「成人の歯ぎしり・食いしばり」「外傷や歯の欠損による二次的咬合崩壊」の3つに分類できます。以下では代表症状とセルフチェックのポイントを具体的に示しながら、それぞれのケースでどのような検査が行われるのかを紹介します。
1. 子どもの発育障害ケース乳歯から永久歯へ生え替わる時期に上下の顎骨がバランス良く成長しないと、将来的に大きな咬合不正へ発展する恐れがあります。例えば、前歯が嚙み合わない「開咬」、上顎が突出する「上顎前突」は学童期に発見されることが多い代表例です。セルフチェックとしては、・常に口が開いている・前歯で麺類を噛み切れない・発音が不明瞭で「サ行」「タ行」が言いづらいといったサインがないか観察してみてください。早期に歯科医院を受診すると、セファログラム(頭部X線規格写真)で骨格の成長方向を可視化し、必要に応じて機能的矯正装置を用いた成長誘導が行われます。
2. 成人の歯ぎしり・食いしばりケース睡眠時や日中のストレスで無意識に歯を強くこすり合わせる習慣は、噛み合わせを短期間で崩壊させる要因です。チェックポイントは、・朝起きたときに顎がだるい、口が開きにくい・家族から「ギリギリ」と歯ぎしり音を指摘された・上下の前歯が短く削れて平らになっている・顎を動かすと「カクン」と音がするなどです。歯科医院では咀嚼筋の触診、顎関節の可動域測定に加え、顎関節MRIでディスク(関節円板)の位置を評価し、マウスピース(ナイトガード)や咬合調整を検討します。
3. 外傷や歯の欠損による二次的咬合崩壊ケース交通事故やスポーツ外傷で歯を失った、重度の虫歯・歯周病で抜歯後に放置した──そんな状態が続くと、時間の経過とともに隣の歯が倒れ込み、噛み合わせの面が傾いていきます。目安となるサインは、・奥歯で噛むと片側だけ当たりが強い・抜けた歯の対合歯(かみ合う相手の歯)が伸びてきた・首や肩に慢性的なこりを感じる抜歯後6カ月以内に補綴(クラウン・ブリッジ・インプラント)を行わないと、平均で約1年後に隣在歯が2〜3mm傾斜するという報告もあります。診断には歯列模型による咬合分析やCT撮影による骨量評価が用いられ、補綴治療あるいは矯正+補綴の複合アプローチで咬合を再構築します。
【検査方法と受診のハードルを下げるポイント】・セファログラム解析: 顎骨と歯列の位置関係を数値化し、成長パターンやズレ量を客観的に把握できます。撮影時間は約30秒と短く被ばく量も胸部X線の1/5程度です。・顎関節MRI: 放射線を使わずディスクや関節包の状態を立体的に確認でき、顎関節症の早期発見に有効です。・咬合力センサー: 咬む力の分布をリアルタイムに可視化し、どの歯に負担が集中しているかを数値で示してくれます。こうした検査は保険適用となる場合が多く、費用の目安はセファログラム約3,000円、MRIでも自己負担1万円前後です。「高度な検査=高額」というイメージを持つ方が多いですが、実際は想像よりもハードルが低いため、気になる症状があれば遠慮なく歯科医院へ相談してみてください。
噛み合わせが悪くなる原因
遺伝的要因による影響
噛み合わせの乱れには、生活習慣だけでなく遺伝的な要素が深く関与しています。国内の矯正専門クリニックが約3,000組の親子を対象に行った調査によると、親が何らかの咬合異常を持つ場合、子どもも同様の問題を抱える確率は平均45%に上ると報告されています。とくに骨格の形態が大きく影響するケースでは、この家族内発生率が60%近くに達することも珍しくありません。
代表的な遺伝性咬合異常としてまず挙げられるのが、骨格性II級と骨格性III級です。骨格性II級は「上顎が前方へ突出し、下顎が相対的に後退して見える状態」を指し、欧米ではクラスIIディスクレパンシーとも呼ばれます。一方、骨格性III級は「下顎が過度に前へ出る受け口」のことで、アジア系で発症率が高いとされています。加えて、奥歯が噛み合っても前歯が上下でかみ合わない開咬傾向も遺伝的に見られる症例の一つです。親子の横顔写真を並べてみると、下顔面高や顎の突出度が驚くほど似通っているケースが多く、視覚的にも遺伝の影響を実感しやすいでしょう。
ただし「親が受け口だから子どもも必ず受け口になる」というわけではありません。遺伝的素因を持つ場合でも、成長段階での適切な介入により重症化を防ぐことが可能です。たとえば骨格性III級が疑われる小児に対し、上顎骨の成長を促進するフェイスマスク療法を8〜10歳頃に開始した場合、成人後に外科矯正が必要になる割合を30%以上減少させたという臨床データがあります。成長期は骨のリモデリング(再構築)が盛んなため、比較的弱い力でも骨格をコントロールしやすい点が大きなメリットです。
さらに、遺伝的背景と環境要因は相互作用することが明らかになっています。これをエピジェネティクスと呼び、「遺伝子そのものは変わらなくても、生活環境が遺伝子の働きをオン・オフする仕組み」と説明できます。たとえば、一卵性双生児の研究では、同じ遺伝子をもつ兄弟でも、幼少期に指しゃぶりや口呼吸の癖があった片方だけが開咬を発症した例が複数報告されています。つまり遺伝的リスクを抱えていても、日常の姿勢や口腔習癖、食事内容を整えることで発症や進行を抑えられる可能性が十分にあるのです。
遺伝的な素因は自分で選べませんが、その影響が表面化する前に手を打つことは誰にでもできます。親子で似た噛み合わせのトラブルを感じているなら、早期に専門医へ相談することで将来の外科的介入を回避できるかもしれません。成長過程に合わせたタイミングで診断を受け、必要に応じて予防的な矯正装置や生活習慣の改善指導を取り入れることが、長期的な口腔健康と治療費の節約に直結します。
生活習慣が及ぼす変化
長時間スマートフォンを見下ろす姿勢が続くと、頭が前方に突き出た状態、いわゆる「スマホ首(ストレートネック)」になりやすくなります。頭部は約5kgあると言われますが、前方に15度傾くだけで頸椎にかかる負荷はおよそ2倍に跳ね上がり、顎(あご)の位置も後退気味になります。筋電図(筋肉の電気活動を測定する装置)で頬の筋肉を調べると、スマホ首の人は左右で10%以上の咬筋活動差が出るケースが報告されており、この左右差が噛み合わせのズレを固定化させる原因になっています。
片側ばかりで噛む「片側咀嚼(そしゃく)」も現代人に多い習慣です。臨床例では、片側咀嚼を続けた20代男性が半年後に左右のエラ幅が3mm差で非対称になり、咬み合わせ面の傾きが2度変化したというデータがあります。筋電図で確認すると、使われにくい側の咬筋活動が顕著に低下し、顎関節の偏位を助長していました。鏡の前で口を軽く閉じたときに下顎が真っ直ぐ中央にあるかをチェックするだけでもセルフモニタリングになります。
食生活の変化も顎の発達に大きく影響します。やわらかいパンやパスタ中心の食事では、硬い根菜類や肉を噛むときの半分以下の咬合力しか必要としません。その結果、咬筋(こうきん:噛む力を生む頬の筋肉)が十分に刺激されず、顎骨の成長シグナルである機械的負荷が不足します。東京都内の小学生200名を対象にした調査では、やわらかい食品中心の児童は硬い食品をよく食べる児童に比べて下顎幅が平均1.8mm小さいという結果が出ています。
加えて、糖質過多の食事は体重だけでなく顎にも影響します。砂糖や精製炭水化物が多いと血糖値が急上昇し、インスリン分泌が増えます。インスリンは骨代謝を抑制するホルモンでもあるため、長期的には顎骨のリモデリング(骨の再構築)が滞り、歯列のスペースが不足して叢生(歯のガタガタ)を助長する可能性が指摘されています。噛み応えのあるタンパク質源や食物繊維が豊富な野菜を意識して取り入れると、咬筋をバランスよく鍛えつつ血糖値も安定させられます。
口腔習癖にも注意が必要です。歯ぎしり(ブラキシズム)は睡眠中に上下の歯が強くこすれ合う現象で、最大で自分の体重の2倍近い力が歯と顎関節にかかることがあります。朝起きたときにこめかみ付近がだるい、歯の側面に横線が入っている場合は歯ぎしりを疑ってみてください。スマートウォッチや睡眠アプリのマイク機能で就寝中の音を録音すると、ギリギリという音が入っているかを簡単に確認できます。
舌突出癖(ぜつとっしゅつへき)は、飲み込む際に舌先が前歯を押し出す癖です。1日2000回程度行われる嚥下動作で毎回1~2ニュートンの力が加わると、歯列はゆっくりと外側へ広がり、開咬(前歯が閉じない)の引き金になります。鏡の前で唇を閉じ、舌先を上あごのスポット(前歯の少し後ろの窪み)に当てたまま嚥下できるか試すと、舌の正しい位置をセルフチェックできます。
これらの生活習慣は意識次第で改善が可能です。デスクワーク中はモニターを目線の高さに合わせ、30分ごとに首を後ろへ反らすストレッチを入れるとスマホ首対策になります。食事では週に3回ほど「よく噛むデー」を設け、するめや玄米など硬めの食品をメニューに加えてみてください。ブラキシズム対策にはナイトガード(睡眠時用マウスピース)の装着が効果的で、保険適用なら自己負担5,000円前後で作製できます。
舌突出癖の改善にはMFT(口腔筋機能療法)が有効です。具体的には、1日3セットの「ポッピング」トレーニングを行います。舌先を上あごに吸いつけ、強めに「ポン」と音を鳴らすだけの簡単な運動ですが、舌を正しい位置に誘導し、自然に口を閉じやすくします。1か月ほど継続すると嚥下時の舌位置が安定したと感じる人が多いです。
生活習慣を整えることは、高額な矯正装置を導入する以前にできる“コストゼロの咬合ケア”でもあります。日常の小さな選択が、将来の噛み合わせや顎関節の健康を大きく左右することを意識し、今日から実践してみてはいかがでしょうか。
歯の喪失や形態変化が原因となる場合
歯を1本失うだけでも、噛み合わせは驚くほど早く崩れます。たとえば右下第一大臼歯を抜歯し、補綴物(インプラントやブリッジ)を入れずに放置したケースを時系列で追うと、抜歯後3か月で隣在歯が平均2〜3度傾斜し始め、6か月では反対側の対合歯が1〜2mm挺出(ていしゅつ:歯が伸び出る現象)します。1年が経過すると傾斜角は10度前後に達し、咬合平面がねじれた状態で固定化されるため、食事の際に片噛みを余儀なくされます。
う蝕(虫歯)や歯周病が原因で歯の高さや位置が変わる場合も、噛み合わせの乱れは顕著です。虫歯で歯冠が崩壊すると咬合接触点が消失し、対合歯が本来の位置より下方へ沈み込む形で噛み合いを探します。歯周病では歯槽骨が吸収されて歯が動揺し、舌側・頬側に倒れたり、歯列から飛び出したりします。3Dイラストをイメージすると、歯列アーチの一部が外側へ張り出し、もう一部が内側へ落ち込むことで“波打つような咬合平面”になる様子が理解しやすいでしょう。
こうした位置異常が起こると、噛むたびに歯列全体へ不均等な力が加わります。その結果、健全だった歯にもクラック(微細なヒビ)が生じたり、咀嚼筋バランスが崩れて顎関節症や慢性頭痛を引き起こしたりするリスクが高まります。つまり1本の欠損が連鎖的に全身症状へ発展するのです。
「早期に補綴するかどうか」で費用は大きく変わります。第一大臼歯を抜歯後3か月以内にインプラント(1本 約40万円)を入れたケースと、3年放置してから矯正+インプラント+骨造成を行ったケースを比較すると、後者は矯正費120万円、骨造成20万円、インプラント40万円で合計180万円に膨らみます。単純計算でも4.5倍ですし、治療期間も3〜4か月から2年以上へ延びるため、仕事や家計への影響は無視できません。
ブリッジの場合も同様で、早期なら支台歯形成と3ユニット(約25万円)で済むところ、放置期間が長いと隣在歯が傾斜しすぎて形成量が増え、神経処置やファイバーポスト追加で+5〜8万円が必要になることが多いです。さらに歯並び全体を部分矯正で整えると+35万円前後が加算され、「ブリッジは安価」という前提が覆ります。
補綴介入が遅れる背景には「痛みがない」「費用を先送りしたい」という心理が大きく関わります。しかし、抜けたまま放置した時間に比例して治療の複雑化とコスト増大が進む点は、保険・自費を問わず共通です。逆に言えば、早期に人工歯でスペースを埋めるだけで、矯正や外科処置にかかる数十万円〜数百万円を丸ごと節約できる可能性が高いのです。
時間的・経済的負担を最小限に抑えるためには、抜歯や歯の形態変化が起こった時点で“空いたスペースをどう補うか”を歯科医と相談し、目標と予算に合う治療法をすぐに決定することが肝心です。インプラント、ブリッジ、部分入れ歯のいずれもメリット・デメリットがあるため、症例写真や模型を使ったカウンセリングを受け、将来の再治療シナリオまで含めた総コストで比較検討しましょう。
まとめると、抜歯や歯の形態変化を放置すると隣在歯の倒れ込みや挺出が連鎖的に進み、噛み合わせ崩壊を引き起こします。早期補綴介入は治療期間と総費用を大幅に抑える最良の保険です。「今は痛くないから」がもたらす将来の高額出費を避けるためにも、欠損や形態変化が起きたらすぐに専門医へ相談することを強くおすすめします。
噛み合わせ治療の種類と方法
矯正治療
表側矯正の特徴と費用
表側矯正は、歯の表面にブラケットと呼ばれる小さな装置を貼り付け、そこにワイヤーを通して歯を計画的に動かしていく最も一般的な方法です。現在主流となっているのは金属製ブラケット(メタルブラケット)ですが、近年は摩擦を減らして歯の移動速度を高めるセルフライゲーションブラケットも選択肢に加わっています。
メタルブラケットはブラケットとワイヤーを結紮線で縛る伝統的な構造のため、歯が動く際にワイヤーとブラケットの間に摩擦が生じやすい欠点があります。一方、セルフライゲーションブラケットはブラケット本体に開閉式のシャッターが付いており、結紮線を使わずワイヤーを保持します。この構造により摩擦抵抗が大幅に低減し、弱い力でも効率よく歯が動くため、「通院間隔が長くて済む」「治療期間が短縮しやすい」というメリットが報告されています。
ワイヤー材質も治療効率に関わる重要ポイントです。ニッケルチタンワイヤー(Ni-Ti)はしなやかで弾性が高く、弱い持続的な力を長期間かけ続けられることから、初期の歯列が大きく乱れた段階で活躍します。ステンレススチールワイヤーは剛性が高く、歯がある程度整ってきた仕上げ段階でトルクコントロール(歯の傾き調整)を精密に行うのに適しています。つまり、材質を段階的に切り替えることで無駄なくスムーズに歯を動かせるわけです。
費用面では、総額80〜120万円が全国的な平均レンジです。内訳例を挙げると、診断料3〜5万円(セファログラム撮影、3Dスキャン、治療計画立案を含む)、装置料55〜70万円(ブラケット、ワイヤー、バンドなど材料費)、調整料5,000〜8,000円×24回前後(合計12〜18万円程度)、保定装置料5〜8万円(保定用リテーナー作製費)という構成になるケースが多く見られます。セルフライゲーションブラケットを選ぶ場合は装置料が10〜15万円ほど上乗せされるのが一般的ですが、「通院回数が減る」「治療期間が短縮する」ことでトータルコストが同等になる可能性もあります。
審美面では「装置が目立つ」という欠点が避けられません。ホワイトニングした歯に銀色のブラケットが並ぶと、会話中や写真撮影時にどうしても視線を集めてしまいます。これを緩和する策として、ブラケットをセラミック製やハイブリッドプラスチック製に変更する方法があります。セラミックブラケットは歯の色に近い半透明の外観で目立ちにくい一方、装置料が金属より約10〜20万円高くなるのが一般的です。費用アップと審美性向上のバランスをどう取るかが、装置選択時の最大の検討ポイントと言えるでしょう。
最終的に「目立たなさ」「治療期間」「費用」のどこを優先するかによって最適なブラケットとワイヤーの組み合わせは変わります。カウンセリング時には、セルフライゲーション採用の有無やワイヤー材質の変更タイミング、追加料金がいつ発生するかなどを具体的に質問し、自分に合ったプランを見極めてください。
裏側矯正のメリットとデメリット
裏側矯正はブラケットとワイヤーを歯の舌側(ぜつそく:歯の内側表面)に装着するため、口を開けても装置がほぼ見えない点が最大の魅力です。日本臨床矯正歯科医会の統計では、成人患者の約63%が「職場やSNSで装置を見られたくない」という審美的理由で裏側矯正を選択したと報告されています。対人コミュニケーションが多い営業職や接客業では、とくに支持が高い治療法です。
表側矯正と比べた専門的優位性として、舌側トルクコントロールがあります。ブラケットが歯の裏にあることでワイヤーの作用点が歯の重心に近づき、前歯を後方へ倒し込みながら下げる「歯軸コントロール」が得意です。実際に国内20医院・合計312症例を対象にした後退量比較では、上顎前突症例で平均2.8mmの追加後退が確認され、口元の突出感がより改善したと報告されています。
一方でデメリットも無視できません。装置が舌に常に触れるため、発音障害が起こりやすく、特にサ行・タ行・ラ行の発音が不明瞭になるケースが多いです。アナウンサー志望の大学生Aさんは、装着後2週間でインターネット授業の自己録音を分析したところ、母音の持続時間が平均0.07秒延長していました。また、舌の可動域が制限されるため舌潰瘍(ぜつかいよう)のリスクもあります。日常的に英語でプレゼンを行う外資系企業のBさんは、初月で3か所の潰瘍が発生し、矯正用ワックスと局所麻酔ジェルで対処しましたが「慣れるまで話す仕事がつらかった」と振り返っています。
費用面では表側矯正より2〜4割高い120〜160万円が一般的です。内訳は装置技工料が約40万円、診断料と調整料が計30〜40万円、残りが保定装置や管理費とされています。チェアタイム(診療台での治療時間)が平均1.3倍長く、ドクターの技術料が上乗せされる点も高額になる理由です。さらに治療期間は表側より3〜6か月長い傾向があり、平均28〜30か月の動的矯正が必要とされています。
適応症例としては、上下顎前突や開咬、ガミースマイルなど口元を後退させたいケースに強みを発揮します。反対に咬合高径が極端に低い患者や重度の歯周病患者、舌小帯短縮症など舌の可動域が制限される場合は裏側装置が適さないことがあります。初診での口腔内スキャンとセファログラム分析を通じて、矯正歯科医が可否を判断します。
成功例として、29歳女性Cさん(上下顎前突)は裏側矯正単独で前歯を計5.1mm後退し、Eライン(鼻先と顎先を結ぶ線)に上口唇がほぼ接する横顔へ改善しました。治療期間は27か月、装置撤去後3年経過しても後戻りは0.4mm以内に収まっています。失敗例では、32歳男性Dさん(軽度叢生)が装着時間の長さと発音障害に耐えられず、14か月で治療を中断し表側へ切り替えました。このケースでは追加撤去費用と再装着費用で総額が約35万円増加しています。
意思決定のポイントは「審美性優先か、治療コストと快適性優先か」というシンプルな軸です。人前で話す機会が多く、口元を見られたくない方は裏側矯正の恩恵が大きい一方、発音を重視する声楽家やアナウンサー志望の方は装着初期の訓練期間を確保できるか検討が必要です。カウンセリング時に、装置サンプルを舌側に仮装着し、発音や舌感覚を確認させてもらうと、自分に合うかどうかを具体的にイメージできます。
最後に、裏側矯正を扱う医院の症例数と技工所の連携体制は結果を大きく左右します。年間100症例以上の実績を持つ医院は、ブラケットポジション誤差が平均0.2mm以内と報告され、歯根吸収や再調整のリスクが低い傾向にあります。治療を検討する際は、症例写真のビフォーアフターだけでなく、治療期間と追加費用の発生有無まで確認し、自分の優先順位と照らし合わせて選択すると後悔が少なくなります。
マウスピース矯正の治療法と費用
マウスピース矯正は、透明な樹脂製アライナーを段階的に取り替えながら歯列を動かすデジタル主導型の矯正方法です。ワイヤーやブラケットを使わないため目立ちにくく、取り外し可能という利便性が高く評価されています。最新システムではAI(人工知能)による歯牙移動シミュレーションや3Dプリンターによる高速製造が導入され、従来より精度と快適性が大幅に向上しています。
治療フローは大きく3工程に分かれます。第一工程は口腔内スキャンです。小型カメラで歯列を数分間撮影し、1ミクロン単位の精度でデジタルモデルを生成します。第二工程は3Dシミュレーションで、専用ソフトが数十〜数百ステップ先までの歯牙移動を可視化します。患者は最終的な歯並びをVR映像で確認できるため、ゴールの共有が非常にスムーズです。最後に第三工程として連続アライナーを一括出力します。0.25mmずつ形状が異なるアライナーを3Dプリンターでまとめて作製し、約7〜10日ごとに次のステップへ交換していく流れです。
費用の目安は総額70〜100万円が一般的ですが、症例難易度で細かく区分されています。たとえば「ライトプラン」は前歯部のみの軽度叢生(歯のガタつき)を対象とし、おおよそ40〜60万円で設定されるケースが多いです。全顎を対象とする「フルプラン」は70〜90万円、追加アライナー無制限の「アンリミテッドプラン」では100万円前後になることが一般的です。治療途中でリテイク(追加アライナー)が必要になった場合、1回あたり5万〜10万円の追加費用が発生する医院もあるため、契約前に再製作条件を確認しておくと安心です。
マウスピース矯正は適応範囲と限界を正しく理解することが成功の鍵です。抜歯を伴う大きな移動量や骨格的原因を含む重度の受け口・出っ歯には不向きとされ、論文でも「移動距離が4mmを超える前後的移動では固定式装置に比べて精度が15〜20%低下する」と報告されています。また装着時間が1日20〜22時間に満たない場合、予定どおりに歯が動かず治療期間が延びる傾向が顕著です。
自己管理の重要性は想像以上に大きく、スマートフォン連携のアプリで装着時間を記録できる医院が増えています。装着状況が可視化されることで平均22時間を維持した患者の治療完了率は95%以上と高いデータもあります。忙しい生活の中で装着を忘れがちな方は、アラート機能付きケースや歯ブラシタイマーを併用するなど、習慣化の仕組みを整えると成功率が飛躍的に高まります。
契約時には「症例難易度の評価基準」「追加アライナーの費用」「リテーナー(保定装置)代金」の3点を必ず比較しましょう。同じ総額でも追加費用の扱いが異なるとトータルコストに数十万円の差が生まれることがあります。デジタル技術の進歩で利便性が高まった一方、患者自身の装着管理が結果を左右する点は変わりません。透明で快適なマウスピース矯正を最大限に活かすために、費用とセルフケアの両面から無理のないプランを選択することが大切です。
補綴治療
クラウンやブリッジの費用と適用範囲
クラウンやブリッジを選ぶとき、材質ごとの特性と費用を把握することが最終的な満足度を大きく左右します。保険適用か自費診療かという区分だけでなく、設計の自由度、咬合力への耐久性、見た目、金属アレルギーの有無まで違いがあるためです。
CAD/CAM冠はハイブリッドレジンを切削機で削り出す保険適用のクラウンで、1本当たり3,000円〜5,000円程度の自己負担です。レジン成分が多いので衝撃吸収性は高い一方、摩耗による色調変化が3〜5年で起こりやすいというデメリットがあります。前歯部や小臼歯部など咬合力が比較的小さい部位に限定される点も押さえておきたいところです。
銀歯(銀合金クラウン)は適用部位を問わず作製でき、硬度が高いため大臼歯の強い咬合力にも耐えます。費用は保険で3,000円〜5,000円程度ですが、金属色が目立つことと金属イオンの溶出による歯肉変色リスクが課題です。審美性より機能と低コストを優先したいケースで選ばれる傾向があります。
メタルボンドクラウンは金属フレームの上にセラミックを焼き付けた自費診療のクラウンです。強度と審美性のバランスが良く、1本10万円前後が相場ですが、金属フレームが薄く露出すると劣化したラインが見えやすい点には注意が必要です。金属アレルギーのある方は事前にパッチテストが推奨されます。
ジルコニアクラウンは二酸化ジルコニウムを使用したフルセラミックで、曲げ強さは900〜1,200MPaと天然歯エナメル質の約3倍。奥歯の高い咬合力にも十分耐え、メタルフリーで歯肉の黒ずみも起こりません。費用は1本あたり12万〜15万円、色調再現性も高いため審美要求が高い患者さんに選ばれています。
保証期間の目安をまとめると、保険クラウンは2年、自費クラウンは5年〜10年が一般的です。5年間で再治療が発生した場合を想定すると、CAD/CAM冠を2回交換する総額は約1万円、ジルコニアを1回交換する総額は約13万円です。初期費用は保険クラウンが圧倒的に安い一方、再治療の頻度と装着期間を考慮すると10年以上の長期的コストでは自費クラウンが逆転するケースも珍しくありません。
ブリッジを計画する場合は、支台歯となる両隣の歯に過度な咬合力が集中しない設計が不可欠です。特に銀合金ブリッジは硬度が高いため対合歯の咬耗を招きやすく、支台歯の歯根負担が増します。一方、ジルコニアブリッジは軽量であるうえ、高強度を維持しながら支台歯への力を分散できるため、長期的な歯根破折リスクが減少します。
咬合力分布をシミュレーションすると、無補綴の欠損放置では隣在歯が欠損部へ倒れ込み、咬合平面が崩れやすくなります。クラウンやブリッジで早期に欠損スペースを補うことで、隣在歯の傾斜を防ぎ、咬合力を均一に分散できます。見た目の修復だけでなく、残存歯の寿命を延ばす機能的メリットが大きいのです。
材質選択のポイントは「初期費用」「耐久年数」「審美性」「金属アレルギーリスク」の四つ。たとえば咬合力の大きい奥歯で長期間の安定を求めるならジルコニア、前歯でコストを抑えたいならCAD/CAM冠、金属色が気にならず短期的な機能回復を重視するなら銀歯、といったように目的に応じた最適解が変わります。見積書を受け取ったら、保証期間を含めた10年単位の総コストで比較すると後悔が少なくなります。
部分入れ歯とインプラントの違い
歯を失った部分を補う方法として代表的なのが部分入れ歯とインプラントです。どちらも欠損箇所を機能的にカバーしますが、実際に食事をしたときのパフォーマンスには大きな差があります。臨床試験で測定された咀嚼効率(食べ物を噛み砕き、唾液と混ぜ合わせて飲み込みやすくする力)は、部分入れ歯が天然歯の約60%にとどまる一方、インプラントは80%以上に達すると報告されています。数字だけを見るとインプラントが圧倒的に優れていますが、治療費や体への負担も考慮する必要があります。
機能面をもう少し掘り下げると、部分入れ歯はクラスプと呼ばれる金属のバネで隣在歯(入れ歯を支える歯)に引っかけて固定します。このクラスプが咀嚼のたびに揺さぶりを与え、支えとなる歯に1日平均で数百回の微小な曲げ応力が加わるというデータがあります。結果として支台歯の動揺や虫歯、歯周病リスクが上昇し、長期的には追加治療が必要になるケースが少なくありません。
インプラントはチタン製の人工歯根を顎骨に埋入し、その上にセラミックやジルコニアの上部構造を装着します。骨とチタンが結合する「オッセオインテグレーション」という現象が起こることで、自分の歯とほぼ同等の固定力を得られます。このメカニズムが骨吸収(歯を抜いた後に起こる骨の減少)を抑制する働きを持つとされ、5年間の追跡調査で骨吸収量が天然歯と同レベルにとどまったという国内論文もあります。
審美性の観点では、部分入れ歯はクラスプが目立つ場合があり、笑ったときに金属がチラリと見えることでコンプレックスを抱く人もいます。審美クラスプと呼ばれる樹脂製のバネやノンクラスプデンチャーによって改善は可能ですが、その分費用が上乗せされる点は避けられません。一方インプラントは人工歯根が歯肉内に隠れるため、見た目は天然歯とほぼ区別がつきません。特に前歯部欠損ではインプラントのメリットが際立ちます。
メンテナンスコストにも注目しましょう。部分入れ歯の作製費用は保険適用で1万円前後と比較的安価ですが、平均5年程度で再製作や大幅な調整が必要になるケースが多く、その際に再び費用が発生します。インプラントは1本30〜50万円と高額ですが、定期的なメインテナンス(半年〜1年に1回、1万円前後)を続けることで10年以上安定使用できる症例が大半です。長期的に見た総支払額は、欠損歯数や将来の再治療回数によって逆転する可能性があります。
リスクと治療期間も比較しておきましょう。部分入れ歯は外科処置を伴わないため全身への侵襲がなく、型取りから完成まで早ければ2〜3週間で装着できます。ただし、装着直後は異物感があり慣れるまで1〜2か月かかることも珍しくありません。インプラントは手術が必要で、糖尿病や骨粗鬆症など全身疾患のある方は慎重な検討が必要です。埋入後に骨と結合するまで3〜6か月待機期間があり、最終的に歯が入るまでトータルで半年〜1年を要するのが一般的です。
それぞれに適した患者像を整理すると、①限られた予算で短期間に欠損を補いたい、②手術に抵抗があり全身疾患のコントロールが難しい——という条件なら部分入れ歯が現実的です。逆に、③長期的な咀嚼機能と審美性を重視したい、④年齢的にまだ骨量が十分で手術が可能——といった人にはインプラントが適しています。ライフスタイルや将来設計を踏まえ、歯科医師と相談しながら自分に合った選択をすることが大切です。
補綴治療が適しているケース
補綴治療(ほてつちりょう)は、失った歯や形が変わってしまった歯を人工物で補い、噛む機能と見た目の両方を取り戻す方法です。すべての噛み合わせトラブルで補綴が最適というわけではありませんが、次のようなケースでは矯正や外科処置よりも短期間かつ確実に効果を得やすい選択肢になります。
【ケース1:単独歯欠損】交通事故や重度虫歯で1本だけ歯を失った場合、隣在歯に大きな傾きやズレがないうちに補綴介入することで、咬合(こうごう:上下の歯のかみ合わせ)を守りやすくなります。クラウンで失った歯冠を補う、両隣の歯を削ってブリッジを架ける、あるいは顎骨にチタン製の人工歯根を埋入してインプラントを立てる――3通りの選択肢が候補です。
【ケース2:咬合高径の低下】歯ぎしりや経年的な摩耗で奥歯がすり減り、上下の歯列間の距離(咬合高径)が短くなると、顎関節や咀嚼筋に余計なストレスがかかります。歯列全体を持ち上げるフルマウス補綴は、矯正単独より治療期間を大幅に短縮でき、顎関節症の進行予防にも寄与します。
【ケース3:歯列不正が軽度で審美要求が高い】前歯のわずかな捻転やサイズ不揃いが気になるものの、大きな骨格的ズレはない場合、セラミッククラウンやラミネートベニアで歯の形態と色調を一気に整える方法が人気です。ホワイトニングでは得られない均一感を得られるうえ、治療期間は2〜3週間と短い点が魅力です。
クラウン・ブリッジ・インプラントの選択基準は大きく3つあります。1つ目は骨量です。歯槽骨(しそうこつ)が十分に残っていればインプラントが第一選択になりやすく、骨が薄い場合はGBR(骨造成)を追加するか、ブリッジに切り替える判断が必要です。2つ目は咬合器診断結果で、顎運動の安定性が高いならクラウンやブリッジでも長期予後が期待できますが、側方運動時に干渉が強い場合はインプラントの方が破損リスクを抑えられます。3つ目は隣接歯の状態で、健康なエナメル質を削りたくない場合はインプラント、すでに大きな詰め物が入っているならブリッジやクラウン併用が合理的です。
費用対効果で比較すると、クラウンは1本5万〜15万円(自費)の初期コストで治療寿命がおおむね7〜10年、再治療率は20%前後と報告されています。ブリッジは1ポンあたり2〜3本分の装置代がかかるため総額15万〜40万円ですが、両支台歯の健全性を維持できれば10年以上持つ症例も少なくありません。インプラントは1本30万〜50万円と高額でも10年生存率95%以上と長寿命で、長期的には再治療回数が最も少なくトータルコストが下がるケースが多いです。
なお、歯列全体にわたる咬合ズレをともなう場合は、補綴だけでなく矯正治療と組み合わせる「ハイブリッド戦略」が有効です。たとえば部分矯正で前歯の位置を微調整してからセラミッククラウンを装着すると、削る量を最小限に抑えつつ審美性を最大化できます。逆に、補綴で咬合高径を回復した後にマウスピース矯正で微調整するケースもあり、治療順序は症例により柔軟に組み立てることがポイントです。
まとめると、単独歯欠損・咬合高径低下・軽度歯列不正という3パターンは補綴治療が真価を発揮しやすい領域です。骨量や顎運動をきちんと分析したうえでクラウン・ブリッジ・インプラントを使い分ければ、費用と結果のバランスを最適化できます。担当医に咬合器診断結果や長期予後データを提示してもらい、自分に最も合った設計を選択しましょう。
外科矯正
外科矯正の治療内容と適応条件
外科矯正とは、歯の移動だけでは改善できない顎骨(がくこつ)の位置異常を、外科手術によって正しい位置へ移動させる治療法です。矯正用ブラケットで歯を並べるだけの非外科的矯正と異なり、骨格そのものを切離(せつり)・再固定することで理想的な咬合(こうごう)関係と顔貌バランスを同時に獲得できます。
一般的な治療フローは①術前矯正で歯列と歯軸を整える(約6〜18か月)→②全身麻酔下で顎骨切り手術を行う→③術後矯正で微調整しながら咬合を安定化させる(約6〜12か月)という三段階です。術前矯正を省いていきなり手術を行うと、骨を正しい位置に戻しても歯が噛み合わず再手術が必要になるリスクが高まるため、周到な準備が不可欠です。
上顎骨を後方・上方・下方など三次元的に移動する代表的術式がルフォーⅠ型骨切り術です。手順としては、上顎歯列の上部を水平方向に切り離し、血管と神経を温存しながら上顎骨全体を一塊で可動化します。移動量をミリ単位で調整したのち、チタン製プレートとスクリューで再固定し、最後に手術用ワイヤーやスプリントで上下顎を一時的に固定します。この固定期間中は流動食中心の食事制限が必要ですが、1〜2週で軟食に移行できるケースが多いです。
下顎を後退あるいは前進させる代表的術式が下顎枝矢状分割術(SSRO:Sagittal Split Ramus Osteotomy)です。下顎枝を矢状面方向にスプリット(分割)し、近遠心の二片を前後にスライドさせて理想的な位置で再固定します。SSROは切離面が広く骨接触面積が大きいため、骨癒合が早く安定性に優れることが特徴です。さらに、術後の下顎頭位置をほぼ温存できるので顎関節症リスクを抑えやすいとされています。
手術後の咬合安定化プロセスとして、1〜2週の顎間ゴム(エラスティック)使用で咬合位置を記憶させます。その後は可動域訓練、咀嚼筋ストレッチ、発音練習などのリハビリプログラムを毎日実践し、約3〜6か月で咬合と関節運動が安定します。骨格が固定された後も、リテーナー(保定装置)を夜間装着して後戻りを防止することが推奨されます。
適応症例を客観的に判断する指標としてセファロ分析が用いられます。例えば、上顎が前方へ大きく突出している骨格性II級ではANB角が10度以上、逆に下顎が突出する骨格性III級ではANB角がマイナス4度以下となることが多く、この範囲になると歯の傾斜移動だけで咬合を合わせるのは困難です。また、垂直的な開咬のケースでは前歯部垂直オーバーバイトがマイナス値(上下前歯が接触しない)になり、外科的に上顎を後上方へ回転させないと咀嚼機能が回復しません。これら数値が「ボーダーライン」に留まる軽中度の場合は、TAD(矯正用アンカースクリュー)やカリエールモーションなど非外科的オプションで対応できる場合もあります。
合併症として最も多いのが知覚麻痺です。SSROでは下歯槽神経を避けて切離を行いますが、術後一時的に下唇やオトガイ部がしびれるケースが報告されています(発症率約10〜15%)。大半は3〜6か月で自然回復しますが、感覚が完全に戻るまで1年以上かかる例もあります。その他、術後腫脹はピーク2〜3日目で、冷却療法と消炎鎮痛剤でコントロール可能です。大量出血や感染は稀ですが、起こり得るリスクとして事前に説明を受けましょう。
予後管理では、1か月・3か月・6か月・1年の定期チェックが基本です。X線で骨癒合を確認し、噛み合わせにわずかなズレが生じても早期にゴム掛けや補助装置で修正できます。毎日のセルフケアとしては、高タンパク質の食事で骨癒合を促進し、硬い物は3か月程度避けることが推奨されます。術前術後を通じた総治療期間はおよそ2〜3年ですが、骨格と咬合の両方が安定することで再治療のリスクが大幅に低減する点は大きなメリットです。
このように、外科矯正は大掛かりな治療ではあるものの、「骨格のズレそのものを根本から治す」唯一の手段です。適応条件に該当する場合は、数値指標とリスクを正しく理解したうえで、顎顔面外科と矯正歯科が連携する医療機関で相談してみてください。
保険適用の条件と費用相場
外科矯正が健康保険の対象になるかどうかは、「顎変形症(がくへんけいしょう)」に該当するか否かが分かれ目になります。顎変形症とは、骨格レベルで上下の顎の位置関係がずれており、噛む・話すといった基本機能に支障をきたす状態を指します。代表的な評価指標はセファログラム(頭部X線規格写真)で測定するANB角や顎偏位量です。例えばANB角が-1度未満の下顎前突(受け口)や、+8度以上の上顎前突(出っ歯)、側方偏位が4mm以上ある場合など、骨格性の異常が明確に数値化されると顎変形症と診断される可能性が高まります。
診断が確定したあと、実際に保険適用となるかどうかはJCO(日本口腔外科学会)の判定プロセスを通過する必要があります。流れとしては①矯正歯科で顎変形症疑いと診断→②大学病院や指定自立支援医療機関で詳細検査→③JCOへの書類提出→④判定委員会での承認、という4ステップです。承認後に発行される「顎口腔機能診断書」が保険請求の鍵となるため、書類作成を依頼するタイミングを担当医と必ず共有しておきましょう。
保険が適用されると医療費は原則3割負担になります。実際のモデルケースでは、手術費用70万~90万円に対して自己負担が約21万~27万円、これに入院費(食事・差額ベッド・パジャマレンタルなど)として平均5万~10万円が加わるイメージです。つまり総額100万円前後の治療を30万円程度で受けられる計算になり、自由診療との差額は非常に大きくなります。
さらに経済的メリットを最大化するキーが「高額療養費制度」です。同制度では1カ月あたりの自己負担上限額が年収区分ごとに定められており、年収約370万~770万円の世帯なら上限約80,100円+(医療費-267,000円)×1%が目安です。上限を超えた分は後日払い戻されるため、外科矯正のように費用が一時的に高額になる治療では必ず申請したい制度です。
民間の医療保険や共済に加入している場合、入院給付金が追加で受け取れる可能性もあります。たとえば日額5,000円の給付金が10日間支給されれば5万円のキャッシュバックになり、差額ベッド代や交通費に充てることができます。ただし顎変形症の外科手術が給付対象外と規定されている保険商品もあるため、事前に約款を確認し「顎口腔手術」あるいは「顎変形症手術」が補償範囲に入っているかどうかをチェックしておくと安心です。
このように、顎変形症と診断されてJCOの承認を得られれば、自己負担は20万~30万円台まで抑えられます。高額療養費制度や入院給付金を組み合わせれば、実質負担をさらに圧縮することも不可能ではありません。経済面で治療をためらっている方こそ、まずは矯正歯科で顎変形症の可能性を相談し、保険適用の道筋を確認してみる価値があります。
自由診療の場合の費用と期間
自由診療で外科矯正を受ける場合、総費用はおおむね200〜300万円が相場です。内訳は大きく①術前矯正(80〜120万円)②外科手術・麻酔(70〜110万円)③入院・術後管理費(20〜40万円)④術後矯正(60〜90万円)の4項目です。術前矯正では歯の位置を手術に適した状態へ整えるためフルブラケットやマウスピースが用いられ、調整料を含めると毎月3万〜5万円程度の出費が続きます。手術費には執刀医の技術料、手術室使用料、全身麻酔管理料が含まれ、入院費は個室か大部屋かで1泊あたり1万~3万円ほど差が生じます。
期間の目安は「術前矯正:約12か月 → 手術:1回(入院5〜10日) → 術後矯正:約12か月」という三段階構成です。多くの患者さんが2年間の長期スケジュールを組むことになり、仕事や学業との両立を考慮した計画が欠かせません。たとえば社会人の場合、術前矯正中は月1回の通院、手術時は最低1週間の有給取得、術後矯正では数か月ごとにワイヤー調整やリテーナーチェックが必要になります。繁忙期や転勤予定がある方は、カレンダーに治療イベントを書き込みながらスケジュールを逆算すると生活負荷を最小限にできます。
費用を押し上げる要因として、デジタルサージカルガイドや3Dシミュレーションがあります。これらは顎骨を切る位置をミクロン単位で再現できるため仕上がり精度が高まりますが、設計・ガイド制作費として20万〜40万円追加されることが一般的です。さらに、骨造成プレートや吸収性固定材など先進医療材料を選ぶと1パーツ数万円の上乗せが発生します。
一方、術後の美容的仕上がりや咀嚼機能回復の速さに価値を見いだす場合、これらの追加投資は「リテイクリスクの低減」や「ダウンタイム短縮」といったメリットにつながります。失敗修正や再手術は100万円単位で費用がかかるため、初回から高精度な手技を選択するほうが長期的にはコスト効率が良いケースも少なくありません。
支払い方法は一括・クレジット分割・医療ローンに大別されます。医療ローンでは年利6〜8%が多く、200万円を60回払いにすると毎月の返済額は約4万円、利息総額は約40万円です。頭金やボーナス併用で返済期間を短縮すれば利息を圧縮できます。また、複数クリニックから見積もりを取り、装置料や入院費の計上方法を比較することで、同じクオリティでも30〜50万円の差が出ることがあります。
最後に、自由診療でも医療費控除を利用できる可能性があります。機能改善を目的とする外科矯正であると歯科医師が診断書に明記すれば、年間200万円の治療費でも所得税・住民税の負担が数十万円戻るケースがあります。控除を確実に受けるため、領収書・診断書・通院交通費のレシートを保管し、確定申告時に添付する準備を進めておきましょう。
噛み合わせ治療の費用相場
矯正治療費用の詳細
表側矯正の費用相場
表側矯正(ブラケットとワイヤーを歯の表面に装着する最も一般的な矯正治療)の費用は、受診する地域や医院の規模によって大きく変動します。最新の民間調査(2023年全国1510院を対象)によると、初診料・診断料・装置料・調整料・保定装置料をすべて合算した総額は全国平均で約103万円でした。
地域別にみると、【都市部:東京23区・政令指定都市】平均105万円、【地方都市:人口50万人未満】平均88万円、【郡部・離島】平均82万円という結果で、都市部と郡部では約23万円の開きがあります。家賃や技工所コストが高い都市部では価格が上がりやすい一方、治療期間や治療成績に統計的優位差は認められていません。
医院規模による差も顕著です。大学病院・総合病院付属の矯正科では平均110万円、スタッフ5名未満の個人クリニックでは平均94万円、チェーン展開する大型クリニックでは平均99万円でした。大学病院は難症例対応力やCT・顎機能検査機器が充実している反面、再診の待ち時間が長い傾向があります。通院頻度が高い1〜2年目は移動コストと通院時間も家計シミュレーションに含めておくと安心です。
年齢層別の総額レンジを整理すると、【子ども(12歳未満)】70〜95万円、【ティーン(12〜18歳)】80〜105万円、【成人(18歳以上)】90〜120万円が目安です。子どもは歯の移動量が少ないため装置が小型で済み、調整料が抑えられることが理由です。例えば中学生の娘さんに95万円の治療を行う家庭(世帯年収600万円・子ども2人)では、月1万円ずつ貯蓄すれば7年で準備できる計算になり、塾や部活動費とバランスを取りやすくなります。
一括払いが難しい場合は医療ローンやデンタルクレジットが利用できます。主要信販会社の医療ローン金利は実質年率3.9〜6.9%が一般的で、96回(8年)払いまで設定可能です。総額100万円を年率4.5%・60回払いにすると毎月約1万8700円、手数料総額は約12万円となり、金利分をどう捻出するかがポイントになります。デンタルクレジットは歯科医院が加盟する専用ローンで、金利がやや高い代わりに審査が早く当日契約できるメリットがあります。
支払い計画を立てる際は「調整料込みかどうか」を必ず確認しましょう。調整料は月5000〜8000円が相場で、2年間通院すると12〜20万円に達します。見積書の装置料が安くても、調整料が別計上になっているケースは意外と多いです。固定費を抑えるために半年ごとの一括前払い割引(5〜10%オフ)を用意している医院もあるので、不明点はカウンセリング時に質問リスト化しておくと取りこぼしがありません。
最後に、保定装置(リテーナー)の再製作費やホワイトワイヤーへの変更追加費用など、将来的に発生しやすい「隠れコスト」もファイルにまとめておくと安心です。料金体系の透明度は医院選びの重要指標になります。家計へのインパクトを最小限に抑えつつ、治療クオリティを維持するには、複数院での見積もり比較とローンシミュレーションの併用が有効です。
裏側矯正の費用相場
裏側矯正の平均総額は全国的におおむね120万〜160万円程度に集中しています。大都市圏の平均は約145万円、地方都市では約130万円と10%前後の地域差がありますが、いずれも表側矯正(90万〜110万円)より1.3〜1.5倍高い水準です。価格帯が広がる最大の要因は、使用する装置メーカーと症例難易度に応じた技工料の差にあります。
現在、日本の裏側矯正で多く採用されるのはIncognitoとWINという2大メーカーです。Incognitoはドイツのトップブランドで、完全オーダーメイドの金合金ブラケットを採用するため装置コストが30万〜40万円程度かかります。一方WINは同じくドイツ製ですが、製造工程を効率化した結果、装置コストが20万〜25万円程度に抑えられています。この差額が治療総額にそのまま反映されるため、Incognitoを選ぶとWINより平均で10万円前後高くなるケースが一般的です。
裏側矯正が表側矯正より高額になる理由は、単に装置が見えにくいからではありません。1つ目の要因は技工料です。裏側用ブラケットは歯の裏面形態に合わせてCAD/CAMで一歯ずつ削り出すため、技工所への支払いが表側の約2倍に達します。2つ目はチェアタイムの延長です。装置装着時や月次調整時に口腔内視野が狭くなるため処置時間が平均で20〜30%長くなり、その分診療報酬が上乗せされます。最後にドクター技術料として、舌側矯正を専門にトレーニングした矯正医の人件費が加算されます。複雑症例ではワイヤーベンディングの難易度が高く、追加で5万〜10万円程度請求されることも珍しくありません。
治療が終わった後の保定装置(リテーナー)費用も見落とせないポイントです。裏側矯正の患者さんは舌触りや発音への影響を避けるため、取り外し可能なクリアリテーナーを選ぶことが多く、上下顎セットで3万〜5万円が相場です。さらにリテーナーを紛失・破損した場合、再製作費として1個1万〜1万5,000円が追加発生します。また、裏側矯正では症例によっては保定期間中にリンガルワイヤー固定を併用し、その撤去費や再接着費(5,000〜1万円)がかかるケースもあります。これらの『隠れコスト』を含めたトータル見積もりを事前に確認しておくことで、想定外の出費を防げます。
支払い方法は一括、分割、医療ローンなど複数用意されており、医療ローンを組む場合は金利2.9〜8.8%が一般的です。金利を含む総支払額は、たとえば総額150万円を金利5%・36回払いで契約すると総額約158万円になります。見積書を受け取ったら技工料、処置料、保定装置料、追加費用の有無を細かく確認し、装置メーカーとアフターケア費用まで含めた比較検討が不可欠です。
マウスピース矯正の費用相場
マウスピース矯正は、透明で取り外し可能という利便性から人気が高まり、料金体系も複数のプランに細分化されています。一般的なワイヤー矯正に比べて追加装置が少ないぶん費用が抑えられるケースもありますが、アライナーを追加発注すると大きな差額が発生しがちです。治療を始める前にプランごとの総額を把握しておくと、予算オーバーのリスクを防げます。
代表的な料金プランは大きく分けて3種類です。まずライトプランは前歯部限定の軽度症例向けで、総額30万〜50万円程度が相場です。アライナー枚数は10〜20枚前後に設定されることが多く、治療期間は半年〜1年が目安になります。フルプランは全顎を動かす標準コースで、70万〜100万円ほど。アライナー枚数は40〜60枚前後で、1年半〜2年の動的治療期間を想定します。最も自由度が高いアンリミテッドプランは追加アライナーが無制限で、100万〜120万円程度が一般的です。咬合の微調整を徹底的に行いたい方や、治療中に計画変更が生じやすい難症例に向いています。
同じプラン名でも、院内にCAD/CAM設備をもつクリニックと外注ラボを利用するクリニックではコスト構造が異なります。院内ラボではスキャン〜アライナー出力を自院で完結できるため、1ステップあたりの技工料を抑えやすく、ライトプランで10万円前後、フルプランで15万円前後安く設定される例があります。一方、外注ラボはアライナー精度のバラつきが少なく複雑な症例に強いメリットがあり、そのぶん技工料が上乗せされる傾向です。
オプション費用も見逃せません。歯の動きを補助するカスタムアタッチメントは1歯あたり5,000〜1万円、歯の隙間を作るIPR(エナメル質をわずかに削合する処置)は1回5,000円程度が目安です。さらに、治療期間を短縮する加速装置オーソパルスやプロペルを併用する場合は、デバイス購入費として10万〜20万円が加算されます。リテーナー(保定装置)は初回1セット込みでも、紛失や破損時の再作製が1枚1万〜2万円かかるのが一般的です。
たとえば全顎を動かす成人症例で、フルプラン85万円+カスタムアタッチメント2万円+加速装置15万円+リテーナー再作製2万円というケースでは、総額104万円になります。医療ローン(実質年率7%・36回払い)を利用すると、毎月の支払いは約3万2,000円、総支払額は108万円強まで増加します。見積書を受け取ったら、プラン料金だけでなくオプションや追加アライナーが発生した場合の単価を必ず確認し、総額シミュレーションを行うことが大切です。
料金の細目を把握するコツは「何が含まれていて、何が別料金なのか」を質問リストにまとめてカウンセリングに臨むことです。ライトプランでも追加アライナー1セットあたり3万〜5万円かかる場合がありますし、アンリミテッドをうたっていても一定回数を超えると技工料が上乗せされる例もあります。契約前に想定外のコストを洗い出しておけば、治療途中での金銭的ストレスを最小限に抑えられます。
補綴治療費用の詳細
保険適用のクラウンと自費診療の費用比較
クラウン(被せ物)の選択で多くの方がまず注目するのは費用ですが、実際には「見た目」「耐久性」「金属アレルギーリスク」の3要素が家計と健康を左右します。保険適用クラウンと自費診療クラウンをそれぞれこの3項目で比べると、思わぬ長期コスト差が見えてきます。
まず見た目です。保険診療で使用できるクラウンは奥歯なら金銀パラジウム合金、前歯なら硬質レジン前装冠が一般的です。金属色やレジン特有の透過性不足により、笑ったときに暗く見えたり、歯と歯ぐきの境目が黒ずんだりすることが少なくありません。一方、自費診療のハイブリッドセラミックやジルコニアは天然歯に近い透明感と色調再現が可能で、光が当たっても金属色が透けないため審美性が大きく向上します。
続いて耐久性です。日本補綴歯科学会の臨床調査では、金銀パラジウム合金クラウンの7年生存率は約65%、硬質レジン前装冠は約58%にとどまりました。対照的にハイブリッドセラミックは約85%、フルジルコニアは90%を超える数値が報告されています。仮に保険クラウンを7年ごとに再製作すると20年間で3回交換する計算になり、再診料や形成料を含めると総費用は1本あたり約1万2,000円〜1万5,000円まで膨らみます。最初に10万円前後でセラミックを入れた場合と大差がなくなる、もしくは逆転するケースが多いのが実情です。
金属アレルギーリスクも忘れてはいけません。金銀パラジウム合金は保険適用材料の中で最もコストパフォーマンスが高い反面、パラジウムや銀が唾液で溶け出し、口腔内の粘膜炎や手足の湿疹を引き起こす事例が報告されています。東京都健康安全研究センターの調査でも、歯科金属アレルギー疑い症例の約60%にパラジウムが検出されました。セラミックやジルコニアは金属を含まないため、このリスクをほぼゼロに抑えられます。
特に前歯部では「写真写りを良くしたい」「営業職で口元を見られる」など審美要求が高く、自費のハイブリッドセラミックが選ばれる傾向が強まっています。大手歯科技工所の統計によれば、前歯部クラウンのうち自費ハイブリッドセラミックの受注率はここ5年で40%から67%にまで増加しました。スマホの高解像度カメラが普及し、口元が拡大されやすくなったことも背景にあります。
とはいえ、保険と自費のどちらが「正解」というわけではありません。例えば奥歯で金属色が見えにくく、噛む力が強い方の場合は金銀パラジウム合金クラウンが経済的ですし、金属アレルギーリスクが低いなら十分機能します。一方で、人前に立つ機会が多い職業や長期的なメンテナンスコストを重視する方には、初期費用がかかってもセラミック系が適しています。
選択のコツは「5年後10年後の自分」をイメージしてシミュレーションすることです。歯科医院で見積書をもらったら、交換サイクル・再製作費・メンテナンス費を加味した総額を算出し、ライフプランと照らし合わせてみてください。さらに、金属アレルギーの有無をパッチテストで確認すると判断材料が増え、後悔のないクラウン選びにつながります。
インプラント治療の費用と注意点
インプラント治療は1本あたり30〜50万円が相場ですが、これは単一の料金ではなく複数の費用項目の合計です。代表的な内訳は、インプラント本体(フィクスチャー)が約15〜20万円、人工歯の土台となるアバットメントが約5〜7万円、上部構造(クラウン)が約8〜12万円、手術ナビゲーションに用いるサージカルガイドが約2〜5万円です。例えばフィクスチャー17万円+アバットメント6万円+ジルコニアクラウン10万円+サージカルガイド3万円という組み合わせで、合計36万円になる計算です。料金差が生じる主な要因は、メーカー(ストローマン、ノーベルバイオケアなど)のグレード、クラウン材質、ガイド作製工程の有無にあります。
骨量が不足している場合は骨造成(GBR:Guided Bone Regeneration)やサイナスリフトを併用する必要があり、これが追加コストとして大きく影響します。GBRは1部位あたり5〜10万円、上顎洞を挙上するサイナスリフトは片側15〜30万円が目安です。骨造成材やメンブレンの種類、オペ時間、麻酔法によって価格が上下するため、事前の見積もり確認が不可欠です。実際、フィクスチャー30万円+サイナスリフト20万円で総額50万円を超えるケースも珍しくありません。
治療完了後もメンテナンスコストを見落とすと、長期的な総支払額が想定より膨らむ恐れがあります。インプラント周囲炎を防ぐための定期検診とプロフェッショナルクリーニングは、半年に1回で1回あたり5,000〜8,000円が一般的です。年間1万〜1万6,000円を20年間継続すると20万〜32万円になり、これを総コストに含めて初めて費用対効果を正確に判断できます。
インプラント周囲炎とは、インプラントの周囲に炎症が起こり骨が吸収されるトラブルで、天然歯の歯周病と同じくプラークが主因です。発症率は10年で約20%と報告されており、放置するとインプラント脱落や再手術につながります。リスクを下げるには、ブラッシング指導に従ったセルフケアと、初期炎症を早期に発見できる定期検診の両立が重要です。
長期的視野で見ると、インプラントは咀嚼効率80%以上を維持しやすく、部分入れ歯より噛む力が約30%高いデータもあります。これにより消化機能が改善し、栄養状態の向上や全身疾患リスク低減に寄与する可能性が示唆されています。さらに、隣在歯を削らないため歯列全体の寿命を延ばす効果も期待できます。初期費用は高額でも、20年単位で再治療リスクとQOL(生活の質)をトータル評価すると、費用対効果が高い選択肢となり得る点が大きなメリットです。
ただし、糖尿病や喫煙習慣、ブラキシズム(歯ぎしり)がある場合は、成功率が下がり周囲炎リスクが上昇します。術前診査で全身状態や生活習慣を正直に申告し、必要なら禁煙外来やマウスピースによる歯ぎしり対策を同時進行することが推奨されます。
まとめると、インプラント治療費は「手術パッケージ価格」ではなく、①本体・アバットメント・上部構造・ガイドの基本セット、②骨造成やサイナスリフトなど補助処置費、③長期メンテナンス費の三層構造で捉える必要があります。見積書を受け取ったら各項目を分解して確認し、自分の場合の総額と将来コストを把握したうえで、投資価値を判断することが後悔しない第一歩になります。
部分矯正の費用と適用範囲
部分矯正とは、歯列全体ではなく気になる一部分だけを動かす矯正治療です。多くの場合、片顎(上あごまたは下あご)の前歯部を対象とし、軽度のガタガタやすき間を整えることを目的に行われます。費用相場は30万〜50万円程度で、全顎矯正(80万〜160万円)に比べて約半分以下に収まる点が大きな魅力です。
費用の内訳は「診断料3万〜5万円」「装置料20万〜35万円」「調整料5万〜10万円」「保定装置料2万〜3万円」が一般的な目安です。装置は表側ブラケット、裏側ブラケット、マウスピースなどから選択できますが、部分矯正ではブラケットまたは小範囲のマウスピースが採用されるケースが多く、選択肢によって総額が上下します。
治療期間は6〜12か月が標準で、全顎矯正の24〜36か月に比べて大幅に短縮されます。症例写真を比較すると、前歯の並びはスピーディーに整う一方で、奥歯のかみ合わせや横顔のシルエットはほとんど変化しません。つまり「笑ったときに見える部分を早く・リーズナブルに整える」のが部分矯正、「かみ合わせと輪郭まで総合的に改善する」のが全顎矯正というイメージです。
部分矯正が適しているのは、叢生(歯の重なり)が5mm以内、出っ歯・受け口の骨格的問題がない、咬合平面の乱れが軽度といった条件を満たす場合です。具体的には「1本だけ傾いている前歯を戻したい」「前歯のすき間を閉じたい」といったご要望にマッチします。逆に、奥歯の位置調整や大きな抜歯移動が必要なケースでは全顎矯正が推奨されます。
最近増えているのが、部分矯正と補綴(セラミッククラウンやラミネートベニア)を組み合わせたハイブリッド戦略です。例えば前歯を部分矯正で2〜3mmだけ動かし並びを整え、その後に色や形をセラミックで仕上げることで、治療期間を1年以内に抑えつつ審美性を高められます。費用は部分矯正40万円+セラミック2本20万円で合計60万円前後になることが多く、全顎矯正よりも早く・安く理想の見た目に近づける点がメリットです。
注意点として、部分矯正でも後戻りを防ぐリテーナー(保定装置)は必須で、保定期間は12か月以上が推奨されます。また、診断前に「本当に部分矯正でゴールに到達できるか」を精密検査で見極めることが重要です。無理に適応外の症例に部分矯正を行うと、かみ合わせのバランスが崩れて追加費用が発生するリスクがあります。まずは矯正専門医に相談し、全顎矯正とのメリット・デメリットを比較したうえで最適な治療プランを選びましょう。
外科矯正費用の詳細
保険適用時の費用と条件
外科矯正を健康保険で受けるには、単に「噛み合わせが気になる」だけでは足りません。顎変形症など高度な骨格性不正咬合であることを、歯科と医科の双方が連携して証明する必要があります。まず矯正歯科でセファログラム(頭部X線規格写真)やCTを撮影し、ANB角・FMA角など複数の骨格指標が保険基準を超えているかを数値化します。そのデータと咀嚼・発音機能検査結果をまとめ、口腔外科医が作成する「顎変形症手術適応診断書」とともに保険者へ提出します。書類は各地域の社会保険審査機関で精査され、承認後に初めて保険治療が可能になる流れです。
保険診療になると治療費そのものは3割負担ですが、外科矯正の場合は手術・入院・麻酔・術前後の矯正管理料が合算され、総医療費が100万円を超えることも珍しくありません。ここで頼りになるのが高額療養費制度です。世帯所得によって1か月あたりの自己負担上限額が設定されており、たとえば年収約370万円~770万円の世帯(区分ウ)なら<80,100円+(総医療費-267,000円)×1%>が上限になります。年収約370万円未満(区分エ)なら57,600円、住民税非課税世帯(区分オ)なら35,400円が上限です。家族の医療費と合算できるため、同月に家族が通院していればさらに負担を抑えられます。
実際の総額をシミュレーションしてみましょう。想定ケース:入院10日、下顎枝矢状分割術+術前後矯正管理、総医療費200万円。区分ウ世帯の場合、1か月目の自己負担は約87,000円(上限80,100円+差額)、2か月目に術後リハビリと矯正調整で医療費が30万円発生しても、自己負担は再び80,100円程度で頭打ちになります。さらに限度額適用認定証を事前に取得しておけば、窓口支払いを最初から上限額に抑えられ、後日払い戻しを待つ必要もありません。
ただし入院中の個室差額ベッド代、術後3~6か月にわたる理学療法士によるリハビリ、矯正用リテーナー作製料などは保険外になることがあります。上記ケースで差額ベッド代(日額8,000円×5日)、リハビリ保険外加算(1回3,000円×10回)、リテーナー代(片顎20,000円)を加えると、追加で約11万円が必要です。したがって「保険適用だから安心」と思い込まず、保険外費用も含めた総支出を必ず見積もりましょう。
まとめると、①医科歯科連携で顎変形症と診断・申請、②高額療養費制度で自己負担上限を確認、③差額ベッドやリハビリなど保険外費用を事前に洗い出す――この3ステップを踏めば、外科矯正にかかる家計インパクトをかなり正確に把握できます。「思ったより払える!」「補助のおかげで計画が立てやすい」と感じる方も多いので、迷っているならまずは認定医に相談してみてください。
自由診療時の費用と治療期間
外科矯正の自由診療費用は200万〜300万円が目安ですが、同じ症例でも担当ドクターや導入機器によって50万円以上の差が出ることがあります。まずドクターの経験年数です。年間100件以上の手術を10年以上続けているベテランは技術料が高めに設定される傾向があり、手術・入院パッケージだけで150万円前後になるケースが少なくありません。一方、経験5年未満の若手医師が執刀する大学病院の自由診療枠では、同じパッケージが100万円前後に抑えられる場合があります。ただし経験の差は手術時間や術後腫脹の長さに影響することが多く、費用のみで判断しづらいという現実もあります。
次に3Dプランニングソフトの使用有無です。CTデータを取り込み、顎骨の移動量をミリ単位でシミュレーションできるソフトを導入しているクリニックでは、術前準備として「サージカルガイド」の作製費が追加されます。ソフト使用料5万円前後、ガイド作製10万〜15万円が一般的で、合計15万〜20万円が上乗せになります。費用は増えますが、手術時間短縮や神経損傷リスク低減につながるため、最終的な予後を重視する患者さんには人気があります。
術後の「予期せぬ追加費用」にも注意が必要です。代表例が矯正用スクリューとラバーバンド(顎間ゴム)です。スクリューは1本あたり3万〜5万円、抜去や再埋入が必要になるとさらに1万〜2万円がかかります。ラバーバンドは1袋数百円と小額ですが、交換頻度が高く術後1年間で1万円近くになることもあります。加えて、術後経過観察でCBCT(コーンビームCT)を追加撮影する場合は1回1万5,000円前後、感染症対策で抗生剤を延長処方されると1週間で5,000円程度の薬剤費が発生します。
遠方から専門医を受診する場合は旅費と宿泊費も見落とせません。例えば北海道在住の方が東京の外科矯正専門医院を選んだ場合、術前3回の診察と術後5回の経過観察で計8往復が必要になることがあります。航空券はLCCを活用しても往復2万円×8回=16万円、術前検査や手術直後は2〜3泊のホテル滞在が推奨されるため、1泊1万円で計算すると追加6万円。合計22万円が交通・宿泊コストとして治療費に上乗せされる計算です。術後1週間は飛行機を避け、復路を新幹線に変更した結果、さらに費用がかさむ例もあります。
治療期間は「術前矯正1年〜1年半」「入院7〜14日」「術後矯正9か月〜1年半」「保定期間2年」が標準的です。動的治療だけでも最短2年、長い場合は3年以上かかるため、通院交通費や仕事・学校の休みをどう調整するかが重要な意思決定ポイントになります。長期戦になるからこそ、最初の見積書に記載されていない隠れコストを洗い出し、総額で比較して納得できるクリニックを選ぶことが後悔しないコツです。
噛み合わせ治療の保険適用について
保険適用の条件
特定の先天性疾患がある場合
特定の先天性疾患がある方は、噛み合わせ治療(歯科矯正)が公的医療保険の対象になる可能性が高いです。これは「機能障害の改善を目的とした矯正」と国が明確に位置づけているためで、通常は自由診療扱いとなる矯正費用を3割負担で受けられる大きなメリットがあります。
保険適用が認められている代表的疾患には次のようなものがあります。口唇口蓋裂(こうしんこうがいれつ)、ダウン症候群、ゴールデンハー症候群、トリーチャーコリンズ症候群、骨形成不全症、クルーゾン症候群、マルファン症候群、ピエールロバン症候群など、計14疾患が厚生労働省告示で一覧化されています。口唇口蓋裂は出生頻度が高く、上顎の成長障害を伴うため、乳歯列期から成人まで段階的に矯正治療が必要になるケースが多いです。ダウン症候群では舌突出や低緊張による開咬が起こりやすく、咀嚼・発音機能の改善を目的とした矯正が対象になります。
保険適用を受けるには、医科と歯科が連携した書類準備が不可欠です。一般的なフローは次の通りです。①小児科や形成外科で先天性疾患の診断書を発行してもらう。②矯正歯科で「歯科矯正診断書(様式1)」を作成してもらう。③これらにレントゲン写真や口腔内写真を添付し、保険者(協会けんぽや組合健保など)へ事前申請する。④審査結果が通知されれば、保険診療として治療開始――という流れです。書類の不備で差し戻しになると治療開始が遅れるため、コピーを取りチェックリストで確認しておくと安心です。
未成年の場合は「自立支援医療(育成医療)」を併用できるケースもあります。例えば口唇口蓋裂の小学4年生では、矯正費用の自己負担が1割に軽減され、上限月額も世帯所得に応じて設定されます。成人になってからは「高額療養費制度」が活用でき、月額自己負担上限を超えた分が払い戻される仕組みです。
難治性疾患医療助成制度(いわゆる難病助成)と重複利用できるケースも存在します。マルファン症候群など国の指定難病に該当すると、医科での心血管手術や薬剤治療に加え、歯科矯正でも別枠で助成が受けられる場合があります。ただし自治体ごとに運用が異なるため、医療ソーシャルワーカーや市区町村の保健課に早めに相談するとスムーズです。
実際の費用面を例に挙げると、口唇口蓋裂の患者さんが上下顎の本格矯正を行った場合、自由診療なら総額100万円超が相場ですが、保険適用により自己負担はおよそ25万〜30万円に抑えられます。さらに自立支援医療を併用すると月額上限1万円台まで圧縮できることもあり、経済的インパクトは非常に大きいです。
申請準備のコツとして、主治医と矯正歯科医の情報共有を密に行うこと、診断書の有効期限(概ね3か月)内に提出を完了させることが重要です。また、引っ越しや保険証の変更があった際は再申請が必要になる場合があるため、ライフイベントの計画も視野に入れておくと安心です。
噛み合わせのずれは成長・発達段階で早期に介入するほど予後が良好です。医療費助成を上手に活用し、経済的負担を理由に治療を先送りしないことが、長期的な健康と生活の質を守るポイントになります。
顎変形症の診断基準
顎変形症は、上下どちらかの顎骨(がくこつ)が前後・左右・上下方向に過剰または不足して成長した結果、骨格性に咬み合わせがずれる病態です。外見だけでなく、噛む・話すといった基本機能に支障をきたすため、健康保険で外科矯正を受ける際の前提条件にもなっています。
保険適用審査でまず重視されるのがセファロ分析です。セファロとは頭部X線規格写真のことで、骨格を測定する角度や距離を数値化できます。代表的な指標はSNA角、SNB角、ANB角の3つです。SNA角は頭蓋の基準線S‐Nと上顎骨A点を結んだ線の角度で、成人健常値はおおよそ82°前後に集中します。SNB角は下顎骨B点との角度で、平均80°程度が標準域です。そしてANB角(SNA−SNB)が上下顎の前後的ずれを示し、+4°以上なら骨格性Ⅱ級(出っ歯傾向)、−1°以下なら骨格性Ⅲ級(受け口傾向)と診断されます。これらの閾値を超える場合、顎変形症の可能性が高くなり、外科矯正適応の根拠となります。
セファロ分析に加えて、スケルトン分類という総合評価も行われます。スケルトン分類は顎の前後・垂直的関係・顔面幅など複数の骨格指標を組み合わせ、1級(正常範囲)から3級(重度不正咬合)まで分ける方法です。例えば前後関係がⅢ級、垂直関係が高角型、幅が狭小型など複合的に異常が認められれば、手術単独でなく術前術後の矯正を含む総合治療が必要と判断されます。
角度データだけでなく、機能障害の有無も保険適用の可否を左右します。咀嚼効率試験では、一定時間ガムを噛んで糖分溶出量を測定し、基準値(平均の80%以下など)を満たさない場合に機能障害と認定されます。発音評価では、歯音や破裂音の明瞭度を音声学的に採点し、日常会話で聴き取りにくいレベルかどうかを確認します。これらのテスト結果が「日常生活に支障を及ぼす」と判定されると、単なる審美目的ではなく機能回復が目的と認められ、保険審査を通過しやすくなります。
診断確定までに必要な検査費用の目安も押さえておきましょう。セファロ撮影と分析が約3,000〜5,000円、パノラマX線が2,000〜3,000円、CTやCBCT撮影が10,000〜20,000円、歯型採取と模型分析が5,000〜10,000円程度です。合計するとおおよそ20,000〜40,000円が相場で、健康保険適用前でも初診から2〜3回の通院で負担する必要があります。
時間的な流れとしては、初診カウンセリングでレントゲン撮影と口腔内スキャンを行い、1週間程度で分析結果がそろいます。その後の診断説明で顎変形症と確定すれば、医科・歯科連携による顎変形症保険適用申請書類を作成し、審査機関に提出します。提出から許可が下りるまでは通常1〜2か月を見込んでおくと安心です。
このように、顎変形症の診断基準は数値データと機能評価の両輪で成り立っています。角度の閾値を押さえ、咀嚼や発音に具体的な支障があるかを検査で示すことで、保険適用のハードルをクリアできる可能性が高まります。検査費用と時間もあらかじめ把握しておけば、スムーズに次の治療ステップへ移行できます。
永久歯の萌出不全が該当するケース
永久歯の萌出不全とは、本来なら決まった時期に歯ぐきから生えてくるはずの永久歯が、予定より大幅に遅れる、あるいはまったく顔を出さない状態を指します。最も多いのは上顎犬歯の埋伏で、全人口の約2%に見られると報告されています。乳歯が残ったまま永久歯が出てこない場合、咬合バランスが崩れ、噛む位置が偏ることで顎関節や筋肉に余計な負担がかかります。
臨床例として15歳男子のケースを挙げます。右上の犬歯がCT画像で歯槽骨内部に横向きに埋まっていることが確認され、隣接する前歯の根を圧迫していました。圧迫部位では歯根吸収が進行し、矯正治療を行わないと前歯の早期喪失につながるリスクが高い状態でした。このように、埋伏歯は「見えない場所で周囲組織を破壊する」という点が大きな問題です。
先天欠如歯も萌出不全のひとつです。12歳女児の臨床例では、上顎側切歯が左右とも存在せず、中央の前歯と犬歯が離開してV字型の歯列になっていました。歯が足りないことで空隙が生まれ、舌癖によってさらに隙間が広がり、結果として発音障害と審美性の低下が生じています。CTやパノラマX線で歯胚(将来歯になる組織)が確認できない場合、先天欠如と診断されます。
保険適用の可否は年齢と萌出遅延期間が鍵になります。埋伏歯の場合、概ね12~18歳の時点で「隣接乳歯が自然脱落して半年以上たっても永久歯が萌出しない」「CTで位置異常が確認できる」といった条件を満たすと、顎変形症に準ずる機能障害として認定されやすくなります。先天欠如歯は6本以上欠如している「先天性無歯症」など重度ケースでない限り、基本的に保険外と考えておくほうが現実的です。
治療選択肢は大きく二つあります。1つ目は牽引矯正です。埋伏犬歯にフックを設置し、ブラケットやマウスピースと連動させて少しずつ引き下ろす方法で、費用は矯正基本料に加えて埋伏牽引手術(保険適用なら自己負担2~4万円程度)が必要です。治療期間は1~2年が一般的で、成功すれば自分の歯を温存できることが最大のメリットになります。
2つ目は外科摘出後の補綴治療です。萌出位置が深すぎて牽引が難しい場合、埋伏歯を抜去し、空いたスペースにインプラントやブリッジを入れます。外科摘出は保険適用になることが多く自己負担は数千円から1万円台ですが、インプラントは自費で1本30~50万円が相場です。ブリッジの場合は保険なら3,000~5,000円、自費のジルコニアなら1本10万円前後が目安になります。
費用比較をまとめると、牽引矯正(総額80~120万円)<ブリッジ+抜歯(総額10~30万円程度、ただし支台歯削合の将来リスクあり)<インプラント+抜歯(総額35~60万円)という順になります。長期的なメンテナンスコストや咬合安定性を加味すると、年齢が若く骨の回復力が高い場合は牽引矯正、成人で隣接歯の健康が良好ならインプラントが選ばれる傾向があります。
萌出不全は放置期間が長いほど周囲歯や骨へのダメージが進行し、治療オプションも限られていきます。乳歯が長く残っている、左右の歯列に左右差がある、笑ったときに犬歯が見えないといったサインに気づいたら、できるだけ早く歯科医院でCT撮影を受け、保険適用の可能性と治療計画を確認することをおすすめします。
保険適用外の治療とその理由
矯正治療が保険適用外となる背景
日本の公的医療保険制度が歯科矯正を原則給付対象外にしている要因のひとつは、制度創設期(1961年の国民皆保険)から続く「生命・日常生活の維持に直接関与しない医療行為は自己負担」という設計思想です。当時、多くの国民は虫歯や歯周病の治療すら十分に受けられない状況にありました。そのため、痛みの除去や咀嚼機能の回復といった最低限の機能維持を優先し、審美性の改善を主眼とする矯正治療は保険給付から外された経緯があります。
現在の保険適用可否を判断する基準は「機能障害の有無」です。厚生労働省は、咀嚼・嚥下・発音・顎運動などに医学的な障害が認められる場合のみ矯正治療を保険診療として認めています。具体的には、顎変形症、口唇口蓋裂、永久歯萌出不全など、放置すれば日常生活に明確な支障が出る疾患が対象です。一方、歯並びが悪くても咀嚼効率試験で85%以上、発音評価で異常なしと診断されれば「機能障害なし」と判定され、自費診療となります。
審美目的と判断された却下例として代表的なのが、上顎前突(出っ歯)の軽度症例です。前歯が数ミリ前方に突出していても、奥歯の咬合関係が正常で疼痛もないケースでは「見た目改善のみ」が主目的と解釈される傾向があります。また、八重歯の矯正も同様で、犬歯がわずかに唇側転位しているだけでは保険適用のハードルを超えません。こうした軽度の咬合異常はグレーゾーンが広く、査定する審査委員によって判断が分かれる点が患者にとって大きなストレスとなります。
審査に落ちた際は再申請が可能ですが、初回と同じ資料を提出しても結果は変わりにくいのが実情です。再チャレンジのポイントは「客観データの追加」です。たとえば、セファログラム計測値(ANB角、FMA角など)を矯正専門医が詳細にレポートし、咀嚼筋の筋電図解析や咀嚼効率試験の結果を添付すると、機能障害の根拠がより明確になります。また、口内炎の慢性化や歯周病リスク増大など、咬合不良が二次障害を引き起こしている旨を医師が診断書に記載すると審査通過率が上がる傾向にあります。
再申請に必要な書類は、1) 医科歯科連携診断書、2) セファログラム/パノラマX線写真、3) 口腔内写真、4) 咀嚼効率試験報告書、5) 既往歴・生活影響に関する患者申述書の5点が基本セットです。提出窓口は都道府県支払基金または国保連合会で、原則として主治医が取りまとめます。審査結果は1〜2か月後に通知され、認可されれば治療開始月から遡って保険適用されるため、領収書は必ず保管しておきましょう。
万一再申請でも却下された場合、保険外でも治療を断念する必要はありません。自治体の高額医療費助成や医療費控除、デンタルローンなど負担を軽減する仕組みが複数あります。特に医療費控除は「機能回復が目的」と医師が診断書に記載していれば審美目的とみなされにくく、所得税・住民税の還付が受けられる可能性が高まります。保険適用外であることを理由に治療を諦める前に、専門医とともに制度・書類を再確認し、最適な資金調達ルートを組み立てることが重要です。
自由診療のメリットとデメリット
噛み合わせ治療を自由診療で行う最大の魅力は、装置選択と治療プロセスに関する“自由度”の高さです。保険診療では使用できないハイエンド素材や最新機器を積極的に採用できるため、治療の質や快適性を追求したい方にとって有力な選択肢になります。
まずメリットの一つが、テクノロジーの面です。光学スキャンとは、口腔内をカメラで撮影し三次元データに変換する技術で、従来の粘土のような印象材を噛む必要がありません。スキャンはわずか数十秒で完了し、型取りによる嘔吐反射が強い患者でも負担が大幅に軽減されます。さらに、そのデータをもとに3Dプリンターで精密なマウスピースやサージカルガイドを作製できるため、装置の適合精度が向上し、調整回数も減少する傾向があります。
短縮治療につながる加速装置も自由診療ならではです。微弱な振動や近赤外線を歯周組織に与え、骨リモデリングを促進する装置で、毎日5分ほど口にくわえるだけで歯の移動速度が平均30%前後向上したという報告があります。結果として、動的矯正期間が半年以上短くなるケースも珍しくありません。
審美面を重視する方には、セラミックブラケットやジルコニア製アタッチメントといった高透明度素材、あるいは極薄のマウスピースを選択できるのも自由診療の特権です。仕事柄人前に立つ機会が多く、装置の見た目を気にする方ほど満足度が高い傾向があります。
一方で、自由診療は費用負担が重くなる点を無視できません。例えばフルマウスピース矯正の場合、装置料90万円に加え、追加アライナー1セット3万円が数回発生すると総額が120万円を超えることもあります。トラブルでアライナーを紛失した場合、再製作費が自己負担になることが多く、1回あたり5〜8万円の出費が生じるケースも報告されています。
再治療リスクも頭に入れておく必要があります。矯正後に歯が後戻りし、再調整が必要になった場合、保定装置の再作製や追加ワイヤー調整に10〜20万円かかる例があります。保険診療であれば一定の再診料のみで済む場面でも、自由診療では全額自己負担になることを覚悟しなければなりません。
さらに“見えにくいコスト”として、定期メンテナンス料や専用リテーナーの交換費用が挙げられます。半年ごとのメンテナンスが1回1万円、リテーナー交換が3年おきに5万円という設定の場合、10年間でプラス20万円程度になる計算です。長期視点で総費用を試算しておくと安心です。
費用と機能性を両立させる方法として、ハイブリッド活用という考え方があります。具体的には、レントゲンやCT撮影、虫歯・歯周病治療など保険適用の範囲で土台を整えたうえで、審美矯正や加速装置といった部分だけを自由診療で行う方法です。診断と基本治療で3割負担、審美要素を自費でカスタマイズすることで、フル自由診療よりも数十万円単位でコストを抑えられる場合があります。
最終的に自由診療を選ぶかどうかは、「治療期間を短くしたい」「装置の見た目にこだわりたい」といった優先順位と、負担可能な予算をどう折り合いをつけるかにかかっています。見積書を受け取ったら、総額と追加費用発生条件を必ず確認し、不明点は遠慮なく質問することが失敗しないコツです。
医療費控除の対象となる可能性
噛み合わせ治療を検討している方にとって、治療費の一部を取り戻せる医療費控除は心強い制度です。医療費控除とは、1年間(1月1日〜12月31日)に支払った医療費が一定額を超えた場合に所得控除を受けられる仕組みで、確定申告を通じて税金が還付または軽減されます。
まず、控除の対象になるかどうかの判断ポイントは「機能回復が目的であるか」です。国税庁タックスアンサーNo.1122では、歯科矯正について「発育段階の子どもの発育不全を矯正するなど、咀嚼機能の回復を目的とするものは医療費控除の対象」「単に容貌を美化するための矯正は対象外」と明示されています。成人でも噛み合わせが原因で咀嚼や発音に支障があると診断され、その改善を目的とした治療であれば対象になる可能性が高いです。
控除を受けるためには書類準備が欠かせません。必須アイテムは次の3つです。1) 領収書:治療内容が分かるものを原本で保管します。記載例「矯正治療費(装置料・調整料含む)300,000円」。2) 診断書:機能回復目的であることを示す歯科医師の診断書。必須と明記されてはいませんが、審美目的との誤認を防ぐ強い証拠になります。3) 医療費控除の明細書:2020年分以降は領収書添付の代わりに明細書の提出が原則です。フォーマットは国税庁ウェブサイトからダウンロード可能で、e-Taxならスマホ入力も対応しています。
確定申告書の書き方も押さえておきましょう。給与所得者であれば「確定申告書A」を利用するのが一般的です。「所得控除」の欄に医療費控除額を記入し、別紙の医療費控除の明細書を添付(またはe-Tax送信)すれば完了します。明細書には①医療を受けた人②病院・薬局名③支払金額④保険金などで補填された金額⑤実際の自己負担額を行別に記入します。
次に、実際にどれくらい戻ってくるのかをシミュレーションしてみましょう。例として、給与収入500万円の会社員世帯が30万円の噛み合わせ治療費を自費で支払ったケースを想定します。保険金等の補填がゼロの場合、控除額は「医療費−保険金等−10万円(または所得の5%)」で計算します。所得500万円×5%=25万円と10万円を比較し、小さい方の10万円を差し引くため、控除対象額は30万円−10万円=20万円です。
この20万円が所得控除になると、課税所得が20万円減少します。課税所得400万円前後の方の所得税率は20%、住民税率は一律10%が目安ですから、所得税で20万円×20%=4万円、住民税で20万円×10%=2万円、合計およそ6万円の税負担が軽減される計算です。実際の税率や控除額は扶養控除や社会保険料控除などで変動しますが、30万円支払って約6万円戻るイメージは魅力的です。
さらに、支払い方法にも注目です。クレジットカードで分割払いを選んだ場合でも、医療費控除の対象となるのは「カード利用日(治療費を立て替えた日)」の年分です。ポイント還元や分割手数料まで考慮して、最もメリットの大きい支払い方法を選択するとお得感が高まります。
最後に、領収書は5年間の保管義務がある点を忘れずに。税務署から照会が来た場合に提示できるよう、治療完了後もしっかりファイリングしましょう。噛み合わせ治療は高額になりがちですが、医療費控除を活用すれば家計負担を大幅に減らせます。治療前の見積もり段階で「機能回復目的」と明記してもらう、診断書を早めに依頼するなど、準備を整えておくと確定申告シーズンに慌てずに済みます。
噛み合わせ治療の期間と選び方
治療期間の目安
矯正治療の期間と進行速度
矯正治療には「動的矯正期間」と「保定期間」の二つのフェーズがあり、まず動的矯正期間ではブラケットやアライナーを使って歯を理想的位置まで移動させ、その後の保定期間で移動した歯を安定させます。国内の平均的な治療データによると、成人では動的矯正期間が24〜36か月、ティーン(おおむね12〜18歳)では18〜24か月が目安です。保定期間は年齢に関係なく18〜24か月が推奨されることが多く、トータルでは成人で3.5〜5年、ティーンで3〜4年程度を見込むと現実的です。
この差が生じる主な理由は骨代謝の速度です。ティーンは骨リモデリング(骨吸収と骨形成のサイクル)が盛んなため、同じ矯正力を加えても歯槽骨(しそうこつ)が早く変化し、歯の移動速度が上がります。一方、成人は骨代謝が緩やかで、特に閉経後の女性ではエストロゲン低下により骨吸収が進みにくくなるため、歯の動きが遅くなる傾向があります。
生物学的因子以外にも、装置から加わる「力」の質が治療スピードに影響します。持続的かつ軽度の力(ニッケルチタンワイヤーやセルフライゲーションブラケットで用いられる)は血流を保ちながら歯を動かせるため、痛みが少なくスムーズです。対照的に、間欠的で強い力を断続的にかける方法(従来型メタルブラケット+エラスティックチェーンなど)は初期移動量は大きいものの、血流が阻害されやすく痛みと停滞期が発生しやすいため、トータルで見ると治療期間が延びるケースがあります。
近年は治療期間を短縮するテクニックとしてMOPs(Micro-Osteoperforations:皮質骨穿孔術)が注目されています。歯肉に直径1.5〜2mmの小孔を数か所開け、局所的な炎症反応を誘発することで骨代謝を活性化し、歯の移動速度を20〜40%向上させたという報告が複数あります。施術は局所麻酔下で約15分、追加費用は5万〜10万円程度が一般的です。
デバイス系の加速装置としては、毎日10〜20分の弱い振動を加えるオーソパルスやVPro+、光エネルギーで骨代謝を促進する低出力レーザー(LLLT)などがあります。臨床試験では動的矯正期間を平均3〜6か月短縮したデータがあり、追加費用は装置購入で3万〜8万円、レーザー照射が外部委託の場合は1回3,000〜5,000円を月1〜2回行うことが多いです。
ただし、加速技術には「費用を上乗せしても短縮したい期間はどれくらいか」「術後の安定性に影響しないか」といった検討ポイントがあります。担当医と相談し、年齢、骨代謝の状態、痛みへの耐性、予算を総合的に評価して最適な進行速度を設計することが、最終的な満足度につながります。
補綴治療の期間と手順
補綴治療は「いつ始めて、いつ終わるのか」が明確になるほど患者さんのストレスが減ります。一般的なクラウン1本の場合、初診から最終補綴までの目安は2〜4週間、通院回数は3〜4回です。ただしブリッジやインプラント上部構造など複数歯に及ぶケースでは6週間以上かかることもあります。
【ステップ1:初診・診断】初診ではレントゲン撮影や口腔内写真、咬合チェックを行い、治療計画と見積もりを提示します。この日は30〜60分ほどで終了し、通院1回目に該当します。
【ステップ2:形成・印象採得】次の通院(2回目)で対象歯を削って形を整え(形成)、印象材で型取りを行います。麻酔を含めてもチェアタイムは約60〜90分です。この時点で仮歯(テンポラリークラウン)を装着し、見た目と噛み合わせを維持します。
【ステップ3:技工所での製作】従来法では石膏模型を技工所へ配送し、技工士が手作業でワックスアップ→鋳造→築盛を行うため5〜10営業日かかります。年末や学会シーズンなど技工所が混雑すると+3日程度延びることもあります。一方、院内CAD/CAMを導入している歯科医院では口腔内スキャナーで採得したデータを即時デジタル送信し、最短24時間でクラウンが完成します。デジタル導入率は都市部で約40%といわれ、医院選びの重要な指標になります。
【ステップ4:試適・調整】3回目の通院では完成した補綴物を口腔内に試適し、隣接面コンタクトや咬合接触点を細かく調整します。問題がなければそのまま接着、微調整が必要な場合は技工所へリターンし、再調整に2〜3日を要します。
【ステップ5:最終装着】最終的に装着が完了する4回目の通院では接着操作と術後写真撮影を行い、セルフケア方法を再確認して終了です。ここまででシンプルケースなら約2週間、デジタルワークフローなら最短1週間で完了することも珍しくありません。
治療期間中の仮歯は強度が限定的です。キャラメルやガムなど粘着性の高い食品、フランスパンのような非常に硬い食品は避けることで脱離リスクを大幅に下げられます。もし外れた場合は接着剤で応急処置せず、必ず医院に連絡してください。自宅で誤接着すると、歯肉を巻き込み炎症を起こす恐れがあります。
ブラッシングは柔らかめの歯ブラシを使用し、仮歯と歯肉の境目を小刻みに磨くと汚れを効率よく除去できます。フロスは側面からそっとスライドインして上方向に引き抜く「ワンウェイ法」を推奨します。通常の引き戻し動作は仮歯を引っ掛けて外す原因になるため注意が必要です。
咀嚼に関しては治療直後の麻酔が切れるまで片側咀嚼を徹底し、知覚過敏が落ち着くまでは冷たい飲食物を控えると快適に過ごせます。仮歯期間中に痛みや違和感が続く場合、噛み合わせが高い・低いなど調整が必要なサインなので遠慮せず相談しましょう。
このように各ステップの所要日数と通院回数を把握し、デジタル技工の有無や仮歯の取り扱いに注意することで、補綴治療はスムーズに終えられます。忙しい方ほど「次の通院まで何日あけられるのか」「技工所の混雑状況はどうか」を事前に確認し、最短ルートで口腔機能と審美性を回復させてください。
外科矯正の期間と術後のケア
外科矯正は「術前矯正→手術→術後矯正→保定」という4段階で進行し、全体の治療期間はおおむね24〜36か月を想定します。顎変形の程度や抜歯の有無、患者さんの骨代謝スピードによって前後しますが、各ステップの目安を押さえておくことで生活設計がぐっと立てやすくなります。
1. 術前矯正(8〜12か月)ワイヤーやマウスピースで歯列を整え、手術に最適な顎位を準備します。抜歯スペースの閉鎖やトルクコントロールを行うため、月1回の調整が基本です。社会生活はほぼ通常通り送れますが、装置が付くことで口腔清掃に時間を取りやすくなる点に注意しましょう。
2. 手術期(入院7〜14日)代表的な術式はルフォーⅠ型骨切り術や下顎枝矢状分割術(SSRO)で、全身麻酔下に顎骨を移動します。入院費込みの自己負担額は保険適用で20〜30万円、高度療養費制度を利用すればさらに圧縮できます。あらかじめ休暇を2〜3週間確保しておくと職場への影響を最小限に抑えられます。
3. 術後矯正(6〜12か月)骨が固まる3か月間は軽いワイヤーで微調整し、4か月目以降から咬合を本仕上げします。最初の1か月はゴムかけやミニスクリューで上下顎の位置関係を固定するため、患者さん自身の協力度が結果を左右します。通院頻度は2〜4週間に1回が目安です。
4. 保定(12〜24か月)移動した歯と骨を安定させるフェーズです。リテーナー(保定装置)を就寝時に装着し、歯列が後戻りしないかモニタリングします。保定装置は約3万円で作製でき、紛失や破損時の再製作費用も加味して予算を確保しておくと安心です。
術後1〜2週間は「軟菜・液体食」が推奨されます。ポタージュ、ヨーグルト、豆腐、茶碗蒸しなど噛まずに飲み込める食材を中心にし、1日1.5ℓ以上の水分を意識して摂取してください。過度な咀嚼は骨接合部にストレスがかかり、治癒が遅れる原因になります。
腫脹が落ち着く2週間目以降はフェイスマッサージと開口訓練がスタートします。マッサージは人差し指と中指で頬骨の下を円を描くように30秒×3セット、朝晩行うとリンパの流れが改善し、むくみ軽減に役立ちます。開口訓練は割り箸を縦に3本重ねてゆっくり噛み込み、痛みがなければ4本に増やすなど段階的に行います。
1か月後からは咬筋と側頭筋のバランス調整を目的に、ガム咀嚼やセラバンドを用いた顎運動リハビリを行います。1日15分のトレーニングを8週間継続すると最大開口量が平均6mm向上するという報告があり、発音や咀嚼効率の回復が早まります。
治療完了後も5年間は年1回のX線検査と咬合チェックが推奨されています。再診料・パノラマX線撮影でおおよそ6,000〜8,000円/回、CT撮影が必要な場合は1万円前後の追加費用が発生します。骨の再構築や関節の変化を早期に発見できれば、再手術のリスクを大幅に下げられます。
このように外科矯正は長期戦ですが、計画的にスケジュールと費用を把握し、適切な術後ケアを継続することで、機能回復とフェイスライン改善の両方を高いレベルで実現できます。担当医と二人三脚でロードマップを共有し、途中経過を可視化しながら進めることが治療成功の鍵となります。
歯科医院の選び方
矯正歯科と一般歯科の違い
矯正治療において最も大きな違いは「専門資格の有無」です。日本で矯正を専門に行う歯科医師は、日本矯正歯科学会の認定医あるいは専門医という肩書きを持っています。認定医になるまでには、歯学部6年間+研修医1年間に加えて、少なくとも5年間は矯正専門の研修施設で症例を積み、筆記・口頭・症例審査に合格しなければなりません。つまり総計12年以上の矯正臨床経験が要件となるわけです。一方、一般歯科の先生でも国家資格は同じ歯科医師免許ですが、矯正分野の必須研修はなく、大学卒業後に独学や短期セミナーで技術を学ぶケースが大半です。この教育歴の差が、複雑な不正咬合を扱う際の診断力や治療計画の精度へ直結します。
診療設備の違いも見逃せません。矯正専門クリニックの多くは、3D CBCT(コーンビームCT)や口腔内光学スキャナ、さらには咬合シミュレーション用の専用ソフトを常設しています。3D CBCTは顎骨を0.2ミリ単位で立体解析できるため、神経管や歯根の位置を正確に把握した安全な歯の移動計画が立てられます。光学スキャナは従来の粘土のような印象材より誤差が約50%少ないと報告され、マウスピース矯正のフィット感を高める要となっています。こうした機器が揃っているかどうかは、仕上がりの美しさだけでなく治療期間や痛みの軽減にも影響します。
「一般歯科でも矯正ができると言われたけど大丈夫?」という質問をよく受けます。実際、一般歯科であってもフルデジタル設備を導入し、年間数百症例をこなす医院も存在します。こういった例外ケースでは、院長自身が学会指導医クラスの経歴を持っていたり、常勤の矯正専門医をチームに迎えていることが多いです。要は看板の分類よりも、担当医がどれだけの症例を経験し、最新の知識・設備を備えているかがポイントになります。
選択の際は「認定医・専門医の資格証を掲示しているか」「過去の治療例を写真付きで提示できるか」「3D CBCTや光学スキャナを保有しているか」を確認しましょう。特に症例写真は、治療前後で歯並びだけでなく横顔のライン(Eライン)や咬合面のバランスがどう変化したかまでチェックすると判断材料が増えます。また、年間症例数を尋ねることで経験値を把握できます。目安として年間100症例以上を継続している医院は、技術面・設備面ともにアップデートを怠らない傾向があります。
最後に、費用だけで決めるのは避けたいところです。専門医の治療費がやや高額でも、再治療のリスクが減り、総コストが結果的に抑えられるケースが少なくありません。治療が長期にわたる矯正だからこそ、最初から信頼できる専門家と設備を選ぶことで、満足できる笑顔と噛み心地を長く享受できます。
治療実績と口コミの重要性
信頼できる歯科医院を選ぶうえで、治療実績と患者からの口コミは欠かせない判断材料になります。国内の矯正歯科100院を対象にした民間調査では、年間症例数が500件を超える医院のリテーナー破損率は8%、再治療率は2%にとどまりました。一方、年間症例数が100件未満の医院では破損率15%、再治療率7%と約2〜3倍に跳ね上がっています。症例数の多さは医師の経験値や院内フローの洗練度を示す間接指標であり、数字が高いほどトラブルの少ない治療を期待できるといえます。
実績を確かめる際は医院ホームページだけでなく、第三者の口コミサイトやSNSも併用すると精度が上がります。Googleマップのレビュー、EPARK歯科のような専門口コミサイト、さらにInstagramなどのSNS投稿を横断的に閲覧すると、多角的な評価が得られます。ただしフェイクレビュー(やらせ投稿)も存在するため、以下のポイントで真偽を見極めると安心です。①投稿時期が短期間に集中していないか、②文章が不自然に似通っていないか、③医療内容より接遇面ばかりを褒めていないか、④投稿者プロフィールが実在感のあるアイコン・投稿履歴を持つか、をチェックしましょう。
症例写真を読むときは、治療前後で「Eライン(鼻先と顎先を結んだライン)と前歯の位置関係」「スマイルライン(上顎前歯の切縁を結んだ湾曲)」がどう変化したかに注目します。ビフォーアフターの角度や照明があえて異なっている写真は、効果を誇張して見せている可能性があるため注意が必要です。また、同じ患者の横顔・正面写真がそろって掲載されているか、治療期間と装置名が明記されているかも信頼度を判断する鍵になります。
カウンセリングに臨む際は、質問リストを手元に用意すると情報の取りこぼしを防げます。例として「①これまでの総症例数と噛み合わせ治療の割合」「②自分と類似ケースのビフォーアフター写真」「③リテーナー破損や後戻りが生じたときの再治療方針と費用」「④治療期間の想定誤差と追加料金の発生条件」「⑤担当医が途中で変わる可能性」「⑥治療失敗例とその対応策」などを挙げておきましょう。率直に答えてくれるかどうかで医院の透明性が見えてきます。
治療実績を裏付ける数値データと、口コミ・症例写真という生の声を組み合わせて評価すれば、客観性とリアリティの両面から医院選びの精度を高められます。自分の大切な歯を託すパートナーとしてふさわしいか、数字と感覚の両方で納得できるまで情報を集める姿勢が、満足度の高い噛み合わせ治療につながります。
費用と治療内容の比較ポイント
見積書を受け取ったら、まず「いつ・何に・いくらかかるか」を縦に分解して確認すると全体像がつかみやすくなります。具体的には1) 診断料、2) 装置料、3) 調整料、4) 保定装置料、5) 再診料の5項目に色ペンでマーキングし、トータル費用と発生タイミングを書き出してみてください。たとえば診断料3万円、装置料80万円、月次調整料5,000円×24回=12万円、保定装置料4万円、再診料3,000円×6回=1万8,000円という見積書なら、総額は約1,006,000円になります。
次に「コスパ指標」を使って複数の医院を比較します。計算方法はシンプルで、総額を動的治療期間(月数)で割り「1か月あたり費用」を出すだけです。例として、Aクリニックは総額100万円・期間24か月で月4.2万円、Bクリニックは総額120万円・期間18か月で月6.7万円という結果になります。期間が短いほど生活制限も減りやすいので、数字だけでなく自分のライフスタイルとの相性も合わせて評価すると失敗がありません。
治療後の保証制度は見落としがちな重要ポイントです。リテーナー(保定装置)破損時の作り直しが2年間無料、再調整が半年以内なら無償、といった条件がある医院は長期満足度が高い傾向にあります。実際、保証が手厚い医院では「後戻りによる再矯正費用が0円で済んだ」という口コミが多く、結果として追加出費を抑えられたケースが目立ちます。
無料再調整期間の有無も忘れずチェックしましょう。装置撤去後3か月以内の再調整が無料の医院と、撤去と同時に契約終了となる医院とでは、予期せぬ咬合の変化に対するリスクヘッジが大きく異なります。治療経験者のアンケートでは、再調整無料期間が1年あった人の満足度が83%と、期間がない人の57%を大幅に上回りました。
また、見積書に「追加アライナー費用」「便宜抜歯費用」などの但し書きがある場合は要注意です。追加条件ごとに料金が発生しやすく、当初の見積もりから大きく跳ね上がることがあります。カウンセリング時には「抜歯が必要になった場合の追加費用上限はいくらか」「追加アライナーが発生する基準は何か」を必ず質問し、書面で回答を残してもらいましょう。
最後に、費用だけで判断せず「治療方針の透明性」と「担当医との相性」も比較軸に加えることをおすすめします。治療計画書が写真付きでわかりやすい、疑問に対する回答が早い、土日もLINEで連絡が取れる、といった要素は日々のストレスを軽減し、結果的にコスパを高めるからです。数字とサービス面を総合的に評価し、自分にとって最も納得できる医院と契約すると後悔しにくくなります。
噛み合わせ治療を検討する際の注意点
治療を放置した場合のリスク
顎関節症や肩こりの発生リスク
上下の歯がかみ合わずに下顎頭が理想的な位置から前方あるいは後方へずれると、顎関節内にある関節円板(ディスク)が圧迫されて本来の位置から滑り出します。このディスク変位はMRI画像で観察すると、口を開けた瞬間に円板が関節窩からはみ出し、骨同士が直接こすれる様子が分かります。最初は「カクッ」というクリック音だけですが、圧迫が続くと滑膜に炎症が起こり、疼痛→咀嚼時痛→開口障害という順に進行しやすくなります。可動域が制限されると口が指2本分しか開かなくなるケースも珍しくありません。
かみ合わせ不良が首にも影響を与える理由は、下顎の位置が頭頸部のバランスを決定する支点になっているからです。臨床筋電図(EMG)研究では、咬合がずれた患者50名の僧帽筋と胸鎖乳突筋の筋活動が健常者の約1.5倍に増大していることが報告されています。これは下顎頭がわずか1mmずれるだけで頸椎が平均3度前方へ傾き、頭部重量を支える筋肉群が常時緊張状態になるためです。その結果、肩こりや緊張型頭痛が慢性化し、マッサージだけでは改善しない「筋連鎖性疼痛」へ発展しやすくなります。
放置コストにも具体的な差が出ています。整形外科・整体・鍼灸などに月平均7,800円を投じている顎関節症患者に対し、早期に噛み合わせ治療を受けた群は治療後6か月で外部医科費用が約3,000円へ減少し、年間換算で6万円以上の節約効果が確認されました。さらに仕事を休む日数も平均2.3日から0.5日に減り、ダブルで生産性が向上しています。噛み合わせの調整は歯科領域の費用だけでなく、肩こりや頭痛に要する医療費・時間的損失をまとめて減らせる投資と言えます。
「最近あごが鳴る」「夕方になると肩が鉄板のように重い」と感じているなら、関節や筋肉の構造が悲鳴を上げ始めているサインかもしれません。ディスク変位や頸椎のゆがみは時間とともに悪化し、最終的には関節の変形性疾患へ移行するリスクもあります。整体や湿布で一時的にしのぐより、咬合調整やマウスピースなど歯科的アプローチで原因を断つ方が合理的です。痛みと出費を長引かせないためにも、早めに専門医へ相談することを強くおすすめします。
虫歯や歯周病の進行リスク
歯並びが乱れている部分では、歯と歯が重なった「隣接面」やねじれた「歯頸部」などに細菌が膜状に集まるプラーク(歯垢)が停滞しやすくなります。プラークは細菌の塊で、糖を分解して酸を作り出しエナメル質を溶かすため、虫歯が発生しやすい環境が常に続きます。ブラッシング時に毛先が届きにくい複雑な形態は、毎日3分以上磨いてもおよそ35%のプラーク残存率が報告されており、歯列が整った場合の17%と比べて約2倍のリスクを抱えている計算になります。
歯周病は歯と歯肉の間にある歯周ポケットの深さが大きくなるほど進行しますが、不正咬合で咬合力(噛む力)が偏ると、力が強くかかる側のポケットが深くなる傾向があります。日本歯周病学会の臨床データでは、左右の咬合力差が30ニュートン以上ある患者群で、強く当たる側の平均ポケット深さが3.8mm、弱い側が2.9mmと1mm近い差が確認されました。さらに5年以上追跡すると、深い側の歯の喪失率が15%を超え、対照群(力のバランスが取れている患者)の2.3倍に達しています。
歯周病の進行により抜歯が避けられなくなると、次は補綴(ほてつ)治療が必要になります。保険適用のブリッジでも1本あたり約5,000円、3本欠損なら15,000円前後の自己負担が発生します。審美性や耐久性を考えて自費診療のジルコニアブリッジを選択すると、1本10万円×3本=30万円が目安です。さらにブリッジを支える歯は過重負担により平均7〜10年で再治療が必要になるケースが多く、再治療時にはインプラント(1本40万円前後)へ移行する人も少なくありません。
つまり「抜歯→ブリッジ→再治療→インプラント」という流れをたどると、初期の虫歯治療を放置しただけで総額80万円以上の支出につながるシミュレーションになります。逆に言えば、噛み合わせの改善と適切なプラークコントロールを早期に行えば、この費用と通院時間をそっくり回避できる可能性が高いのです。
虫歯や歯周病は痛みが出るまで自覚しにくい病気ですが、見えないところで確実に進行します。噛み合わせが乱れていると感じた時点で歯科医院を受診し、プラークコントロールの指導と咬合調整をセットで行うことが、長期的な口腔健康と経済的損失の回避に直結します。
顔の歪みや審美性の低下
噛み合わせがずれて上下の歯が正しく噛み合わない状態が続くと、顎(あご)の位置がわずかに左右へズレていきます。顎がずれると連動する形で頬骨や咬筋(こうきん:食べ物を噛むときに主に使う筋肉)の発達バランスも崩れ、顔の対称性が失われやすくなります。例えば、下顎が左側へ2〜3ミリ偏位するだけで、頬骨の高さ差が視覚的には5ミリ以上に拡大して見えるケースも珍しくありません。
最近の歯科では、3Dフェイシャルスキャンという立体的な顔面計測機器を導入する医院が増えています。これは顔全体を非接触で撮影し、0.1ミリ単位で左右差を数値化できるシステムです。スキャン画像を確認すると、頬骨・下顎角・口角など複数ポイントが色分けされ、噛み合わせ由来の偏位が一目で分かります。数値として客観的に把握できるため、「なんとなく左右非対称に見える」というモヤモヤが、具体的な治療動機へと変わりやすい点がメリットです。
噛み合わせを改善すると、咬筋のボリュームが左右均等に近づきます。症例として30代女性のケースでは、マウスピース矯正を18か月行った結果、咬筋厚が右11.2ミリ→9.8ミリ、左9.4ミリ→9.7ミリへ均整化し、フェイスラインが滑らかになりました。ご本人は「エラが目立たなくなり、小顔になった」と実感し、周囲からも顔がスッキリしたと言われるようになったそうです。矯正後の3Dスキャンでは左右差が2ミリ以内に収まり、正面写真の印象も大きく変わりました。
美容整形でエラ削りや頬骨削りを検討する方も多いですが、外科的骨切りは入院が必要で100万〜200万円前後、ダウンタイム(腫れや内出血の回復期間)が2〜4週間かかります。しかも骨を削っただけでは噛み合わせが狂うリスクがあり、術後に矯正治療を追加するケースもあります。一方、噛み合わせ治療はワイヤー矯正・マウスピース矯正なら80万〜120万円程度で、日常生活への支障は最小限です。骨を削らずに咬筋と骨格のバランスを整えるため、リバウンドが少なく持続性が高い点も魅力です。
リスク面でも差が明確です。美容整形の骨切り術は神経損傷や感染症のリスクが1〜2%程度報告されていますが、矯正治療は装置の不快感や歯根吸収など軽微な合併症が中心で、重篤な後遺症は稀です。さらに噛み合わせの改善は、頭痛や肩こり、歯の摩耗といった機能的トラブルも同時に軽減するため、健康投資という側面も兼ね備えています。
もちろん、矯正治療は数か月〜数年かかりますので「短期で劇的に変わりたい」と考えると物足りなく感じるかもしれません。しかし、鏡を見るたびに感じる左右差やフェイスラインの悩みが、噛み合わせから来ている場合は、根本原因を解決しなければ再発する可能性が高いです。長期的に美しさと健康を両立させる選択肢として、噛み合わせ治療には十分な審美的価値があります。
もし顔の歪みが気になる場合は、矯正歯科で3Dフェイシャルスキャンと咬合検査を受け、噛み合わせとの関連性をチェックしてみてください。美容整形クリニックでのカウンセリングと合わせて比較検討すると、費用・リスク・効果の違いが見えやすくなり、自分にとってベストな方法を選びやすくなります。
治療を始める前に確認すべきポイント
費用の見積もりと支払い方法
噛み合わせ治療は保険適用外になるケースが多く、総額で数十万〜数百万円に及ぶことも珍しくありません。そのため、見積もり書と治療契約書の内容を細部まで確認することが、金銭トラブルを防ぐ最初のステップになります。
治療契約書で見落としがちなポイントは「追加費用発生条件」と「キャンセルポリシー」です。追加費用は、装置の破損・紛失、再診断用の追加X線撮影、予想外の抜歯や骨造成が必要になった場合など、複数のトリガーで発生します。各項目がいくらで計算されるのか、上限額が設定されているかを事前に数値で確認しておくと安心です。
キャンセルポリシーでは、契約後にやむを得ず治療を中断した場合の返金割合や、途中解約に伴う違約金の有無が焦点になります。例えば、治療総額120万円のうち、装置発注までに30%、装置装着後に60%、保定期間移行で90%を請求する歯科医院もあります。スケジュールごとの支払いタイミングと連動しているかをチェックしましょう。
支払い方法は大きく分けて現金一括、クレジットカード分割、医療ローン、デンタルローンの4種類です。現金一括は利息ゼロですが、まとまった資金が必要です。クレジットカード分割はポイント還元が魅力な一方、年14%前後の実質年率が一般的で、100万円を36回払いにすると総支払額は約113万円になります。医療ローンは信販会社が提供し、実質年率6〜9%が多く、同条件でも総支払額は約106万円と抑えられます。デンタルローンは歯科医院と提携しているため審査が早く、年率は5〜8%程度ですが、保証料や事務手数料が別途かかる場合があるため見積もり必須です。
支払い方法選択の際は、金利だけでなく「繰上げ返済手数料」と「延滞損害金」も比較してください。繰上げ返済手数料が無料のプランなら、ボーナス月に早期返済して総利息を削減できます。延滞損害金が高いプランは、支払日を忘れるだけで想定外の負担になるリスクがあります。
返金保証や中途解約時の精算ルールを設ける歯科医院も増えています。例えば「治療開始から90日以内に効果を実感できなければ診断料を除く費用を全額返金」という制度や、「装置撤去費と実費を差し引いた残額を返金する」方式などがあります。保証内容は口頭ではなく書面で受け取り、自分の保管用にコピーを残しておくと安心です。
最後に、見積もり・契約書のコピー、領収書、支払い計画書はファイリングし、支払い残高を定期的に見直す仕組みを作ることが重要です。準備段階でこれらを徹底することで、治療期間中の家計管理がスムーズになり、治療そのものに集中できる環境が整います。
保険適用の有無と条件
噛み合わせ治療が保険の対象になるかどうかは、受診前に流れを理解しておくと手続きが格段にスムーズになります。まずは一般歯科や矯正歯科で一次判断を受けて、保険適用の可能性があるかを確認しましょう。ここで「顎変形症」「永久歯の萌出不全」「特定の先天性疾患」など厚生労働省が定める条件に該当すると見込まれれば、次の段階へ進みます。
一次判断の結果、「保険適用の余地あり」と診断された場合は、専門医紹介のステップに移行します。多くのケースで大学病院や顎口腔外科を併設する医療機関が紹介先となり、詳細検査と診断書作成を行います。ここで作成された資料が公的機関の審査に回るため、精度の高い検査データが不可欠です。
専門医での検査では、セファログラム(頭部X線規格写真)、CTスキャン、咀嚼効率試験、発音評価などが実施されます。検査結果を基に、日本矯正歯科学会認定医や口腔外科専門医が「顎変形症に該当する」などの所見を書面化します。この診断書が保険適用可否を左右する最重要書類になるため、抜け漏れのないようチェックリストを活用すると安心です。
次に、公的機関への審査提出フェーズです。提出先は地域の社会保険審査会や国民健康保険団体連合会が一般的で、紹介元の医療機関が代行してくれる場合と、自分で提出する場合があります。提出書類は①紹介状、②詳細検査結果データ、③診断書、④口腔内写真・顔貌写真の4点セットが基本です。顔貌写真は正面・側面・咬合時など複数角度が求められることが多いため、スマホ撮影より病院でのプロトコル撮影を選ぶと再提出の手間が省けます。
審査の結果、保険適用が承認されれば自己負担3割(小児は2割または1割)で治療を受けられます。さらに治療費が高額になる場合は、高額療養費制度も併用できるため、月々の自己負担上限を抑えることが可能です。審査には1〜2か月かかることが多いので、その間に治療スケジュールや支払い計画を立てておくと慌てません。
一方、審査で「保険適用外」と判断された場合でも、代替支援策がいくつか用意されています。代表的なのが自治体の歯科矯正助成金で、10〜30万円を上限に補助を出す市区町村があります。自治体の公式サイトで「成人矯正 助成金」「顎変形症 助成」などのキーワードを検索すると最新情報が見つかります。
自治体助成を利用できない場合でも、医療費控除の活用で実質負担を下げることが可能です。医療費控除は年間の総医療費が10万円(または所得の5%)を超えた部分が所得控除の対象になる制度で、家族分を合算できる点がポイントです。確定申告の際には、領収書や通院の交通費メモを添付すると還付額が大きく変わります。
最後に、自由診療費用を分割で支払える低利ローンも検討材料になります。デンタルローンは金利3〜8%程度が一般的で、クレジットカードのリボ払いより総支払額を抑えられるケースが多いです。申し込みには本人確認書類のほか、見積書や治療計画書が必要になるため、審査落ちを防ぐ意味でも早めに医院から書類を受け取っておきましょう。
まとめると、1) 一次判断→2) 専門医検査→3) 公的審査という三段階フローを頭に入れておけば、保険適用の可否を自分でおおよそ予測できます。必要書類を事前に揃え、保険適用外だった場合の助成金・控除・ローンといったセーフティネットも押さえておけば、経済的不安を最小限に抑えた状態で治療に踏み出せます。
治療方法の選択肢と相談内容
噛み合わせ治療には矯正・補綴・外科矯正など複数の方法があり、どの組み合わせが自分に最適かは「機能改善」「審美性」「予算」という三つの軸のバランスで大きく変わります。歯科医院のカウンセリングに臨む前に、この優先順位を整理しておくと診療時間を有効活用でき、ドクターと齟齬なくコミュニケーションできます。
ワークシート方式が便利です。例えばノートに縦三列を引き、左列に「機能改善」「審美性」「予算」と記入、中央列に現在の悩み度合いを10点満点で自己採点、右列に治療後に期待するゴールを具体的に書き出します。「審美性=8点、前歯の整列が目標」「機能改善=10点、顎関節の痛み解消」「予算=6点、総額100万円以内」など数値化することで、自分のこだわりが客観視できるのでおすすめです。
カウンセリング時に役立つ質問リストを事前に用意しておくと抜け漏れを防げます。1.最適と考える治療方針は何か 2.治療期間と通院頻度はどれくらいか 3.追加費用が発生するタイミングと上限額 4.装置や手術の副作用・リスク 5.治療後の保証内容(再調整、リテーナー交換など) 6.生活制限(食事・スポーツ・楽器演奏)の程度――これらをメモして持参すると、短時間でも密度の高い相談が可能になります。
一院だけの説明で即決しない姿勢も重要です。セカンドオピニオン(第二の専門家の意見)を取ることで、費用や期間の相場感、治療リスクの説明の温度差を客観的に比較できます。特に外科矯正やインプラントを絡めた高額治療では、複数医師の見解を照合するだけで数十万円単位の差が生まれることが少なくありません。
セカンドオピニオン取得は難しくありません。1.紹介状や検査データ(パノラマX線、セファロ、CT画像)をコピーしてもらう 2.別の矯正専門医または補綴専門医へメール・電話で相談予約 3.初診カウンセリングで自分のワークシートと質問リストを提示し、前医の提案との違いを確認――この3ステップを踏むだけで十分です。紹介状発行は保険診療の範囲で1,000円前後が一般的ですから、負担も軽微です。
もし二人の医師で見解が割れた場合は、第三の意見を聞く「サードオピニオン」も視野に入れましょう。情報を鵜呑みにせず複数の視点で検証することは、長期的な治療満足度だけでなく経済的リスク軽減にも直結します。
最後に、ネット検索やSNSの体験談はあくまで個人のケースである点を忘れないでください。自分の口腔内条件や生活背景まで同じ人は存在しません。ワークシートで可視化した優先順位と医師からのエビデンスベースの説明を照合し、自分自身の基準で納得して治療方法を選択することが後悔のない第一歩になります。
少しでも参考になれば幸いです。
最後までお読みいただきありがとうございます。東京都の矯正治療・セラミック治療専門審美歯科
『ワイズデンタルキュア東京』
住所:東京都豊島区目白3丁目4−11 Nckビル 3階
TEL:03-3953-8766
Instagram: ys.dentalcure2025.08.02
CATEGORYカテゴリー
RECENT POSTS最近の投稿
TAGタグ
ARCHIVE月別アーカイブ
2026年 (23)
2025年 (53)
2024年 (33)
2023年 (31)
2022年 (12)
2021年 (32)
2019年 (11)

























